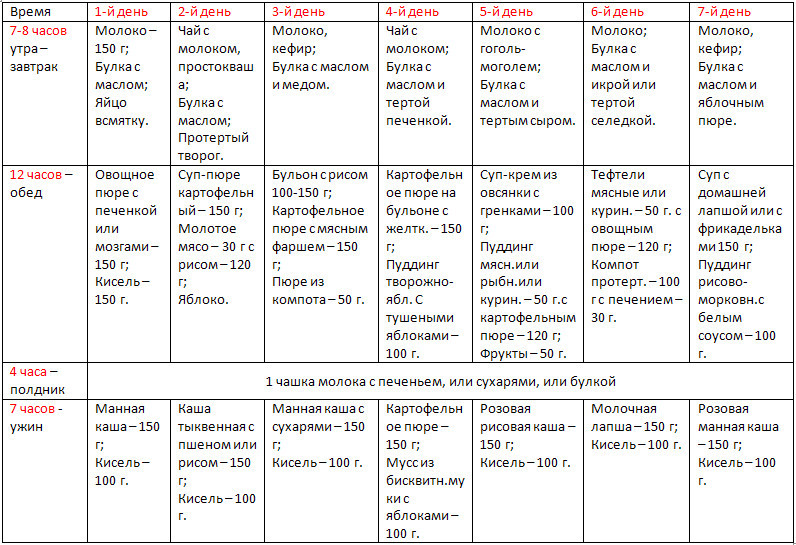
Как будет подробно показано ниже, кровотечение из заднего прохода у взрослого человека может быть признаком рака толстого кишечника.
Любые кровянистые выделения из анального отверстия следует считать симптомом рака и относится к ним с соответствующей серьезностью, до тех пор, пока не будет установлена другая причина их появления.
Сразу после начала или возобновления кровотечения следует обратиться к врачу для осмотра и обследования.
Обязательно обратитесь к врачу, даже если вам кажется, что вы точно знаете причину кровотечений (например, геморрой) и даже если вы уже консультировались у врача по этому поводу несколько лет назад (вполне возможно, что одновременно с геморроем развивается рак).
Также необходимо обязательно обратитесь к врачу в следующих ситуациях:
- Если вы еще никогда не обращались к врачу по поводу наблюдающихся у вас кровянистых выделений из прямой кишки, независимо от того насколько они обильные, как часто они происходят, какого цвета и в каком виде выделяется кровь (алая или темная, жидкая или сгустки).
- Если у вас наблюдается обильное кровотечение, которое не останавливается в течение 15- 30 минут (вызовите скорую!).
- Если кровотечение возникло впервые или возобновилось после длительного перерыва в возрасте после 40 лет.
- Если у вас были родственники болевшие раком кишечника.
- Если кроме кровотечения у вас имеются такие симптомы (один или несколько) как: боли в животе, понос с кровью, температура, слабость, головокружение, необъяснимая потеря веса.
- Кровотечение возникло спустя несколько месяцев или лет после лечения рака курсами облучения (лучевой терапии).
Содержание
Характер поноса со слизью
Прежде чем приступить к рассмотрению вопроса о патологических состояниях, нужно выяснить – а что же должно считаться нормой? Ведь каждый человек имеет свои индивидуальные особенности, и пищеварительного тракта, в том числе.
Что вызывает слизь в кале: причины и лечение заболеваний
Физиологической нормой является испражнение от 3 раз в день до одного раза в 3 дня. Консистенция кала должна быть мягкой, но сформированной, без вкраплений непереваренной пищи и других примесей.
Слизь в кале может присутствовать в небольших количествах – это нормально. Кишечник изнутри покрыт слизистой оболочкой, и во время сокращений ее маленькие фрагменты могут выделяться вместе с фекалиями.
Присутствие в кале большого количества слизи свидетельствует о раздражении кишечника. Зачастую в таких случаях и возникает диарея со слизью. По этиологии эту проблему можно классифицировать как:
- Инфекционную;
- алиментарную (вызванную неправильным питанием, аллергией, физическим перенапряжением кишечника);
- ферментативную;
- токсическую;
- лекарственную;
- психическую травму.
При возникновении поноса со слизью естественно возникает вопрос – что делать? Обращаться к специалисту для выяснения причины явления и назначения адекватного лечения.
Причины диареи со слизью
Банальный понос не всегда является бедствием. Иногда это очень даже полезная штука, так как организм таким образом очищается от чего-то такого что попало в него через желудочно-кишечный тракт и «мешает жить и работать». Но понос поносу рознь.
Стул со слизью у взрослого может иметь разные причины. Есть такие, которые устраняются достаточно быстро, а есть серьезные патологии, требующие длительного (в редких случаях пожизненного) лечения.
- Пищевые отравления стоят на первом месте, как фактор диареи. Причем спровоцированы они могут быть не только испорченными продуктами, но такой едой, которая по тем или иным причинам не может быть переработана организмом. Как следствие – выделяются токсины, которые и провоцируют отравление.
- Инфекции. Это могут быть — дизентерия, сальмонеллез, гастроэнтерит, тяжелое течение ОРВИ и некоторые другие.
- Глистные инвазии и паразитарные поражения (амебиаз, гельминтоз, аскаридоз и другие).
- Патологии желудочно-кишечного тракта: колит, энтероколит, синдром раздраженного кишечника, неспецифический язвенный колит, болезнь Крона.
- Дисбактериоз и кандидоз кишечника.
- Патологии поджелудочной железы, печени и желчевыводящих протоков.
- Погрешности питания. Изменение привычного рациона, переедание, употребление в пищу слишком острых и соленых продуктов, нарушение режима.
- Токсические поражения кишечника солями тяжелых металлов, ядохимикатами, нитратами и другими вредными веществами.
- Прием некоторых лекарственных препаратов, агрессивно влияющих на слизистую желудка и кишечника, уничтожающих полезную микрофлору.
Длительное пребывание в стрессовых ситуациях приводит к сбою в работе всего организма, в том числе и к поносам, часто со слизью. Кроме того, индивидуальные особенности нервной системы могут проявляться в так называемой «медвежьей болезни» — кашицеобразный стул на фоне нервного потрясения. Очень часто бывает у школьников и студентов перед экзаменами.
Как бороться с поносом
Понос со слизью у взрослого требует выяснения причины, чтобы назначить дальнейшее адекватное и эффективное лечение. Ведь в каждом случае терапия будет значительно отличаться.
- Необходимо точно знать что делать, если выявлена инфекционная флора. Нужно помнить, что лечение такого типа заболеваний проводится исключительно в стационарах во избежание заражения окружающих, так как данные патологии могут передаваться контактным или воздушно-капельным путем.
- Понос слизью с вкраплениями прожилок крови часто может сопровождать паразитарные инфекции. Если эти прожилки незначительны, то с устранением причины они исчезнут, как и сам понос. Но прежде чем начать лечение, необходимо выявить возбудителя, что оказывается не таким легким делом.
- Жидкий стул со слизью с примесями гноя и крови – свидетельство серьезного поражения кишечника. Нередко такие состояния переходят в хроническую форму и больному необходим прием лекарственных средств на протяжении всей жизни. К таким недугам относятся: болезнь Крона и неспецифический язвенный колит. В последнее время ученые утверждают, что колит и энтероколит также невозможно полностью вылечить.
- Дисбактериоз кишечника – патология, вызванная нарушением баланса микрофлоры. Под воздействием целого ряда факторов полезные бактерии (лакто, бифидо, бактероиды) уменьшаются в количестве. На их месте вырастают колонии патогенных бактерий, которые живут в кишечнике каждого здорового человека, но в определенных пределах. Характерными признаками патологии будет зеленоватый, зловонный, кашицеобразный стул со слизью, иногда с вкраплениями гноя и крови.
Кал со слизью – это повод обратиться за помощью. Причем чем раньше это будет сделано, тем легче пройдет лечение и быстрее наступит выздоровление.Мы намеренно не указываем лекарственные средства, которые помогут избавиться от такого неприятного явления, как диарея. Симптоматическое лечение не принесет избавления от самой причины. Только квалифицированная диагностика, постановка диагноза и назначение адекватного лечения могут предотвратить развитие серьезных осложнений.Кто согласен – ставьте лайк, у кого есть вопросы – подписывайтесь на обновления и задавайте. Ответ будем искать вместе.
Причины поноса без температуры у ребенка
К основным факторам, провоцирующим расстройство стула, относятся:
- Нарушение питания. Практически все родители, так или иначе, отступают от рекомендаций по здоровому питанию. Детский организм не может переварить большой объем «неправильной» пищи (много соленого, жареного и пр.), в результате усиливается работа кишечника, и возникает такое состояние, как понос у ребенка, протекающий без повышения температуры .
- Инфекционные заболевания. Вирусы и вредоносные микроорганизмы часто атакуют организм малыша, и в этом случае понос у ребенка может длиться более 3 дней и редко проходит без температуры. Виновниками этого состояния являются дизентерия, сальмонеллез, энтеровирус, грипп, краснуха, кишечная инфекция.
- Дисбактериоз кишечника. Если меняется равновесие полезной и условно-патогенной флоры в кишечнике, развивается дисбактериоз — состояние, симптомами которого являются поносы, запоры, потеря массы тела, тошнота, рвота, боли в животе и аллергия у детей.
- Ферментная недостаточность. Из-за функциональной незрелости ферментативной системы ребенка организм не всегда справляется с пищеварением. В результате развивается понос с наличием в каловых массах частичек непереваренной пищи. Подобные проблемы чаще встречаются до года, то есть среди грудничков, по причине лактазной недостаточности — неспособности организма полноценно усвоить лактозу. В этом случае понос у ребенка 6 месяцев и старше будет протекать без температуры в виде пенистого обильного стула сразу после окончания кормления.
- Заболевания неинфекционной этиологии. Диарея в этом случае нередко приходится на лето в результате перегрева ребенка на солнце или теплового удара. Кроме того, неинфекционными факторами могут стать стрессовые ситуации, аллергия, хирургические патологии в брюшной полости.
- Реакция на медикаменты. Каждый ребенок индивидуально переносит медикаментозные препараты. Бывают случаи, когда на лекарство, выписанное врачом, дети реагируют расстройствами пищеварения — поносом и рвотой, кожными высыпаниями без температуры, что является побочным эффектом на прием конкретного медикамента, например, у ребенка 4 месяца жизни. Чаще всего такую неадекватную реакцию организма вызывают антибиотики.
- Аллергия на продукты. Реакция гиперчувствительности на пищевые продукты также может вызвать дискомфорт в животе, кожный зуд, понос и рвоту. Температура в этом случае может быть повышенной, а может отсутствовать.
Первая помощь
Родители должны знать, какие меры они обязаны предпринять для облегчения состояния малыша.
При поносе без температуры у ребенка помогут:
- Строгая диета. При поносе необходимо давать детям исключительно отварную или приготовленную на пару пищу не менее 3 дней. Из рациона ребенка следует исключить молочные продукты, сладости, фруктовые соки, жирные, соленые и копченые блюда.
- Нормализация микрофлоры. Не только питание, но и препараты с бифидобактериями входят в состав первой помощи при поносе у ребенка без температуры, конечно, чем лечить малыша подскажет врач, но до его прихода можно начинать давать Линекс.
- Питьевой режим. Чтобы не возникло обезвоживания организма, во время поноса необходимо предлагать ребенку больше жидкости — кипяченую воду, морсы и компоты.
- Прием энтеросорбентов. Препараты этой группы нужны при диарее для эвакуации из организма токсинов и прочих опасных веществ. Популярным энтеросорбентом является Активированный уголь.
Методы лечения
Чем лечить понос без температуры, если он появился у 9-месячного ребенка и деток постарше, подскажет специалист.
Обычно назначаемое им медикаментозное лечение включает:
- сорбенты (Смекта, Полифепан, Энтеродез);
- промывание желудка слабым раствором марганцовки или просто кипяченой водой;
- ферменты (Панкреатин, Мезим);
- антибиотики фторхинолового ряда или цефалоспорины (Цефотаксим, Ципрофлоксацин и др.), назначаются при тяжелом самочувствии ребенка, если понос продолжается три дня и более;
- обильное питье минеральной воды, Регидрона, солевых растворов.
Во время диареи не следует прекращать грудное вскармливание. Если ребенок искусственник, то до момента выздоровления ему могут быть рекомендованы смеси на основе сои. Если ребенку 3 года и более, то он вполне может выдержать легкую диету: каши, овощные пюре, отварная курица, натуральные йогурты, супы и рисовый отвар — все эти блюда должны составлять рацион больного малыша хотя бы в течение 3 дней.
Причины возникновения у грудничка
В первый месяц и год жизни невозможно без помощи врача определить, что у ребенка — понос или правильный стул. При нахождении на естественном вскармливании внешний вид каловых масс зависит от питания матери и должен иметь кашеобразное состояние. В месяц ребенок испражняется до 8 раз в сутки, с двух месяцев до 5 раз в сутки. Если произошло увеличение частоты, изменение структуры каловых масс, необходимо искать причину.
Нарушение рациона
В этой категории рассматривается сразу несколько провоцирующих факторов. Каждый из них заслуживает отдельного изучения:
- Несбалансированность рациона. Вредная, чрезмерно тяжелая, жирная пища нарушает пищеварительный процесс в желудке ребенка.
- Неправильное, быстрое введение прикорма или смена детской смеси. Большие порции нового продукта не перерабатываются организмом по причине нехватки нужных ферментов.
- Некачественная еда. Кислое молоко, испорченная еда служат благоприятной средой для роста болезнетворных бактерий и микроорганизмов. Попадая в желудочно-кишечный тракт, они вызывают понос, с помощью которого происходит очищение от токсических веществ — продуктов жизнедеятельности вредителей.
- Переедание. Дети в год, младенцы не способны переваривать большой объем пищи и при обильном питании наблюдается усиление перистальтики кишечника.
Исключив указаные факторы, можно быстро восстановить нормальный процесс переваривания и устранить жидкий стул.
Дисбактериоз кишечника
Проблема развивается в результате нарушения баланса полезных и вредных бактерий, заселяющих кишечник. У грудничков это происходит по причине недостаточного развития пищеварительной системы и нарушений в питании. Годовалый и более старший малыш может страдать от дисбактериоза по следующим причинам:
- кишечная инфекция в недавнем прошлом;
- патологии и нарушении в развитии органов ЖКТ;
- воспалительные процессы в организме;
- прием лекарственных средств и антибиотиков;
- хронические заболевания, вызывающие ухудшение защитных сил иммунной системы;
- глистные инвазии.
Точно установить причину помогут медицинские исследования.
Инфекционные заболевания
Расстройства в функционировании пищеварительной системы могут развиться по причине попадания внутрь возбудителей — вирусы, бактерии.
Диарея может выступать признаком следующих заболеваний:
- Болезнь «грязных рук». Вместе с необработанными предметами и немытой пищей в организм проникают колиты, энтероколиты и гастроэнтериты.
- Начальная стадия заражения сальмонеллезом или дизентерией. Понос — первый признак, далее присоединяются — рвота, постоянная тошнота и другие признаки интоксикации организма.
- ОРВИ, простуда, ангина, пневмония и т.д. Основная причина развития данных заболеваний — инфекции вирусного и бактериального характера. Микроорганизмы выделяют в кровь отравляющие токсины, вызывая отравление крови и всего организма.
Ферментная недостаточность
Статистика свидетельствует о том, что лактазная недостаточность приобретенной или врожденной формы все чаще диагностируется у маленьких детей. Заболевание выражается в том, что организм выделяет в малых количествах или совсем не выделяет фермента лактазы, отвечающего за усвоение молочного сахара.
Врожденный недуг выявляется в первые дни после рождения. Грудничок испражняется пенистым, водянистым стулом, источающим запах скисшего молока. После очередного кормления живот вздувается и болит.
Данная патология — прямое показание к переходу на искусственный вариант кормления. Для питания используются безлактозные смеси.
Ферментная недостаточность развивается на фоне врожденной хлоридореи и целиакии.
Младенец подвержен многим опасностям и понос без температуры может появляться по причине опасных причин: кровотечения в органах ЖКТ, аппендицита, аллергических реакций, солнечного, теплового удара или в результате заражения паразитами.
Сопутствующие симптомы
Если жидкий стул изменил цвет или консистенцию, к нему присоединились другие проблемы с самочувствием, значит, необходимо обратиться за квалифицированной медицинской помощью. Врач проведет необходимые обследования и назначит необходимое лечение.
Причина нарушений может быть предварительно установлена по сопутствующим симптомам:
- Температура тела выше 38 градусов. Опасный признак. Может свидетельствовать о развитии обезвоживания. Ребенок нуждается в срочной медицинской помощи. Обезвоживание грозит летальным исходом.
- Слизь в кале. Небольшое содержание является нормой, это защитная функция кишечника от раздражающего воздействия щелочи и кислот. Если вкрапление выраженное, это повод для опасений. Особе внимание уделите здоровью ребенка, если кал стал кровянистый со специфическим запахом. Основные причины появления слизи в поносе у ребенка без температуры: нестерильное молоко, лактозная недостаточность, простудные заболевания, аллергия на продукты, дисбактериоз.
- Изменение цвета. Нормальный оттенок — желтый. Если он сменился на зеленый или оранжевый, необходимо обратиться к педиатру. Ориентироваться на цвет обоснованно, если младенец младше 2 месяцев. Возможна лактазная недостаточность, вирусные или простудные заболевания. Если жидкий стул необычного оттенка у ребенка 8 месяцев и старше проходит без температуры и других изменений в самочувствии, нет поводов для беспокойства.
- Пена и вода в стуле, зелень. Возникает по разным причинам, в том числе по причине недостаточно употребления питательных веществ из молока. Возможно присоединение бактериальной инфекции, вирусов.
Если температурный показатель на шкале выше 38 градусов, ребенка не перестает тошнить и рвать, кал кровяной или содержит различные примеси, вызовите неотложную помощь.
Это опасные симптомы интоксикации. При неоказании своевременной медицинской помощи возможны серьезные осложнения, летальный исход.
Когда необходимо обратиться к врачу
Если понос сопровождается рвотой и не прекращаются пятый час подряд несмотря на предпринятые меры, вызовите врача! Необходимо оказать ребенку своевременную медицинскую помощь, если наблюдаются следующие состояния:
- ребенок не ест, не пьет воду;
- рвота содержит примесь крови;
- вся съеденная пища, выходит наружу;
- рвота повторяется более трех раз на протяжении трех часов;
- чувствуется напряжение мышц шеи;
- во время плача нет слез;
- слизистые оболочки глаз, рта сухие;
- малыш вялый, сонливый, теряет сознание.
Сильный понос водой с частотой более 5-8 раз опасен. Если он не начинает проходить после приема указанных препаратов, а наоборот усиливается, обратитесь к педиатру. В ряде случаев родителям удается прекратить диарею самостоятельно за 2-3 часа.
Предупредить понос в будущем поможет соблюдение правил гигиены, правильное кормление малыша и медленное введение прикорма. Помните, что восьмимесячный ребенок может пойти в любой момент и храните лекарства, опасные продукты на недостигаемой высоте. Это защитит от отравления.
Маленький ребенок может поносить по разным причинам и не всегда это состояние грозит осложнения, свидетельствует о развитии опасных заболеваний. Если понос у ребенка до года без температуры, изменений консистенции, оттенка, значит, нужно обратить внимание на питание и убрать продукты, раздражающие кишечник малыша. Но при появлении воды, пены, смены цвета на зеленый или желтый необходимо пройти обследование и сдать ряд анализов. Особую настороженность должна вызвать кровавая прожилка. Возможно, у ребенка поврежден кишечник или внутри открылось кровотечение. Это опасно для жизни! Внимательное, бережное отношение к состоянию малыша — важное условие для сохранения здоровья и предупреждения развития тяжелых хронических заболеваний.
Статья была одобрена и проверена
редакцией сайта
Причины диареи у детей
Список возможных причин длинный. Диарея вызывается вирусами или бактериальной инфекцией.
Это состояние может появиться в результате жизнедеятельности паразита, приёма антибиотиков или неправильного питания ребёнка.
- вирусная инфекция. Ротавирус, норовирус, аденовирус и астровирус вызывают диарею, рвоту, боль в животе. Возможно повышение температуры до 38 ˚Ϲ у ребёнка, озноб;
- бактериальная инфекция. Бактериальное пищевое отравление может вызвать диарею. Распространённые бактерии, которые вызывают пищевое отравление, — стафилококки, сальмонеллы, шигеллы, кишечные палочки и кампилобактер. Если у малыша есть бактериальная инфекция, у него наблюдается сильная диарея. Реже встречаются спазмы в животе, стул с кровью у ребёнка и лихорадка. Рвоты при этом может и не быть.
Когда у малыша есть симптомы бактериальной инфекции, запишитесь на приём к врачу. Он проведет осмотр и, возможно, порекомендует сдать кал на флору;
- инфекции уха. Иногда ушная инфекция (вирусная или бактериальная) может вызвать приступ диареи, особенно у детей младше 2 лет. Малыш, возможно, недавно простудился и теперь слишком капризен. Он будет тянуть за уши или жаловаться на боли в ухе. У него также могут быть и другие симптомы: тошнота, рвота и плохой аппетит;
- паразиты. Паразитарные инфекции также могут вызывать диарею. Например, лямблиоз обусловлен микроскопическим паразитом, который живёт в кишечнике. Если у ребёнка есть данная инфекция, его будет часто беспокоить жидкий стул, вздутие живота, газы, тошнота и болезненные спазмы. Эти виды инфекций легко распространяются в детском коллективе, а лечение включает специальную терапию, поэтому малыша необходимо показать врачу;
- диарея от антибиотиков. Если у малыша есть диарея во время или после курса антибиотиков, это связано с тем, что лекарство убивает хорошие бактерии в кишечнике вместе с инфекционными.
Поговорите с врачом об альтернативах и средствах восстановления флоры кишечника, но не переставайте давать ребёнку какие-либо предписанные лекарства без консультации со специалистом;
- употребление большого количества соков. Большой объём выпитого сока (особенно фруктового сока, содержащего сорбит и высокий уровень фруктозы) или внушительное количество подслащенных напитков могут расстроить живот ребёнка и спровоцировать размягчение стула. Сокращение количества сока должно решить проблему через неделю или чуть больше. Педиатры рекомендуют давать малышу не более одного небольшого стакана (около 150 — 200 мл) сока в день;
- пищевая аллергия. Когда у ребёнка пищевая аллергия, это означает, что иммунная система его организма таким образом реагирует на нормальные безвредные пищевые белки. Лёгкая или более тяжёлая реакция проявляется либо сразу, либо через пару часов. Коровье молоко при этом — наиболее распространённый пищевой аллерген. Другие продукты, вызывающие аллергию – это арахис, яйца, соя, орехи, пшеница, моллюски и рыба. Симптомы пищевой аллергии включают диарею, вздутие, боль в животе и стул с примесью крови. В тяжёлых случаях аллергия вызывает рвоту, крапивницу, сыпь, отёк и затруднённое дыхание.
Если вы предполагаете, что у ребёнка пищевая аллергия, поговорите с педиатром;
- пищевая непереносимость. В отличие от аллергии на пищу, непереносимость (иногда называемая пищевой чувствительностью) является аномальной реакцией, которая не связана с иммунной системой. Одним из примеров является непереносимость лактозы. Если малыш не переносит лактозу, это значит, что в его организме недостаточно лактазы — фермента для переваривания лактозы.
Лактоза – это сахар в коровьем молоке и продуктах из молока. Когда непереваренная лактоза задерживается в кишечнике, это вызывает диарею, спазмы в животе, вздутие и газы. Кроме того, если у малыша тяжёлый случай диареи, у него могут временно возникнуть проблемы с выработкой лактазы, и в результате возникают симптомы непереносимости лактозы в течение недели или двух;
- отравление. Малыши предприимчивы и всегда хотят попробовать что-то новое. Это часто приводит к тому, что они пробуют такие несъедобные вещества, как химикаты, растения или лекарства.
Если ваш ребёнок проглотил такой предмет, возможно развитие диареи и рвоты. Вам нужно срочно отправиться с малышом в больницу или вызвать неотложную помощь. Другие симптомы отравления: проблемы с дыханием, потеря сознания, болевые спазмы и вялость;
- функциональная диарея. Когда ребёнок какает несколько раз в день и стул при этом жидковат, дурно пахнет и содержит непереваренную пищу или слизь, это может быть состояние, называемое функциональной диареей. Нет конкретной причины, кроме возможного введения новых продуктов или другого изменения в рационе.
Методы исследования для определения причины диареи
Когда ребёнка лихорадит, он жалуется на боль в желудке, спазмы в животе, врач предложит исследования, чтобы выяснить причину диареи и начать необходимое лечение.
- История развития болезни. Педиатр исследует историю болезни ребёнка. Поэтому возьмите на приём к врачу все бумаги и рецепты. Необходимо сообщить сведения о лекарствах, которые принимает ваш ребёнок. Подготовьте список, указав безрецептурные и отпускаемые по рецепту лекарства.
- Физикальный осмотр. Врач измерит температуру ребёнка. Он также посчитает его пульс и измерит артериальное давление, чтобы увидеть, есть ли признаки обезвоживания. Врач также осторожно прощупает живот, чтобы определить дислокацию боли.
- Анализ крови. Если педиатр подозревает бактериальную или вирусную инфекцию, он порекомендует выполнить полный анализ крови, чтобы выяснить причинный патоген, вызывающий диарею.
- Анализ кала. Как было сказано ранее, у детей в 3 года и младше может возникнуть диарея, если у них есть кишечные паразиты. Анализ кала позволяет врачу выяснить, паразиты или бактерия вызывают диарею.
Диета при диарее
Вместо того, чтобы кормить ребёнка три раза за день большими порциями, разделите еду на шесть — восемь небольших блюд в течение дня.
Что можно кушать ребёнку с диареей?
В рацион следует ввести следующие продукты:
- бананы;
- белый рис;
- тосты;
- запечённая рыба, курица, говядина или индейка;
- макаронные изделия;
- кукурузные хлопья и овёс;
- овощи, такие как морковь, грибы, спаржа, очищенные цукини, свекла, зелёная фасоль и кабачки;
- печёный картофель;
- варёные яйца;
- блинчики и вафли из белой рафинированной муки.
Пусть ребёнок ест молочные продукты, например, йогурт и сыр. Однако время от времени они могут ухудшать диарею. Если это произойдет, не давайте эти продукты несколько дней.
Продукты, которые следует избегать
Просто знать, чем кормить ребёнка, когда у него диарея, недостаточно. Вы также должны знать о продуктах, которые необходимо исключить.
Некоторые продукты усиливают симптомы диареи, и их следует избегать:
- жареные и жирные продукты;
- переработанные мясные продукты, такие как колбасы и сосиски;
- пончики;
- пирожные;
- яблочный сок;
- газированные напитки с кофеином;
- овощи и фрукты, которые приводят к метеоризму и газам (брокколи, перец, горох, бобы, чернослив, кукуруза и зелёные листовые овощи);
- концентрированные фруктовые соки.
Если вы видите кровь, слизь в стуле ребёнка, обращаете внимание на блестящий жирный кал или очень неприятные запахи, это указывает на серьёзные проблемы, такие как муковисцидоз или наличие гельминтов. В целом, когда замечаете, что испражнения крохи ненормальны на протяжении нескольких дней, обратитесь к врачу.
Список признаков и симптомов, которые вызывают тревогу и требуют немедленной медицинской помощи
- Кровавая диарея.
- Ребёнок отказывается от еды и напитков.
- Постоянная диарея.
- Часто повторяющаяся рвота.
- Признаки обезвоживания (сухость во рту, усталость, головокружение, редкое мочеиспускание — меньше, чем каждые шесть часов, кровавый стул, температура от 38 ˚Ϲ и выше).
- Боль в животе, которая часто возникает или очень сильная.
- Изменения поведения, включая потерю сознания или снижение чувствительности.
Всякий раз, когда вы обеспокоены и чувствуете, что необходимо обратиться к доктору или вызвать неотложную помощь, это ваш выбор, как родителя. Доверяйте своим инстинктам, они подскажут, что делать. Никогда нельзя быть слишком беспечным.
Если ваш малыш действительно болен, проявите повышенную заботу о нём, чтобы ребёнок почувствовал, что всё хорошо. Для малышей, когда у них рвота или диарея, — это страшный момент, потому что дети не знают, что с ними происходит.
О чем могут говорить такие симптомы?
Довольно многим родителям известны такие симптомы, появляющиеся у малыша, как понос, высокая температура и кашель, и они отлично знают, что в этом случае ребенка обязательно необходимо показать врачу. Обычно появление этих симптомов может свидетельствовать о наличии таких заболеваний:
- Вирусные инфекции;
- ротавирус;
- ангина (вирусного или бактериального происхождения).
Вирусные инфекции являются одними из самых частых детских заболеваний. Вирус чаще всего передается воздушно-капельным путем, поэтому вполне понятно, почему так часто вирусным инфекциям подвержены детки, посещающие ясли или детский садик, где довольно сложно соблюдать правила личной гигиены. Однако, такие симптомы, как понос, изнуряющий кашель и высокая температура могут свидетельствовать и о наличии иных недугов с похожей симптоматикой.
Причиной развития ангины может быть вирус, проникший в организм ребенка при контактировании с больными, и проявляется развитием следующих симптомов:
- У малыша появляется понос и кашель;
- повышается температура тела;
- появляется слабость и вялость;
- красное горло, ребенок испытывает боль в горле при глотании, разговоре, во время приема пищи, миндалины воспалены;
- появляется насморк.
Если же ангина была вызвана бактериальной инфекцией, то существует риск ее перерождения в менингит, лимфатическую лихорадку – заболевания, несущие серьезную угрозу здоровью и жизни малыша. Ангина бактериального характера вызвана стрептококком, лечение должно начинаться немедленно, чтобы не допустить возникновение осложнений.
Ротавирусная инфекция характеризуется следующими симптомами:
- У малыша появляется кашель и насморк;
- развивается понос и сильная боль в горле;
- поднимается температура тела.
Передается инфекция воздушно-капельным путем, при контактировании с больными людьми, и даже через сырую воду. Почти половина кишечных расстройств у малышей связаны с ротавирусной инфекцией, которую называют также кишечным гриппом. Характеризуется ротавирус поэтапным развитием:
- Первый этап – инкубационный период, который длится от трех до семи суток, у малыша может подняться температура и возникнуть расстройство стула. Родители могут даже не обратить внимание на возникшие симптомы, так как они выражены очень слабо.
- Второй этап характеризуется стремительным прогрессированием заболевания, признаки патологии становятся явно выраженными. При осмотре врач видит воспаленное горло и понос, который беспокоит ребенка до 9-10 раз в сутки, что грозит уже обезвоживанием организма. Ребенок, потерявший много жидкости, становится вялым, выглядит сонным, его кожа приобретает серый оттенок. При легком нажатии на кожу на ней остаются рыхлые отпечатки. Подобное состояние грозит летальным исходом, поэтому врачебная помощь должна быть оказана как можно быстрее.
- Третий этап течения заболевания – выздоровление. На этой стадии кашель у ребенка еще сохраняется, как и насморк. Однако, диарея практически не проявляется. Полное выздоровление обычно происходит примерно через 7-8 дней после начала заболевания. Повторное заболевание наблюдается довольно редко — после перенесенной инфекции в организме вырабатывается стойкий иммунитет.
Родители! Развитие таких проявлений, как высокая температура, насморк и сильный понос должны стать поводом для немедленной госпитализации малыша, чтобы в условиях стационара провести необходимое лечение.
Высокая температура, кашель и понос являются следствием разрушительного действия ротавирусной инфекции, проникшей в организм. При этом подобные симптомы очень часто путают с похожими проявлениями пищевого отравления, а также таких заболеваний, как сальмонеллез или холера.
Кстати, иногда при «кишечном гриппе», такие неприятные проявления, как высокая температура, сильный кашель и частый понос могут отсутствовать, либо проявляться частично из-за частых мутаций вируса, в результате которых появляются его новые формы. Иногда добавляются другие неприятные ощущения, например, ломота во всем теле, тошнота и вялость. В любом случае, тяжесть протекания болезни зависит от состояния иммунной системы. При ослабленном иммунитете течение заболевания будет максимально сложным.
Ознакомьтесь так же: Тяжелая степень врожденного слабоумия называется
В целом же прогнозы при этой инфекции довольно благоприятные.
Рвота, понос и температура
- Перейти на страницу:
Сообщение Sanya75 » Чт авг 29, 2013 21:18
Сообщение mama_mia » Чт сен 26, 2013 16:06
Думаю, полезно в такие темы отписываться, чем закончилось. Все за пару дней наладилось. Т.е. подъем температуры в том случае не значил ухудшения.
Похоже, у дочи температура поднимается от слабости. Сейчас кашляет и несколько дней после прогулки во вр. дневного сна тоже температура поднималась. может, не стоит ослабленным детям гулять, когда жарко? Мы, конечно, стараемся не выходить из тени, где прохладно. Да и большую часть прогулки во время болезней доча у меня на руках сидит. Но все равно устает.
Сообщение NatKa » Чт сен 26, 2013 19:28
Сообщение mama_mia » Пт сен 27, 2013 06:24
Сообщение anyasobol » Пт фев 21, 2014 07:05
девушки, может надоумите на что-то путное. у ребенка (1,1) начался понос + высокая температура. на второй день после сна дневного до 40 поднялась, понос со слизью. отправили в инфекционку. там сразу стали колоть антибиотик, до этого сразу же с понедельника (началось в понедельник утром) давала назначенный нифураксозид + смекту. во вторник уже в больнице снова высокая т., сделали укол тройчатки. обильно отпаивала. в среду продолжился понос, но уже не такой слизисто-зеленый и температура выше 37.3 не поднималась. на след. день все в норме. причем и вторничные и четвержные анализы почти в норме.в первых, как сказали, чуть больше палочек. вообщем вчера, в четверг, все в норме, кал стал кашицеобразный, темп. нет. выписались. дома к вечеру снова очень обильно покакал и стул мне не понравился, не такой как утром.
ночью в час мне стало плохо, понос+рвота+температура. а в 7 утра вырвало ребенка. причем больше спазмы, т.к. рвать то ососбо нечем.пока спит, но постанывает во сне, и лоб горячий. похоже что мы в больнице что-то подцепили, да? я вызову врача на дом. но не знаю, ехать ли обратно. там снова начнут колоть антибиотики. и опять что-то прицепится. посоветуйте, пожалуйста.
Симптомы микоплазменной респираторной инфекции
- Повышение температуры тела до 37-40° С.
- Симптомы интоксикации: « ломота» в теле, слабость, головная боль.
- Возможен насморк.
- Першение и сухость в горле, кашель.
Инкубационный период
- Источником инфекции является больной микоплазменной респираторной инфекцией (в том числе в бессимптомной форме).
- Заболевание передается воздушно-капельным путем, то есть при кашле, чихании или разговоре больного человека возбудитель попадает в воздух и вдыхается здоровым человеком.
- Возбудитель может выделяться с носоглоточной слизью в течение 8 недель с момента начала заболевания (даже на фоне терапии антибиотиками).
- Важным фактором в распространении инфекции является нахождение в длительном тесном контакте с больным человеком (заболевание преимущественно встречается в закрытых коллективах: детских садах, казармах, среди членов одной семьи).
- Заболевание встречается преимущественно в холодное время года и межсезонье (ранней весной или поздней осенью).
Врач терапевт поможет при лечении заболевания
Диагностика
Симптоматика микоплазменного ОРЗ (повышенная температура, насморк, кашель, першение в горле и др.) мало чем отличается от обычной простуды, и выявить причину (возбудителя) можно только лабораторным путем. Однако специфическая лабораторная диагностика на выявление возбудителя проводится только по специальным показаниям.
Микоплазменная пневмония:
- анализ жалоб и анамнеза заболевания: когда появились повышенная температура тела, мучительный сухой кашель, боли в суставах, понос и т.д.;
- общий осмотр: при прослушивании (аускультации) легких определяется жесткое дыхание с патологическими хрипами;
- рентгенологическое обследование легких;
- серологические методы диагностики с целью выявления антител (специфические белки иммунной системы человека, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация) к возбудителю в крови больного;
- выявление возбудителя методом ПЦР-диагностики в мокроте, содержимом носоглотки.
Возможна также консультация инфекциониста, пульмонолога.
Осложнения и последствия
- Абсцесс легкого — образование полостей, наполненных гнойным содержимым.
- Плевральный выпот — патологическое скопление жидкости в плевральной полости.
- Отек легких с развитием острой дыхательной недостаточности.
- Миокардит (воспаление сердечной мышцы).
Поражение центральной нервной системы Mycoplasma pneumonia сопровождается развитием:
- энцефалитов — воспаление вещества головного мозга;
- менингитов — воспаление оболочек головного и спинного мозга;
- возможно поражение черепных нервов;
- расстройство сознания;
- ДВС-синдром (синдром внутрисосудистого свертывания крови с дальнейшим развитием кровотечений во внутренние органы).
Поражение центральной нервной системы и развитие ДВС-синдрома являются основными причинами летального исхода при респираторной микоплазменной инфекции.
Профилактика микоплазменной респираторной инфекции
- Основная профилактика сводится к укреплению защитных сил организма:
- закаливание;
- полноценное питание;
- прием поливитаминных комплексов;
- полноценный сон;
- отказ от вредных привычек.
- Больных необходимо изолировать из коллективов на период болезни (с целью предотвращения распространения инфекции).
- Влажная уборка помещений.
- Проветривание помещений.
Инфекционные болезни. Национальное руководство. Н.Д.Ющук 2009 г. Медицинская микробиология, вирусология и иммунология. Зверев В.В. В 2-х т. Том 2 2010. Возианова Ж.И. « Инфекционные и паразитарные болезни», том 1 2001г.
Что делать при микоплазменной респираторной инфекции?
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
У вас микоплазменная респираторная инфекция?
терапевт назначит правильное лечение при микоплазменной респираторной инфекции
Температура во время беременности
Температура во время беременности без каких-либо дополнительных симптомов может быть проявлением гормональных перестроек, которые особенно активны в первые недели после зачатия. Если температура тела у беременных 37,0, которая не сопровождается кашлем, насморком, поносом или рвотой, то она не является поводом для немедленного обращения к врачу. За подьемами температуры следует понаблюдать, но если она постоянна, то лучше проконсультироваться со специалистом.
Чем опасна температура при беременности?
Повышение температуры у беременной может быть первым клиническим проявлением какого-либо инфекционного или воспалительного заболевания, которое при отсутствии лечения может нанести вред женщине и плоду, а также привести к прерыванию беременности. Температура при беременности 37,5 может быть первым клиническим симптомом таких осложнений как внематочная беременность или замершая беременность. При этом температуре могут сопутствовать скудные кровянистые выделения из половых путей и тянущие боли в паховой области различные по интенсивности. Температура и кашель при беременности может быть проявлением ОРВИ, которое на раннем сроке может приводить к формированию пороков у плода несовместимых с жизнью, и как следствие к непроизвольному прерыванию беременности.
Чем грозит температура при беременности при отравлении?
Особо опасным состоянием для любого периода беременности является пищевое отравление. Температура и рвота при беременности является ранним симптомом пищевого отравления, а температура и понос при беременности – более поздним. Кроме этих симптомов отмечаются: боль и дискомфорт в животе, повышенное газообразование в кишечнике, общая слабость и ознобы. Рвота и понос в сочетании с повышенной температурой очень опасно, так как сопровождается большими потерями жидкости и электролитов. Если своевременно не обратиться к врачу это состояние может привести к обезвоживанию и сгущению крови, что чревато тромбообразованием в варикозно расширенных венах нижних конечностей. В случаях пищевого отравления показана госпитализация.
Температура на поздних сроках беременности
Температура на поздних сроках беременности чаще всего обусловлена вирусной инфекцией, так как во время беременности ослабляется иммунитет. Также причиной повышения температуры на поздних сроках могут быть такие заболевания как пиелонефрит и пищевое отравление. Температура во втором триместре беременности, вызванная ОРВИ опасна тем, что вирус может преодолевать гематоплацентарный барьер и проникать к плоду, вызывая развитие пороков в еще не сформировавшихся органах. Повышенная температура при беременности 3 триместра не так страшна как в первом и втором, так как все органы уже сформированы, но вирус может негативно повлиять на кровоток в плаценте и привести к развитию гипоксии у плода и преждевременным родам.
Температура у беременной — что делать?
Температуру до 37,2°С снижать не нужно. Прием жаропонижающих препаратов следует начинать при подьеме температуры выше 38°С.  Предпочтение отдают препаратам парацетамола, которые не следует принимать чаще 4 раз в сутки. Строго запрещается снижать температуру аспирином, так как он может спровоцировать кровотечение как у матери, так и у плода.
Предпочтение отдают препаратам парацетамола, которые не следует принимать чаще 4 раз в сутки. Строго запрещается снижать температуру аспирином, так как он может спровоцировать кровотечение как у матери, так и у плода.
Рассмотрев все возможные причины повышения температуры, можем сделать следующие выводы. Если температура в первый месяц беременности не превышает 37,2°С, не сопровождается другими клиническими симптомами и не приносит неприятных ощущений женщине, то такую температуру можно не снижать. Повышение температуры выше 37,2°С является поводом обращения к врачу.




































 Что вызывает слизь в кале: причины и лечение заболеваний
Что вызывает слизь в кале: причины и лечение заболеваний