В практической деятельности врача любого профиля одним из самых часто применяемых методов диагностики является клинический анализ мочи, и педиатрия не является исключением.
Это одно из наиболее доступных и распространенных скрининговых исследований у детей всех возрастных групп (от новорожденных до детей старшего возраста).
Соответственно рекомендациям по раннему выявлению патологии почек, у детей на первом году жизни исследование должно выполняться часто, что часто несет в себе определенные трудности для родителей.
Содержание
Норма эпителия в моче
Единичные клетки плоского эпителия, так же как и переходного, в общем анализе мочи могут обнаруживаться у полностью здоровых детей, при этом они не являются признаком развития какого-либо нарушения. Значения таких показателей представлены в таблице нормы:
| Вид эпителия | Норма |
| Переходный | 2-3 клетки |
| Плоскоклеточный | 3-4 клетки |
| Почечный | 0 |
В таблице указаны усредненные показатели. При расшифровке анализов и постановке диагноза специалисты учитывают не только норму содержания эпителиоцитов в детской моче, но и возраст, и пол ребенка.
У новорожденных
У новорожденных младенцев в моче выявляются все 3 вида эпителия. Это объясняется незрелостью мочевыводящей системы и адаптацией ребенка к окружающим условиям. Однако такая картина наблюдается только в течение первых 2 недель жизни младенца. В урине грудничка возрастом старше 14 дней количество почечного эпителия в норме должно быть нулевым.
У подростков
В период полового созревания, сопровождающегося гормональной перестройкой организма, у детей может обнаруживаться до 10 клеток эпителия в моче, сданной на анализ. Это обусловлено естественными процессами, происходящими в теле подростка, и не связано с патологиями внутренних органов, если не сопровождается другими симптомами (повышением температуры, нарушением мочеиспускания, болями в животе и спине).
Особенности у девочек
Из-за особенностей строения мочеполовой системы при выходе из уретры моча у девочек контактирует со слизистой оболочкой гениталий, что нередко приводит к увеличению количества эпителия в урине, но не является признаком заболевания. Попаданию эпителиальных клеток в мочу способствует также регулярная интимная гигиена.
Чтобы обнаружить эпителий в урине, достаточно провести общеклиническое исследование мочи. Если в показателях анализа обнаружены эпителиальные клетки, то ребенку дополнительно назначаются другие виды лабораторной диагностики: анализ по Нечипоренко, Зимницкому или трехстаканная проба.
Эти исследования позволяют исключить ошибки при сборе урины, которые способны влиять на результаты, и более точно определить характер патологических процессов, протекающих в мочевыводящих органах.
Отклонения от нормы
Отклонением является повышение уровня эпителиальных клеток в несколько раз по сравнению с нормой. Если в моче увеличена концентрация лейкоцитов и эпителия, это считается характерным симптомом воспалительного процесса. Наличие почечных эпителиальных клеток в детской моче не является нормой ни при каких обстоятельствах, вне зависимости от того, обнаружены они в единичном или большом количестве.
Причины отклонений
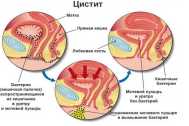
Наиболее распространенные причины повышенного содержания эпителиальных клеток в моче ребенка — патологии мочевыводящей системы. Если уровень эпителиальных клеток в урине ребенка повышен, это может являться признаком воспалительных болезней уретры, мочевого пузыря и почек: цистита, уретрита, пиелонефрита. Появление эпителия в урине может быть связано также с заболеваниями других органов, в частности половых (вульвит у девочек, орхит и везикулит у мальчиков).





Также выделяют и другие причины возникновения данного нарушения. К ним относятся:
- несоблюдение правил сбора мочи;
- недостаточная или неправильная интимная гигиена;
- прием некоторых лекарственных средств;
- осложнения бактериальных и вирусных инфекций, длительное течение гнойных воспалительных процессов (ангины, фурункулеза).
Если ребенок незадолго до сдачи анализа мочи перенес отравление или травму уретры (например, при катетеризации или операции), это тоже может спровоцировать появление эпителиоцитов в моче.
Большое количество эпителия наблюдается в урине у детей с нейрогенным мочевым пузырем и у тех, кто страдает пузырно-мочеточниковым рефлюксом. При этом заболевании происходит заброс урины из мочевого пузыря в почки и мочеточники и слущивание эпителиальных клеток со слизистой мочевых путей.
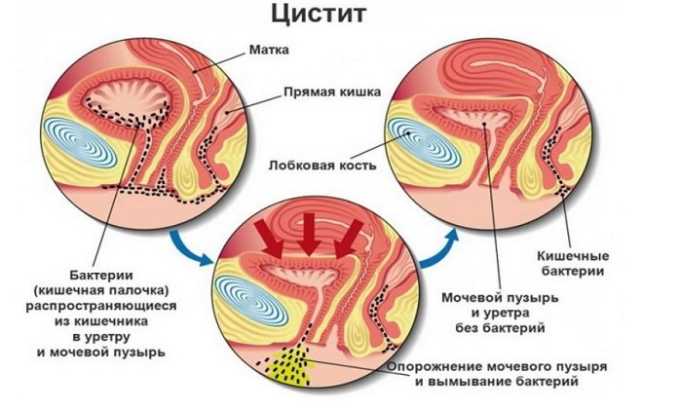
При цистите, характеризующемся воспалением слизистой оболочки мочевого пузыря, в моче обнаруживается переходный эпителий. У девочек наблюдается множество частиц плоскоклеточного эпителия наряду с повышением уровня лейкоцитов.
При воспалении мочеиспускательного протока в урине тоже возникает повышенное количество клеток переходного эпителия. Чтобы отличить уретрит от цистита, после общего анализа мочи дополнительно проводят трехстаканную пробу урины, подразумевающую сбор трех разных порций мочи во время одного мочеиспускания. Если, помимо эпителиоцитов, в результатах этого исследования обнаруживаются лейкоциты, при этом они в наибольшем количестве присутствуют в первой порции урины, диагностируют воспаление мочевыводящего канала.
Патологии почек
При патологиях почек в моче присутствует почечные эпителиоциты. Это может являться признаком таких заболеваний, как пиелонефрит, гломерулонефрит, гидронефроз, тубулярный некроз, пиелит. Подобный симптом возникает при камнях в почках и врожденных аномалиях развития данного органа.
При выявлении эпителия в моче лечение начинают только после определения причины, вызвавшей данное нарушение. Как только главный источник возникновения эпителиоцитов в моче будет устранен, состав урины нормализуется.
Наиболее часто в терапии заболеваний мочевыводящей системы у детей используются антибактериальные препараты, противовоспалительные средства, растительные уросептики, спазмолитики, жаропонижающие лекарства, диуретики. Точную схему лечения и продолжительность приема медикаментов определяет врач.
Если у ребенка выявлены патологии мочевыводящей системы, ему требуется тщательный уход, постельный режим и соблюдение лечебной диеты.
Анализ мочи и инфекции мочевыводящих путей
Нормы показателей и причины изменения в анализе мочи
Нефролог отвечает на вопросы родителей: виды анализов мочи
Введение в терминологию
Общий анализ мочи — это рутинное скрининговое лабораторное исследование средней порции утренней мочи пациента, позволяющее оценить:
- Физические характеристики – цвет, запах, уровень прозрачности, плотность.
- Кислотность (рН).
- Химический состав – определение содержания в моче таких компонентов как глюкоза, уробилиноген, белок, кетоновые тела, соли, билирубин и т.д. В норме у человека эти вещества не определяются или определяются в таких малых количествах, что их называют следовыми.
- Характер и состав мочевого осадка – производится микроскопия мочевого осадка с целью обнаружения лейкоцитов, эритроцитов, кристаллов и бактерий. Благодаря данному этапу диагностики удается не только определить содержание перечисленных элементов, но и подсчитать их точное количество, находящееся в поле зрения врача лаборанта, что важно в плане дальнейшей дифференциальной диагностики.
Анализ используется для раннего выявления патологии мочевыделительной системы, как врожденной, так и приобретенной, у детей всех возрастных групп.
Основные трудности
Информативность и достоверность анализа в значительной степени зависят от того, когда и как был собран материал для исследования. Известно, что качественный состав мочи, а также ее плотность и химическая структура в разное время суток могут существенно колебаться.
Для получения наиболее достоверного результата необходимо не только правильно собрать, но и вовремя доставить материал в лабораторию.
На этапах сбора и транспортировки родители, особенно новорожденных детей, могут испытывать некоторые трудности, такие как:
- Невозможность точно предугадать время следующего мочеиспускания у ребенка.
- Невозможность объяснить малышу необходимость мочиться в предоставленную ему тару или емкость.
- Невозможность «высадить» новорожденного или грудничка над специально приготовленной емкостью.
- Низкая информированность о том, в какие емкости можно собрать материал и как это правильно сделать.
Подготовка к сбору материала
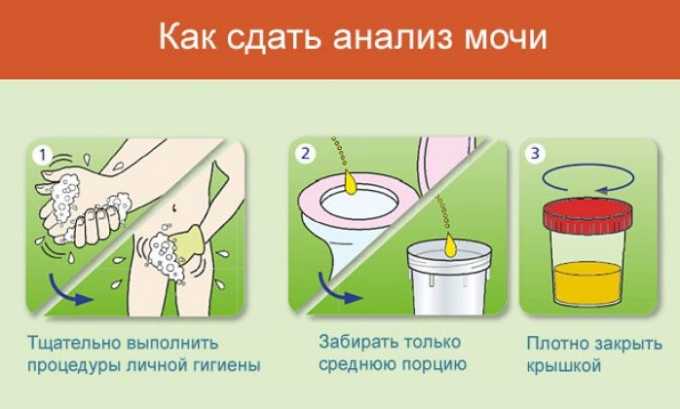
Для анализа предпочтительно использовать «утреннюю» порцию, которая в течение сна собирается в полости мочевого пузыря. Это снижает физиологические суточные колебания показателей мочи и позволяет более достоверно интерпретировать результат.
Основные правила подготовки материала:
- Моча собирается ТОЛЬКО после предварительного туалета наружных мочеполовых органов.
- Туалет половых органов производится с использованием чистой (желательно проточной) воды, в направлении спереди назад, без использования моющих средств. Не следует для подмывания использовать мыло или местные антисептики – это приводит к искажению результата. У мальчиков необходимо отодвигать крайнюю плоть и промывать проточной водой основание головки полового члена (если этому не препятствует физиологический фимоз).
- После утреннего туалета малыша необходимо вытереть насухо чистым полотенцем. Вытирание производят путем нескольких последовательных мягких промакиваний. Тереть область половых органов не следует.
- Сбор мочи производится только в чистую и СУХУЮ емкость. Рекомендуется для этих целей использовать специальные аптечные одноразовые пластиковые контейнеры.
- Первую порцию рекомендуется пропускать, однако у грудных детей в силу физиологических причин (малый объем диуреза, невозможность контроля мочеиспускания и т. д.), допустимо собирать всю имеющуюся мочу.
- У детей более позднего возраста, способных к полноценному диалогу, первую порцию обязательно нужно слить. Предварительно ребенка следует проинструктировать.
- Категорически ЗАПРЕЩЕНО переливать мочу в подготовленную емкость из детского горшка, отжимать пеленки или подгузники. При таких манипуляциях происходит массивное бактериальное загрязнение биологического материала и искажение результата.
Сбор мочи у детей раннего детского возраста
У детей до достижения ими двухлетнего возраста подготовить материал для исследования затруднительно, родителям сложно объяснить малышу правила.
Поэтому существует несколько хитростей:
- У детей грудного возраста, особенно у новорожденных девочек, наиболее удобен сбор материала в специальные приклеиваемые пакеты-мочесборники. Для предотвращения сдергивания мочеприемника сверху можно надеть плотные трусики, штаны или подгузники.
- У детей 1,5- 2 лет, приученных к посещению туалета, возможно использование так называемой «схваченной» утренней порции мочи, забор которой осуществляется в стерильный контейнер сразу после начала мочеиспускания.
- Перед приклеиванием мочесборника туалет наружных мочеполовых органов производится по тем же правилам. Пакет следует снять сразу после завершения мочеиспускания.
- Если в течение 30-60 минут от приклеивания пакета мочеиспускания не произошло, то его следует поменять на новый.
- Моча, собранная с использованием приклеиваемых пакетов, пригодна для проведения ОАМ с использованием тест-полосок, однако не должна использоваться для бакпосева.
- Мочеиспускание у грудничков часто прерывается и происходит малыми объемами. Поэтому возможно использование нескольких стерильных мочеприемников подряд. Для этого сразу после окончания мочеиспускания пакет незамедлительно снимается, а содержимое переливается в стерильную емкость. Затем младенца следует немного обмыть водой, промокнуть чистым полотенцем и приклеить новый чистый пакет. Процесс можно повторять до набора необходимого объема материала для исследования.
Стимуляция процесса мочеиспускания
Хотя процесс сбора материала для анализа сегодня несколько упрощается наличием специальных детских контейнеров и емкостей, часто основной проблемой родителей является невозможность предугадать время следующего детского мочеиспускания.
Для решения данной проблемы возможно использование рефлекторной стимуляции процесса опорожнения мочевого пузыря:
- Процесс мочеиспускания у грудничков рефлекторно связан с приемами пищи и питьем, поэтому им можно дать грудь или покормить из бутылочки.
- Мочеиспускание у младенца также можно вызвать путем мягкого надавливания и поглаживания в надлобковой области.
- Сбор мочи у грудничка и годовалого малыша иногда проще выполнить в ванной, «высадив» его над емкостью, то есть придав малышу на руках одного из родителей полусидячую позу.
- Дополнительно для стимуляции процесса мочеиспускания возможно использование звука льющейся воды, что также рефлекторно приводит к опорожнению мочевого пузыря.
Сколько мочи нужно для анализа?
Ответ на этот, казалось бы, простой вопрос напрямую зависит от уровня оснащенности лаборатории, в которую сдается материал.
При выполнении анализа «руками» лаборанта минимально допустимое количество мочи равно 50 мл. При наличии в лаборатории анализаторов — специальных устройств, направленных на ускорение и автоматизацию обработки образцов, минимальный объем намного меньше и составляет около 20 мл.
Этого же объема будет достаточно и при выполнении экспресс-анализа с использованием экспресс тест-систем (тест-полосок).

Как можно понять из вышесказанного, желательно знать возможности той лаборатории, куда будет доставлен материал для исследования.
Почти все современные лаборатории используют автоматические анализаторы, однако при наличии отклонений в результатах, полученных автоматическим путем, всегда производится пересчет элементов мочевого осадка ручным методом. Это позволяет исключить технические сбои и максимально снизить число ложных результатов.
Таким образом, для выполнения анализа мочи у грудничка лучше заполнить емкость на 50-70 мл.
Какие емкости лучше использовать?
Материал лучше всего поместить в готовую аптечную стерильную тару. Не стоит приобретать нестерильные контейнеры в аптеке, они могут быть загрязнены.
Как выглядят готовые стерильные контейнеры для сбора мочи, смотрите на рисунке ниже. Обратите внимание, что такие емкости всегда имеют дату стерилизации и срок годности, указанный на упаковке. Контейнеры без упаковки стерильными быть не могут, а, следовательно, требуют предварительной обработки.
Для ОАМ допустимо использование многоразовой, чисто вымытой, стерилизованной кипятком и высушенной тары (например, стеклянные баночки). Такие емкости до сих пор используют в некоторых стационарах и поликлиниках.
Однако, если вы сдаете материал для бактериологического исследования, использование такой тары следует избегать, так как результат будет искажен. Моча на бакпосев собирается только в стерильные контейнеры.
У грудничков часто используются одноразовые стерильные мочеприемники (рисунок 3).

Такие мешки-мочеприемники имеют наружный липкий край, с помощью которого приспособление можно фиксировать к коже младенца. Отверстие в мочеприемнике может быть универсальным, а может быть адаптированным для мальчиков или девочек (рисунок 4).
Правила транспортировки
На достоверность результата ОАМ оказывает влияние не только правильный сбор исследуемого материала, но и правильная его транспортировка. Основные правила доставки материала в лабораторию:
- Транспортировка должна производиться только при положительной температуре воздуха, иначе возможно выпадение солей в осадок, что ошибочно может быть принято за патологию.
- Собранная моча хранится не более двух часов. Продолжительное хранение мочи в условиях комнатной температуры приводит к избыточному бактериальному росту, разрушению элементов мочевого осадка и изменению рН. При необходимости хранения более 2 часов можно использовать холодильник, однако не стоит забывать, что замораживание мочи и чрезмерное ее охлаждение нежелательны.
- Образец должен быть доставлен в лабораторию в закрытом виде, с плотно закрученной крышкой.
- Контейнер должен иметь маркировку в соответствии с направлением. Необходимо указать на нем ФИО пациента, дату и время, а также данные с направления: номер кабинета или участка, вид исследования (ОАМ), дату рождения пациента. Соблюдение этого простого правила позволит избежать потерю контейнера. Направление можно прикрепить к емкости с помощью тонкой резинки, но это не обязательно.
- При транспортировке нужно избегать не только замораживания, но и подогрева, взбалтывания и случайного открытия крышки, это приведет к обсеменению материала и искажению результата.
Результат ОАМ обычно бывает готов в день сдачи через несколько часов. В условиях поликлиники бланк с результатом может задерживаться в лаборатории на 1-2 дня (влияние человеческого фактора). В платных лабораториях срок выполнения ОАМ иногда может быть увеличен, в этом случае в материал для исследования добавляется специальный консервант.
Как расшифровать результаты?
Нормальные значения показателей ОАМ у детей несколько отличаются от таковых у взрослых, что связано с функциональной незрелостью системы мочевыделения.
Внутриутробное развитие почек заканчивается примерно к третьему месяцу гестации. Количество структурных почечных элементов (нефронов) у новорожденного равно таковому у взрослого человека (около 1 миллиона), однако их строение и морфология отличаются.
Дети имеют меньшие размеры почечного нефрона, меньшую проницаемость почечного фильтра, короткие проксимальные канальцы, это влияет на процессы фильтрации и концентрирования мочи.
Постепенно, по мере роста младенца, происходит дозревание почечных канальцев, именно поэтому нормы показателей ОАМ у детей зависят от их возраста.
В таблице ниже приведены нормы, которые используются для расшифровки результата. Далее рассмотрим наиболее часто встречающиеся отклонения в результатах и их причины.
«Грязный» анализ
Загрязнение собранной мочи происходит в следующих случаях:
- Плохой туалет наружных половых органов перед сбором биологического материала для исследования.
- Отсутствие просушивания кожи.
- Переливание мочи из детского горшка.
- Использование многоразовой тары, пластиковых контейнеров, недостаточно обработанных стеклянных емкостей, мокрой тары и т.д.
- Использование у детей грудного возраста вместо специальных мочеприемников простых полиэтиленовых пакетов.
- Перегрев контейнера перед сдачей в лабораторию, длительное хранение его на свету.
- Несоблюдение сроков наложения одноразовых мочеприемников (ношение более 40-60 минут).
Особенностями такого анализа являются:
- Большое количество в поле зрения клеток плоского эпителия, иногда количество эпителиальных клеток настолько велико, что они не поддаются подсчету лаборантом. В таких случаях на бланке исследования их обозначают как «пласты эпителия».
- Количество лейкоцитов, как правило, не изменено или повышено незначительно, ведь процесса воспаления нет.
- В образце может обнаруживаться повышение количества белка, однако отклонение чаще всего незначительное.
- Уровень бактериурии может колебаться от умеренной (++) до значительной (++++).
- В образце может определяться небольшое или умеренное количество слизи.
- Уровни эритроцитов, глюкозы, уробилиногена и кетоновых тел в пределах нормы.
- Может наблюдаться увеличение плотности.
- Цвет образца не изменен, но он часто становится мутным, с неприятным запахом.
Инфекция мочевыделительной системы
Наиболее частыми мочевыми инфекциями у детей являются циститы и пиелонефриты. Данные заболевания являются инфекционно-опосредованными, а значит сопровождаются наличием не только отклонений в ОАМ, но развитием клинических симптомов воспаления.
В раннем детском возрасте симптоматика воспалительных заболеваний, как правило, неспецифична, а сбор жалоб затруднен, что представляет определенные трудности для лечащего врача и родителей.
Именно поэтому ОАМ является основным методом скрининга, позволяющим подтвердить или опровергнуть наличие воспаления в мочевыделительной системе.
Отличиями, позволяющими заподозрить у ребенка инфекционно-воспалительный процесс в мочевыделительной системе являются:
- Лейкоцитурия (повышение числа лейкоцитов в поле зрения). Отклонение количества лейкоцитов в моче напрямую коррелирует с тяжестью инфекции.
- Умеренная протеинурия (умеренное повышение количества белка в моче, не превышающее 2 г/сутки). Чем тяжелее протекает инфекционный процесс, тем большее количество белка обнаруживается, однако выраженных отклонений данного показателя не происходит, так как почечный фильтр остается неповрежденным.
- Может наблюдаться микрогематурия (небольшое повышение уровня эритроцитов). Эритроциты в большинстве своем неизмененные. Они попадают в мочу непосредственно в мочеточниках или мочевом пузыре.
- В ОАМ может обнаруживаться большое количество слизи (чаще при уретрите и цистите). Выраженность загрязнения слизью отображается в бланке с помощью знака «+». Чем больше имеется «+» в графе «слизь», тем больше ее количество в образце. Максимальное значение «++++».
- Кислотность мочи может сдвигаться в щелочную сторону, что обусловлено процессами жизнедеятельности патогенных микроорганизмов.
- В моче малыша обязательно присутствуют бактерии, бактериурия может варьировать от «+» до «++++» в зависимости от массивности заражения.
- При инфекции мочевыводящих путей возможно обнаружение нитритов, фосфатов, реже других солей (продукты метаболизма уропатогенной флоры).
При обнаружении отклонений, свидетельствующих о наличии инфекции в мочевыделительной системе, малыша нужно дообследовать:
- Проба Нечипоренко – для оценки количества лейкоцитов и эритроцитов в 1 миллилитре мочи.
- Бакпосев мочи – для выявления степени обсемененности и обнаружения конкретного уропатогена.
- УЗИ почек и мочевыводящих путей – для исключения органической патологии почек, аномалий строения и конкрементов.
Гломерулонефрит и нефропатия
Гломерулонефрит и нефропатии различного генеза – заболевания, характеризующиеся поражением клубочкового аппарата почек без вовлечения остальных отделов мочевыделительной системы.
Чаще всего в основе патологии лежит аутоиммунное повреждение клубочков в связи с отложением на их мембранах повреждающих иммунных комплексов.
На начальных этапах болезнь протекает с минимальными клиническими проявлениями, что повышает информативность ОАМ для подтверждения диагноза. Раннее выявление гломерулонефритов и аутоиммунных нефропатий позволяет предупредить развитие тяжелой недостаточности функции почек.
Подозрение на наличие повреждений гломерулярного фильтра возникает при следующих отклонениях в ОАМ:
- Основную роль имеет повышение уровня белка в моче (протеинурия). Выраженность протеинурии может колебаться от умеренной до значительной, что связано с нарушением процесса фильтрации белков плазмы крови.
- Не менее значима гематурия (повышение количества эритроцитов в моче). Эритроциты в большинстве своем измененные. Выраженность гематурии варьирует от микрогематурии (невидимой глазом) до макрогематурии (окрашивание образца в розовый и красный цвет).
- Содержание лейкоцитов и эпителия чаще всего в пределах нормы.
- При длительно текущем повреждении почечных клубочков наблюдается снижение плотности мочи, что обусловлено нарушением процессов концентрации.
При длительно текущих нефропатиях у ребенка может развиваться так называемый нефритический синдром, когда массивную протеинурию сопровождают отеки, снижение уровня белка плазмы крови, повышение уровня сосудистого давления.
Отеки возникают в области лица (глаз) и лодыжек, затем распространяются и приобретают плотность. Генерализованные отеки и анасарка наблюдаются при тяжелом течении заболевания.
У ребенка с подозрением на гломерулонефрит/нефропатию проводится дообследование, включающее:
- Анализ мочи на суточную протеинурию – для оценки степени суточной потери белка.
- Пробу Нечипоренко– для количественного подсчета эритроцитов и лейкоцитов в 1 миллилитре мочи.
- Пробу Зимницкого – для определения концентрационной способности почек.
- Определение скорости фильтрации в клубочках.
- УЗИ почек – для исключения органической патологии почечной ткани.
- Биохимический анализ крови (БАК), с обязательным определением уровня общего белка, альбуминов, мочевины и креатинина.
- Определение уровня патологических иммуноглобулинов, циркулирующих иммунных комплексов, антистрептококковых антител.
- Наиболее точный результат достигается при пункционной биопсии почек. Хотя данное исследование не всегда доступно, именно оно позволяет наиболее точно определить тип гломерулонефрита и подобрать адекватную терапию заболевания.
Вместо заключения
При наличии каких-либо отклонений в результатах всегда необходимо помнить, что данный метод исследования является скрининговым, позволяющим быстро исключить или опровергнуть наличие заболеваний мочевыделительной системы.
Для установления нозологии всегда необходимо дообследовать ребенка. Поставить точный диагноз без комплексного подхода часто затруднительно, ОАМ лишь позволяет врачу рано обнаружить отклонения.



Повышенный плоский эпителий – что это значит?
Причин повышенного плоского эпителия может быть несколько. Самыми распространенными из них являются следующие:
- протекание воспалительного процесса в мочевых путях, при этом у ребенка развивается цистит и уретрит;
- скрытые болезни почек, в том числе врожденного типа;
- гнойные процессы в организме;
- воспалительный процесс внешних половых органов;
- чрезмерное выделение солей из почек;
- мочекаменная болезнь, которая может сопровождаться сильными болями;
- долгое отсутствие процесса мочеиспускания из-за стрессов или патологий мочевого пузыря.
Повышен плоский эпителий: когда бить тревогу?
Если плоский эпителий находится выше границ 3 единиц, стоит насторожиться и обратить внимание на общее состояние ребенка. Даже при незначительном превышении нормы обращение за дополнительным исследованием имеет смысл, когда ребенка мучают болезненные ощущения при мочеиспускании, выделяется кровь из мочеиспускательного канала, сильно болит низ спины, присутствует тяжесть внизу живота.
Такие симптомы говорят о быстром развитии воспалительного процесса, который может протекать внутри почек или мочеполовой системы.

Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
В редких случаях, примерно 1 больной на 100 пациентов, незначительное превышение плоского эпителия в моче ребенка не несет опасности и является наследственным фактором. Но выявить такую закономерность можно только после изучения анамнеза родителей и полного медицинского обследования малыша.
Причины возникновения патологии у детей
 У детей патология в основном связана с несколькими самыми распространенными причинами. К ним относятся неправильная гигиена и воспалительный процесс в мочеполовой системе. Обычно дети болеют циститом и уретритом из-за переохлаждения или попадания бактерий в мочеполовой канал при неправильной гигиене после процесса дефекации.
У детей патология в основном связана с несколькими самыми распространенными причинами. К ним относятся неправильная гигиена и воспалительный процесс в мочеполовой системе. Обычно дети болеют циститом и уретритом из-за переохлаждения или попадания бактерий в мочеполовой канал при неправильной гигиене после процесса дефекации.
Лишь в некоторых случаях можно говорить о серьезных нарушениях в почках и мочевой системе, когда уровень плоского эпителия повышен в несколько раз и больного ребенка сопровождают неприятные симптомы. К ним относятся боли в области поясницы, затрудненное мочеиспускание, кровотечения из половых органов. В таких ситуациях можно диагностировать раковые новообразования, пиелонефрит, туберкулезное поражение почек.
В границах 3-4: что значит?
Как уже говорилось выше, нормой плоского эпителия в моче является показатель от 0 до 3 единиц в одной капле мочи.

Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
Результат 3-4 единицы говорит о незначительном превышении рекомендованного количества фермента. В большинстве случаев это превышение связано с плохо подмытыми половыми органами перед сдачей анализа или недостаточно чистой тарой для сбора урины.
После получения такого результата анализа врач порекомендует провести повторное исследование для отслеживания состояния больного в динамике. Если будет наблюдаться рост плоского эпителия в моче даже на одну единицу, потребуется провести УЗИ почек и, возможно, взять мазки для выявления причин симптома.
Что делать при повышенном количестве плоского эпителия?
В первую очередь необходимо срочно пересдать анализ. Если он подтвердит воспалительный процесс, стоит приступать к лечению. Для начала убирается очаг бактерий, для этого назначаются антибиотики. Самыми распространенными препаратами этого типа являются Клавуланат и Амоксициллин. Когда болезнь перешла в стадию пиелонефрита, назначаются Цефотаксим или Цефепим. Дополнительно назначаются противовоспалительные препараты, снимающие дополнительно зуд и отеки. Детям назначаются обычно Канефрон и Фурагин.
В обязательном порядке ребенок должен придерживаться щадящей диеты, чтобы не создавать дополнительную нагрузку на почки. Соблюдается питьевой режим с большим количеством чистой воды и морсов.
Но важно понимать, что лечение ребенка можно проводить только под контролем лечащего врача. Это поможет сохранить здоровье малыша и предотвратить переход болезни в хроническую стадию.
Что такое СОЭ и как определяют его значение
Увидев на листочке в карточке ребенка цифры, отмеченные медицинскими работниками как показатели, не соответствующие нормативным значениям, не стоит сразу впадать в панику. Лучше найти ответ на вопрос для чего измеряется СОЭ — скорость оседания эритроцитов, и что обозначает изменение данного показателя.
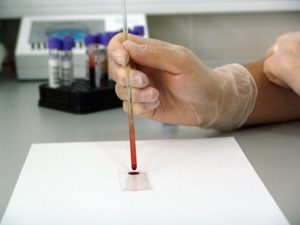 Сдав кровь из пальчика малыша, родители уже через час могут узнать, повышенный ли СОЭ. Метод Панченкова, который применяется для определения значения СОЭ в поликлиниках и больницах, позволяет быстро получить результат.
Сдав кровь из пальчика малыша, родители уже через час могут узнать, повышенный ли СОЭ. Метод Панченкова, который применяется для определения значения СОЭ в поликлиниках и больницах, позволяет быстро получить результат.
При сдаче капиллярной крови важно проследить, чтобы из безымянного пальца маленького пациента кровь собирали без дополнительных нажатий медперсонала. Кровь, которая смешивается с лимфой при нажиме и самостоятельно не вытекает, даст на выходе искаженный результат: ее биохимический и клеточный состав будет изменен.
Смешав кровь с антикоагулянтом в капилляре – специальной колбочке, через час измеряют столбик плазмы, который остался после погружения на дно эритроцитов. Это расстояние измеряется в расположенном вертикально капилляре и является искомым значением: на сколько мм за час спустились эритроциты.
Если эритроциты оперативно оказались на дне – СОЭ повышен, если тонули медленно – понижен.
У мальчиков и девочек в период с 6 лет до подросткового возраста будут неоднократно меняться нормативные значения СОЭ, поэтому расшифровка должна проводиться с учетом возрастных изменений для каждого ребенка индивидуально.
Нормальные показатели и расшифровка для новорождённых и малышей первых пяти лет жизни от пола не зависят, а с 6 лет каждому полу и возрасту будет соответствовать вилка значений: таблица нормативных показателей станет для родителей важным подспорьем при решении вопроса о необходимости дальнейшего обследования ребенка.
| Возраст ребенка | Норма СОЭ |
|---|---|
| Новорождённые | от 0 до 2.7 мм/ч. |
| До 1 года | от 3 до 10 мм/ч. |
| От 1 года до 5 лет | от 5 до 11 мм/ч. |
| Девочки от 6 до 14 лет | от 5 до 13 мм/ч. |
| Мальчики от 6 до 14 лет | от 4 до 12 мм/ч. |
| Девочки 14 лет и старше | от 2 до 15 мм/ч. |
| Мальчики 14 лет и старше | от 1 до 10 мм/ч. |
Исследования СОЭ описанным способом, которые проводятся во всех поликлиниках, можно подтвердить, сдав дополнительно кровь из вены и определив скорость оседания эритроцитов методом Вестергрена. За рубежом этот тест считается более достоверным при определении СОЭ, так как он обладает высокой специфичностью, учитывает все нюансы изменений, которые происходят в крови при реакции. Специально готовить к анализу ребенка не надо, единственным требованием будет отсутствие завтрака перед забором крови.
От результатов клинического анализа зависит, какие методы диагностики врач применит в дальнейшем. Степень роста показателей помогает решить, нужно ли проводить дальнейшие исследования и какими они должны быть.
При каких болезнях повышено СОЭ
Высокое СОЭ у ребенка является одним из диагностически значимых маркеров проблем со здоровьем. К нему приводят такие проблемы, как кровотечения и аутоиммунные процессы. Много случаев повышения СОЭ оказывается связано с воспалениями и с патологиями: при патологиях печени и почек в детском возрасте часто наблюдается изменение уровня СОЭ в крови. 23 % изменений оказывается связано с возникновением новообразований, причем не всегда доброкачественных.
Повышение СОЭ при инфекциях
 Когда ребенок чем-то отравился, съел некачественный продукт, у него начинается рвота и диарея: СОЭ автоматически увеличивается. Интоксикация организма происходит также при вирусных и бактериальных инфекциях и приводит к изменениям в крови. Некоторые инфекции (герпес, пневмония) не всегда проявляются в яркой симптоматике: инфекционный очаг помогает выявить повышенное СОЭ.
Когда ребенок чем-то отравился, съел некачественный продукт, у него начинается рвота и диарея: СОЭ автоматически увеличивается. Интоксикация организма происходит также при вирусных и бактериальных инфекциях и приводит к изменениям в крови. Некоторые инфекции (герпес, пневмония) не всегда проявляются в яркой симптоматике: инфекционный очаг помогает выявить повышенное СОЭ.
Если моноциты выросли, СОЭ повышено более, чем на 30 мм/ч, но при этом процесс протекает бессимптомно, другими исследованиями нужно показать, что ребенок болен и нуждается в лечении, не всегда признающим это родителям: диагностика может потребовать и новых лабораторных исследований.
Если увеличение СОЭ является единственным симптомом и кровь была сдана только для профилактики, все равно следует искать причины отклонения СОЭ от нормы, чтобы не пропустить скрытую инфекцию и вовремя приступить к ее лечению.
Повышение СОЭ при воспалительных заболеваниях
Воспалительные заболевания также являются причиной повышения СОЭ у детей. Воспаление начинает развиваться после проникновением в организм ребенка болезнетворных микробов, а также бактерий и вирусов. Независимо от того, есть у ребенка инфекция или нет, соотношение белков в его крови в при воспалении изменяется. Это проявляется в увеличении СОЭ. Тяжелые воспаления могут заставить подскочить СОЭ в несколько раз, легкие формы придают эритроцитам незначительное ускорение.
Отклонение СОЭ от нормы
Нормативные показатели СОЭ сдвигаются не только вверх. Результатом клинического анализа бывает и низкая скорость оседания эритроцитов. Ребенок, который по каким-то причинам не доедает, питается только вегетарианской пищей, будет иметь низкий СОЭ. К таким последствиям приводит и сбой водосолевого обмена.
Помимо физиологических и патологических причин отклонение СОЭ от нормы бывает связано с причинами психологическими. Посещение поликлиники не вызывает радости у большинства детей, зато провоцирует сильные переживания. У малыша, который рыдал, когда у него из пальца или вены брали кровь, СОЭ будет повышена.