Содержание
Реабилитация после аборта: выделения, боли, что можно, что нельзя после искусственного прерывания беременности
Содержание страницы
- Выделения после аборта: коричневые, желтые, кровянистые, розовые, послеабортное состояние сколько дней идут выделения
- Выделения после аборта: сколько длятся, какие норма, от чего зависит
- Какие должны быть выделения после аборта и сколько они идут
- После аборта: какие должны быть выделения после хирургического прерывания беременности, если они желтые, коричневые, розовые, белые, мажущие, слизистые и гнойные, что из этого является нормой, а что отклонением, сколько дней идут, а также, что делать если кровотечения нет?
- Видео
Что это такое, классификация
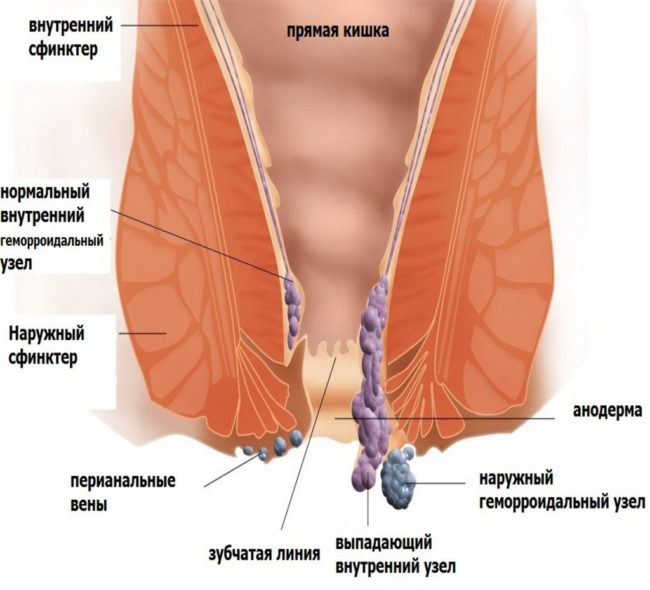
Плацентарный полип относится к осложнениям после родов, прерывания беременности, самопроизвольного выкидыша. Новообразование может быть образовано из плаценты, остающейся в полости матки. Если аборт, выкидыш произошел на I триместре беременности, то из кровяных сгустков, ворсинчатого хориона образовывается хориальный полип.
На II триместре плацента уже полностью сформирована, поэтому новообразование формируется из ее остатков, сгустков крови. Это происходит после естественной или искусственно вызванной родовой деятельности.
Плацентарные полипы принято делить на два типа:
- новообразование на тонкой ножке;
- новообразование на широком основании.
Образование, формирующееся в матке, возникает не в одни момент. Для этого требуется определенный период времени. Сначала на ту часть плаценты, оставшуюся в матке после родов, выкидыша, искусственного прерывания беременности налипают сгустки крови. Новообразование начинает разрастаться, превращаясь в полип. Он может быть небольшим, размеров в несколько миллиметров, в некоторых случаях размер новообразования достигает десятков сантиметров. Все индивидуально и зависит от стадии развития полипа.
Причины возникновения
Причины плацентарного полипа названы специалистами, они обращают на них внимание женщин, чтобы они могли вовремя обратить внимание на тревожные симптомы и обратиться за помощью.
Главная причина – это свершившаяся или прерванная беременность. Началом новообразования становятся ворсинки, участки плаценты, постепенно обрастающие кровяными сгустками.
Есть несколько главных причин того, почему части ткани плаценты задержались в матке и спровоцировали появление полипа:
- некорректное ведение послеродового периода у пациентки;
- беременность, при которой произошло замирание плода;
- некачественно проведение аборта (неполное выскабливание);
- неправильное проведение родов, кесарева сечения;
- аборт на поздних сроках;
- медикаментозное прерывание беременности, при котором плодное яйцо не было полностью выведено;
- наличие дополнительной дольки плаценты.
В некоторых случаях наблюдается формирование полипа во время беременности. Новообразование не несет в себе угрозу плоду и матери. Такой полип называется децидуальным. Ткань плаценты и плодные оболочки становятся основой его формирования. Полип вместе с плацентой выходит из организма женщины после успешных родов. Новообразование не провоцирует осложнение, не требует дальнейшего лечения.
После кесарева сечения также возможно появление новообразования. Этому способствует неполное удаление плаценты, плодных оболочек. Опасность образования в том, что оно становится причиной сильных маточных кровотечений у женщин, нельзя исключать риск инфицирования в этот период.
Как диагностировать
Своевременная диагностика плацентарного полипа, постановка правильного диагноза увеличивают шансы женщины на эффективное избавление от новообразования. У специалистов есть ряд диагностических методик, применяемых в таком случае:
- на первом этапе проводится опрос и сбор анамнеза. Специалисту следует знать о продолжительности, характере кровянистых выделений, что стало причиной их появления. Как правило, они появляются после родов, аборта, удаления замершей беременности, кесарева сечения. Выделения могут быть пульсирующего характера – они периодически пропадают и снова появляются;
- на осмотре врач визуально оценивает состояние матки. Он сразу может увидеть новообразование, которое выступает за пределы шейки матки;
- назначается кольпоскопия. В процессе оптическим прибором исследуется влагалище, влагалищная часть шейки матки;
- обязательно назначается исследование на узи;
- ультразвуковое исследование кровотока матки – доплерография;
- гистероскопия, в ходе которой полость матки исследуется специальным эндоскопическим оборудованием.
Гистология тканей новообразования позволяет поставить окончательный диагноз специалисту. Совокупность диагностических методик своевременно выявляет полип, это дает возможность разработать план лечения для эффективного восстановления женского организма.
Как проявляется
Явные симптомы плацентарного полипа на начальных стадиях его развития – кровомазание, небольшое кровотечение, которое периодически появляется и пропадает. Другие признаки появившегося новообразования могут полностью отсутствовать. Встречаются случаи, когда сильное кровотечение становится причиной экстренной госпитализации женщины.
Если кровянистые выделения не заставили женщину своевременно обратиться к врачу, то через некоторое время появляется и ряд других признаков:
- усиливается общая слабость;
- наблюдается постоянная быстрая утомляемость;
- ускоряется сердцебиение;
- даже при небольшой физической нагрузке сразу появляется одышка.
Совокупность появляющихся симптомов указывают на развивающуюся анемию в организме. Женщина должна понимать, что силы организма ослаблены, при этом нарушается работа защитных сил организма. Это приводит к возникновению ряда серьезных последствий, которые уже несут угрозу не только здоровью, но и жизни.
На фоне ослабленной работы иммунной системы появляются и другие симптомы образовавшегося полипа, начинаются воспалительные процессы:
- повышается температура тела;
- женщина замечает, что у выделения появляется неприятный резкий запах;
- может быть жжение половых органов, постоянный зуд;
- болевые ощущения в животе, чувство дискомфорта.
Это все может усугубить ситуацию настолько, что медикаментозная терапия не всегда справляется. При необходимости операция проводится по удалению матки, чтобы остановиться развивающийся воспалительный процесс в матке, спасти жизнь женщины. Для этого должны быть соответствующие показания, эхопризнаки ультразвуковых исследований.
Последствия и осложнения
Отсутствие своевременного, квалифицированного лечения данной патологии приводит к ряду тяжелых последствий:
- развитие выражено формы анемии. Из-за частой кровопотери уровень гемоглобина в крови снижается, уменьшается количество эритроцитов. Это негативно сказывается на общем состоянии организма;
- эндометрит – воспаление слизистой оболочки матки;
- рассматривая тяжелые последствия патологии, нельзя не сказать о возможности инфицирования крови, развивается сепсис.
Эти возможные осложнения несут в себе опасность для здоровья, жизни женщины. Своевременное обращение к специалисту поможет избежать этого.
Профилактические меры
Профилактика плацентарного полипа позволяет избежать появления новообразования. Специалисты советуют выполнять ряд простых рекомендаций, которые сохранят здоровье женщины:
- необходимо использовать проверенные контрацептивные средства, чтобы избежать возможного прерывания беременности;
- роды вне больницы запрещены. Этот процесс должен проходить только под контролем специалистов;
- нужно проходить плановые осмотры у гинеколога, вовремя становиться на учет по беременности, выполнять рекомендации специалиста, контролировать состояние организма;
- следует правильно контролировать послеродовое состояние. Через неделю после родов женщина должна сделать УЗИ придатков, матки, это исключит возможное развитие патологии;
- в случае подозрения на самопроизвольный выкидыш женщина обязательно должна посетить врача, пройти обследование, чтобы остатки плодного яйца были полностью удалены.
Сохранение репродуктивной функции, здоровья – это первоочередная задача женщины. Не стоит заниматься самолечением, игнорировать тревожную симптоматику. Выполнение рекомендаций врача, внимательное отношение к себе – залог счастливой жизни, здоровья женщины.
Кому нельзя делать вакуумный мини-аборт
К противопоказаниям относится наличие у пациентки какого-либо инфекционного заболевания в острой форме – от герпеса до банальной простуды. Связано это с возможностью перенесения инфекции на половые органы и возникновением осложнений после проведения операции. В связи с этим, предварительно врач может порекомендовать медикаментозное лечение заболевания.
Внематочная беременность. При подобной патологии плодное яйцо развивается за пределами матки, что может привести к угрозе жизни женщины.
Также не рекомендуется проводить процедуру ранее, чем через полгода после родов.
Плохая свертываемость крови. В этом случае врач может оговорить лечение и проведение аборта в индивидуальном порядке.
Где проводят такого рода операции и сколько стоит мини-аборт можно узнать, если перейти по этой ссылке.
Альтернативный метод — прерывание беременности медикаментозным способом. Подробности здесь.
Как проводится операция
В основу проведения процедуры легло использование электровакуумного насоса для извлечения содержимого матки. С помощью насоса в матке создается равномерное отрицательное давление, в результате чего плодное яйцо отслаивается и отсасывается из нее.
При вакуум аспирации плодного яйца не страдают сосуды матки, а отказ от использования металлических расширителей позволяет избегать травм шейки. Это означает снижение вероятности развития цервикальной недостаточности, которая может воспрепятствовать вынашиванию ребенка в будущем.
1. Подготовительный период
Первоначально пациентка обязательно проходит консультацию своего гинеколога, в процессе которой определяется решение о проведении аборта, выясняется срок беременности, а также назначаются предварительные анализы.
Рекомендуемый перечень анализов:
- общий анализ крови;
- общий анализ мочи;
- анализ на уровень гормона ХГЧ;
- мазок на микрофлору влагалища;
- УЗИ;
- анализ на свертываемость крови;
- анализ на полимерную цепную реакцию для выявления заболеваний половой сферы;
- RW;
- анализ крови на ВИЧ и гепатиты.
По результатам анализов исключаются противопоказания к этой процедуре, выясняются особенности здоровья пациентки.
2. Проведение операции
После проведения всех предварительных мероприятий осуществляется непосредственно вакуумная аспирация. Она проводится в медицинском учреждении, уже через несколько часов женщина имеет возможность отправиться домой.
- Вы садитесь в гинекологическое кресло с зафиксированными в стременах ногами, почти как при обычном осмотре.
- Внутренние стенки влагалища и вход обрабатываются антисептическим раствором.
Если вы ещё никогда не рожали, потребуется расширить шейку матки с помощью металлического расширителя (его вставляют во влагалище) и одного из специальных препаратов
. Для уже рожавших женщин данный этап пропускается.
- В шейку матки вводят инъекцию местного анестетика.
- После этого в матку вводится твердая канюля (трубка), а затем при помощи электроотсоса внутри создается давление в 0,5 атмосфер.
- Канюлей врач осторожно обводит все стенки матки так, чтобы овальное отверстие на инструменте соприкасалось непосредственно со слизистой. При этом плодное яйцо отслаивается и вытягивается по трубке в специальную емкость.
Поскольку ткани матки удаляется, она будет сокращаться (некоторые испытывают спазмы во время процедуры). Спазмы уменьшаться и прекратиться после того, как трубка будет извлечена. Некоторые пациентки также могут испытать тошноту, потливость или слабость — эти симптомы в пределах нормы.
3. После аборта
 На всю процедуру уходит не больше 5 минут. После окончания вакуум аспирации пациентке требуется отдых в течение от получаса до нескольких часов в стенах лечебного учреждения.
На всю процедуру уходит не больше 5 минут. После окончания вакуум аспирации пациентке требуется отдых в течение от получаса до нескольких часов в стенах лечебного учреждения.
Врач выдаст вам предписанный курс антибиотиков для предотвращения инфекции и обезболивающих, на случай сильных схваткообразных болей. Постарайтесь весь остаток дня посвятить отдыху. К нормальной деятельности можно вернуться уже на следующий день, если не наблюдается никаких осложнений.
Через 2-3 недели после прерывания беременности нужно показаться лечащему врачу, сдать анализы и пройти УЗИ.
Выделения в норме
Содержание статьи
- Выделения в норме
- Месячные после мини-аборта
- После хирургического
- Если применялись таблетками
- Что считать патологией
- Почему «критических дней» может не быть
- Что наблюдается при назначении противозачаточных
- Как избежать осложнений
- Вас может заинтересовать
Менструация — процесс отторжения поверхностного слоя эндометрия. Она происходит в случае, когда беременность не наступила. А прерывание беременности — инструментальное или медикаментозное изгнание плодного пузыря из полости матки, вместе с которым удаляется верхний слой эндометрия. По сути, прерывание беременности заменяет месячные и следующие критические дни должны наступить «по новому графику».
После удаления плодного яйца появляются кровянистые выделения. То, сколько идут месячные после аборта зависит от наличия или отсутствия сопутствующих патологий у женщины и осложнений вмешательства. В норме они продолжаются до пяти-семи дней, как обычные менструации. Но возможны и небольшие отклонения.
-
Отсрочка выделений.
Сразу после проведения прерывания сгустков крови или даже мазни может не быть. Они могут появиться на вторые-третьи сутки после аборта.
-
Увеличение продолжительности.
Выделения после процедуры могут быть продолжительнее обычных месячных, до семи-десяти дней.
-
Появление болей.
Сокращения матки после прерывания более интенсивные, чем при обычных менструациях у девушки. Чем больше срок беременности, тем сильнее боли.
Следующие месячные после проведения прерывания должны наступить после 25-35 дней с момента удаления плодного яйца. По своим характеристикам они не должны отличаться от обычных менструаций у данной девушки. При возникновении отклонений следует обратиться к врачу для исключения осложнений.
Месячные после мини-аборта
Вакуум-аспирация проводится в течение 21 дня с момента задержки месячных. В это время срок беременности около пяти недель. Во время процедуры специальным аппаратом, помещенным в полость матки через цервикальный канал (шейку матки), проводится отсасывание плодного яйца. Это возможно благодаря тому, что к такому сроку оно еще не плотно фиксировано к стенкам матки. Поэтому накануне проведения вакуум-аспирации важно точно определить срок беременности, чтобы избежать в дальнейшем неприятных осложнений.
Вместе с плодным яйцом удаляется поверхностный слой эндометрия, поэтому обильные месячные после мини-аборта бывают крайне редко. Также можно ожидать следующего:
- выделения сразу после манипуляции скудные, мажущие;
- на вторые-третьи сутки кровянистые выделения несколько усиливаются;
- продолжительность мазни не более пяти-семи дней;
- следующие месячные ровно через 25-35 дней (приблизительно через месяц).
После хирургического
Хирургический аборт используют для прерывания беременности после пяти недель. При помощи специальных кюреток (напоминают металлические петли на ножке) проводят удаление плодного яйца с эмбрионом, а затем тщательно выскабливают стенки матки. Последнее действие необходимо, так как после пяти-шести недель плодный пузырь плотно фиксируется к стенкам матки, формируя хорион — будущее «детское место». Если провести выскабливание недосконально, будут развиваться осложнения, и месячный цикл после хирургического аборта будет нарушен.
После такого аборта можно наблюдать:
- сразу после процедуры выделения обильные, со сгустками;
- в течение последующих трех-пяти дней остается только небольшая мазня;
- первые месячные после аборта приходят через 25-35 дней с момента вмешательства.
Если применялись таблетками
Медикаментозный аборт считается наиболее безопасным и щадящим для организма, что подтверждают и отзывы перенесших его женщин. Во многих странах его выполнение разрешено вплоть до 12 недель и более. В России в большинстве регионов прерывание беременности с помощью таблеток проводится только до срока пяти-шести недель.
Суть медикаментозного аборта заключается в создании особого гормонального фона, при котором у женщины происходит полный выкидыш. Для подобного прерывания беременности необходимо принимать лекарственные препараты в два этапа.
- Вначале необходимо создать отслойку плодного яйца.
- Затем — спровоцировать сокращения мышц матки для его изгнания.
Вместе с плодным яйцом уходит функциональная часть эндометрия, которая была необходима для его прикрепления. Месячные после медикаментозного аборта в норме должны носить следующий характер:
- после первой порции таблеток выделений нет или небольшая мазня;
- после второй порции таблеток в течение суток появляются обильные выделения;
- от трех до семи дней они сохраняют характер обычных месячных;
- новая менструация приходит через 25-35 дней от начала кровянистых выделений.
Что считать патологией
Вовремя выявленная патология — половина успешного лечения. Поэтому при возникновении сомнений в норме своего состояния следует обратиться к специалисту и дождаться ответа врача. Должны насторожить следующие выделения.
-
Очень обильные.
Если в течение часа женщине приходится менять три-четыре прокладки «макси», следует обратиться к врачу. Обильные выделения чаще всего свидетельствуют о неполном опорожнении полости матки. Сильные месячные могут быть как через день после вакуумного, хирургического или медикаментозного аборта, так и через 20-30 дней.
-
Длительные мажущие.
Скудные коричневые выделения на протяжении более 2 недель также свидетельствуют о патологии. Возможно, в полости матки сформировался плацентарный полип, но иногда это первый симптом пузырного заноса (злокачественная опухоль из тканей эмбриона с поражением стенок матки).
-
Периодические в течение месяца.
Если выделения все не заканчиваются, а периодически появляются — то обильные, то мажущие, необходимо обратиться к врачу. Иногда подобные выделения женщины неправильно принимают за вторые месячные, которые начинаются сразу после аборта. На самом деле это патологическое кровотечение, которое может усилиться в любой момент.
-
С неприятным запахом.
Болезненные и зловонные выделения свидетельствуют о присоединении инфекции. Происходит это чаще всего при наличии воспаления во влагалище или несоблюдении рекомендаций после прерывания.
-
Неоднозначного цвета.
Если выделения после аборта приобретают желтый или гнойный цвет, необходимо обратиться к врачу. Это первое свидетельство развития воспаления.
Почему «критических дней» может не быть
Задержка следующих месячных после проведения аборта всегда настораживает женщину. Подобное может происходить ввиду функциональных нарушений и гормональных перестроек или по более объективным причинам.
Сбой месячных. Сразу после зачатия организм серьезно изменяет гормональный фон, что необходимо для удачного вынашивания. Резкое прерывание беременности может провоцировать сбои, степень выраженности которых зависит от возраста женщин, наличия гинекологических заболеваний, количества абортов в анамнезе. Вовремя начатое лечение поможет избежать серьезных осложнений, например, дисфункции яичников, функциональных кист яичников.
-
Если проблемы были раньше.
Когда месячные еще до беременности были нерегулярными, рассчитать, когда они придут после прерывания достаточно сложно. Иногда это месяц, а в других случаях — два-три.
-
Плодное яйцо осталось в матке.
Если во время прерывания беременности плодный пузырек не был эвакуирован, беременность будет развиваться дальше. Отсутствие месячных в течение месяца и положительный тест на беременность должны натолкнуть женщину на эту мысль. Но следует помнить, что слабая вторая полоска может быть и в норме на протяжении еще двух-трех недель после прерывания. Обусловлено это медленным выведением хорионического гонадотропина (ХГЧ, гормона беременности) из организма.
-
Новая беременность.
Если после аборта не идут месячные, необходимо исключить новую беременность. В первый месяц после прерывания у женщины может произойти новое зачатие, если надлежащим образом не предохраняться от беременности. Разобраться в том, старое это плодное яйцо или новое поможет УЗИ, по которому можно определить срок.
-
Чрезмерное выскабливание стенок матки.
Одним из негативных моментов хирургического аборта является то, что в попытке тщательно удалить плодное яйцо врач может чрезмерно выскоблить стенки матки. Для полного восстановления эндометрия может понадобиться несколько месяцев. Тест на беременность при этом будет отрицательным, других признаков также не будет (тошнота, слабость, снижение давления).
Что наблюдается при назначении противозачаточных
Часто в день выполнения вакуума или хирургического аборта врач рекомендует начать прием гормональных противозачаточных с целью предохранения от новой беременности. В этом случае можно ожидать:
- периодическую мазню до начала следующих месячных;
- очень скудные новые менструации;
- отсутствие критических дней в течение двух месяцев.
Как избежать осложнений
Для того чтобы убедиться в полном выполнении прерывания беременности, рекомендуется:
- выполнить УЗИ матки сразу после процедуры и через десять дней;
- сдать анализ крови на ХГЧ через десять дней;
- выбрать надежный метод предохранения сразу после прерывания.
Если возникает подозрение на то, что менструация после аборта носит патологический характер, следует немедленно обратиться к специалисту. Особенно это актуально в следующих случаях:
- если выделения долгие и обильные;
- если более двух недель есть мазня;
- если сохраняются другие признаки беременности;
- при повышении температуры тела;
- если месячных нет спустя 35-40 дней после аборта.
Прерывание беременности — серьезный урон здоровью женщины. Для того чтобы снизить величину ущерба и предохранить организм от осложнений, важно знать когда начинаются месячные после аборта в норме. И при подозрении на патологию следует немедленно обратиться к врачу для уточнения ситуации.
Вас может заинтересовать
-
Выделения после аборта: хирургического, медикаментозного, вакуумного
Аборт — процедура удаления плодного пузырька с эмбрионом и остальными структурами, а также с верхним слоем эндометрия. По желанию женщины проводится…
-
Когда начинаются месячные после родов при лактации и без нее
Для того чтобы возобновился менструальный цикл, необходимо восстановление гормонального фона и нарастание эндометрия до определенных…
-
Можно ли забеременеть после аборта и как скоро
По желанию женщины разрешено выполнять аборт до 12 недель, по медицинским показаниями — до 21 включительно. После 22 недель плод считается жизнеспособным и прерывание…
Содержание
Децидуальный полип — это небольшое доброкачественное образование, которое появляется в матке женщины, ожидающей рождения ребенка или сделавшей аборт. Опухолевидная структура может возникнуть у 22% беременных из-за перестройки гормонального фона, происходящей в это время в их организмах. В большинстве случаев патология исчезает после родов, но иногда ее приходится удалять до них.
Особенности развития и симптомы
После зачатия эндометрий матки, т.е. ее внутренний слизистый слой, становится мягким и рыхлым, а сосуды в нем больше наполняются кровью. Плацента, или децидуальная оболочка, образуется из эндометриального слоя, примыкая одной частью к женскому мышечному органу, а другой — окружая плодное яйцо. Она защищает эмбрион от инфекций и обеспечивает его питательными веществами. Оболочка постепенно разрастается, поэтому на зародышевой ткани плаценты или хорионе могут появиться доброкачественные наросты.
ВАЖНО ЗНАТЬ!
Врачи ошарашены! Она избавилась от ПОЛИПОВ всего за 1 неделю! При этом всего лишь в течении дня выпивала по две ложки…Читать далее…
Часто децидуальные полипы при беременности заявляют о себе более обильными чем раньше влагалищными выделениями, в них встречаются примеси крови. Это объясняется легким повреждением новообразований во время половой близости или гинекологического осмотра.
Такие симптомы, как появление в женском секрете гноя, большего объема крови, ноющие боли в нижней трети живота или повышение температуры тела, свидетельствуют о том, что в организм через травмированный нарост попала инфекция.
Она может быть опасной для будущей матери и плода, поэтому беременной нужно срочно обратиться к своему гинекологу.
Виды полипозной структуры
В зависимости от локализации сгустков эндометрия выделяют:
- Децидуальный полип цервикального канала.
- Нарост, формирующийся в теле мышечного органа.
В матке могут появиться опухолевидные новообразования нескольких видов:
- Железистый полип. Имеет мягкую и эластичную структуру, т.к. состоит из желез эпителия.
- Фиброзный нарост. Формируется из плотной фиброзной ткани.
- Плотно-железистое образование. В его составе есть как фиброзная ткань, так и железы.
- Ангиоматозный нарост. Его тело состоит в основном из кровеносных сосудов, сплетенных в клубочек.
Мягкие полипы чаще диагностируются у молодых девушек. У женщин от 37 лет патологии формируются из фиброзных тканей и кровеносных сосудов.
Особенности децидуоза матки
При децидуализации (процессе перерождения эндометриальных тканей в плаценту) наросты чаще появляются на оболочке матки, чем в ее канале. Они имеют розово-красный цвет, возвышаются над поверхностью слизистой небольшими бугорками или вырастают на ножках. Размер опухоли бывает от 0,5 см до 2 см. Маточные наросты единичны. Причинами, вызвавшими их появление, бывают резкое снижение иммунитета, гормональный сбой и патологическая беременность.
ВАЖНО ЗНАТЬ!
Врачи ошарашены! Она избавилась от ПОЛИПОВ всего за 1 неделю! При этом всего лишь в течении дня выпивала…Читать далее…
Новообразования в цервикальном канале легче подвергаются травмированию, т.к. они имеют больший размер (до 4 см). Часто на слизистой шейки появляется много структур, которые образуют полипозные очаги. Эти опухоли могут разрастись за пределы оболочки матки во влагалище. Подобный децидуоз возникает у беременных из-за эндокринных расстройств и аутоиммунных заболеваний.
Децидуоз после медаборта
У некоторых женщин, прервавших беременность, на слизистой мышечного органа тоже может появиться 1 или несколько опухолевидных наростов. Полип после медаборта возникает из-за резкого гормонального сбоя и вмешательства врачей в меняющийся женский организм.
Главной причиной появления новообразований является неправильное выскабливание полости матки, при котором на ее слизистых остаются частицы зародышевого слоя плаценты.
Элементы хориона врастают в эндометрий и разрастаются на нем единично или очагами.
Избавить пациентку от постабортальных полипов гинеколог сможет, если проведет повторную чистку полости мышечного органа.
Диагностика и тактика лечения
Новообразования можно обнаружить в ходе гинекологического осмотра на ранней стадии беременности. Но если они расположены глубоко в матке или появились на 8-9 месяце гестации, врач (при наличии жалоб пациентки и подозрении на патологию) может назначить для постановки точного диагноза анализы мочи и крови, биопсию и мазки на микрофлору, а также УЗИ.
Тактика лечения зависит от размера полипа и состояния женщины. Если новообразование небольшое (до 1 см), а будущей матери и ее плоду ничего не угрожает, структура не удаляется. От болей в животе могут прописать спазмолитики (Дротаверин) и противовоспалительные лекарства (Ибупрофен). Гормональные препараты назначают при наростах железистого вида.
При частых кровотечениях и угрозе озлокачествления бугорков их удаляют во время беременности методами криодеструкции (прижигания азотом) и полипэктомиии (перетяжки наростов петлями). После родов выполняют инструментальное выскабливание.
Возможные осложнения
Осложнениями децидуальных наростов могут быть:
- инфекции из-за травмы полипов;
- озлокачествление образований;
- повышение маточного тонуса;
- выкидыш или преждевременные роды
Некоторые последствия могут проявиться после рождения ребенка. Например, рубцевание слизистых слоев, рецидив патологии, бесплодие.
Рекомендации после удаления
После удаления наростов женщине нужно соблюдать гигиену своих половых органов, заниматься сексом только с использованием презерватива, правильно питаться. Тогда в слизистые оболочки не попадет инфекция, и они быстро восстановятся.