Пилороспазм у новорожденных – это патологическое состояние, связанное со спазмом мышц привратника, затрудняющим переход содержимого желудка в 12-перстную кишку. Возникновение патологии не зависит от пола ребенка.
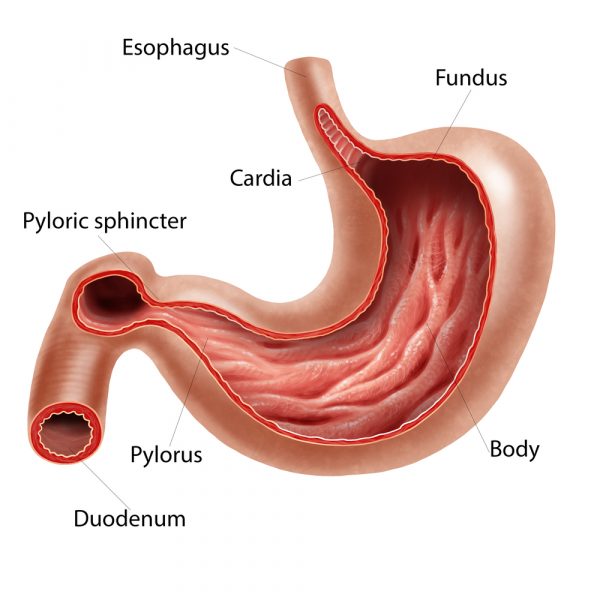
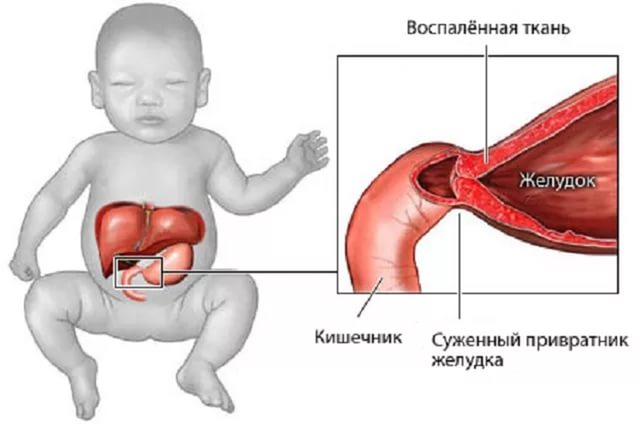
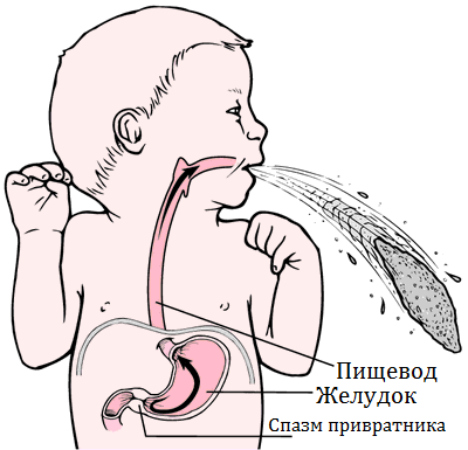
Пилорический отдел желудка представляет собой узкий канал на границе с 12-перстной кишкой, называемый привратником. Именно здесь располагается сфинктер – мышечный жом в виде кольца, регулирующий порционное поступление химуса (переваренной пищи) из желудка в кишечник. Опорожнение желудка при спазме сфинктера замедляется, то есть нарушается эвакуаторная функция желудка.
При спастическом сокращении мышц привратника пища дольше обычного задерживается в желудке, что приводит у большинства детей к обильной рвоте (фонтаном) и нарушению питания. Так как органического поражения при этом нет, то болезнь относится к числу функциональных.
Содержание
Причины пилороспазма
В основе пилороспазма лежит незрелость пищеварительной системы новорожденного, сочетающаяся с рядом других предрасполагающих факторов.
Точная причина нарушения тонуса сфинктера, то есть возникновения пилороспазма, не установлена.
Специалисты называют ряд факторов, возможно, способствующих его появлению:
- пищеварительная система (в том числе пилорический отдел) новорожденного не до конца сформирована;
- индивидуальные особенности анатомической структуры привратника;
- наследственная предрасположенность;
- гипоксия плода на этапе внутриутробного развития;
- нарушение функции ЦНС в виде несостоятельности кортиковисцеральных связей (то есть связей с внутренними органами);
- недостаточность функции секреторных желез слизистой желудка;
- гормональный дисбаланс;
- пищевая аллергия;
- перенесенные матерью инфекции в период беременности.
Некоторые исследователи рассматривают пилороспазм как своего рода невроз пилорического отдела. К его возникновению предрасполагают такие анатомо-физиологические особенности в организме новорожденного:
- разница в развитии отдельных участков мышечного слоя в желудке – хорошо развит в пилорическом отделе и слабо в кардиальном;
- различия в иннервации этих отделов желудка: кардиальная часть желудка иннервируется и двигательными, и тормозящими волокнами от левого блуждающего нерва, а к пилорическому отделу двигательные волокна отходят от правого блуждающего нерва, тормозящие же – от симпатического.
В результате диссонанса получаемых нервных импульсов и развивается спазм. Рвота может потом закрепляться, как кортиковисцеральный рефлекс.
Нередко фоновым состоянием для развития пилороспазма является гипоксия (дефицит кислорода) головного мозга. В таких случаях прием пищи не вызывает торможения моторики желудка, что и является причиной возникновения рвоты. Есть также мнения о роли дефицита витамина В1 в развитии заболевания. Проблема пилороспазма требует дальнейшего изучения.
Состояние может нормализоваться самостоятельно, когда нервная и пищеварительная системы сформируются окончательно. В других случаях может требоваться лечение.
Классификация
Пилороспазм может быть:
- первичным, когда причина связана с самой мышцей привратника;
- вторичным, когда он является симптомом или следствием другой болезни.
В зависимости от способа выделения из желудка задержанной в нем пищи форма пилороспазма может быть:
- атонической: молоко вытекает из полости рта постепенно;
- спастической: желудок освобождается от пищи путем обильной рвоты.
Стадия болезни может быть:
- компенсированной: сфинктер значительно сужен, прохождение пищи в кишечник затруднено, но все-таки возможно;
- декомпенсированной: при полном смыкании мышцы сфинктера прохождение пищи в пищеварительный тракт исключено, развиваются гнилостные процессы застоявшейся пищи в желудке.
Симптомы

Пилороспазм проявляется у новорожденных деток с самого рождения и длится в течение первых недель или месяцев с момента появления на свет. Так как у младенцев часто наблюдаются срыгивания, то мама может не подозревать о проблеме какое-то время. И только тогда, когда срыгивание становится частым и обильным, а иногда даже не связанным по времени с кормлением, обеспокоенная мать обращается к педиатру.
Дитя отличается чрезмерным беспокойством. Малыш может активно сосать грудь, но затем почти весь объем молока в непереваренном виде (или свернувшееся) выделяется со рвотой несмотря на то, что ребенка мать держит в вертикальном положении, «солдатиком», как и рекомендуется. Объем рвотных масс обычно меньше полученной за кормление порции молока, но рвота будет обязательно.
Обезвоживание у ребенка, невзирая на обильную рвоту, не развивается, имеется и прибавка веса, но она ниже нормы. Стул нерегулярный, со склонностью к запорам, количество мочи может быть уменьшенным. У некоторых детей отмечаются признаки гипотрофии. При осмотре живота перистальтические волны не просматриваются.
Пища, задерживающаяся в желудке, может подвергаться гнойно-бродильным процессам, вызывать интоксикацию детского организма.
Диагностика
Так как рвота у новорожденного может быть связана с целым рядом другой патологии, то, помимо осмотра, для диагностики используются дополнительные аппаратные методы обследования. При рентгенологическом исследовании с контрастным веществом отмечается задержка его в желудке, но не более 12 ч.
В особо сложных случаях проводятся и другие исследования – ФГДС, УЗИ, КТ.
В первую очередь врачу приходится дифференцировать пилороспазм от пилоростеноза, связанного также с патологией привратника и нарушающего прохождение пищи по пищеварительному тракту. Основным проявлением пилоростеноза тоже является рвота, но она появляется позже, на второй-третьей неделе после рождения крохи.
Тяжесть состояния нарастает при пилоростенозе очень быстро: развивается обезвоживание, дитя теряет вес. Дополнительные методы диагностики позволяют дифференцировать эти два диагноза.
Причиной рвоты у новорожденного могут также быть:
- Перекармливание ребенка, но в этом случае состояние и самочувствие малыша не страдает, дитя не отстает в весе.
- Аэрофагия (усиленное заглатывание воздуха при кормлении) – при рентгенологическом исследовании будет обнаружено в желудке значительное количество воздуха.
- Аномалия развития в виде укорочения пищевода, подтверждаемая рентгеновскими данными.
- Врожденная ахалазия пищевода – недостаточное расслабление пищеводного сфинктера вследствие нарушения нервной регуляции. Диагностируется при рентгенографии или при ФГДС.
- Другая врожденная патология – сужение или заращение просвета пищевода, наличие пищеводно-трахеального свища – также диагностируется посредством рентгена.
Кроме того, рвота у ребенка может быть симптомом острого инфекционного заболевания – кишечной инфекции, менингита, отита, пневмонии. Наследственные обменные заболевания, пищевая аллергия тоже могут спровоцировать рвоту. Разобраться в причинах появления рвоты и поставить правильный диагноз может только врач.

Не следует затягивать с обращением к доктору, так как болезнь может перейти в стадию декомпенсации, и лечебные меры в таком случае понадобятся более радикальные.
При пилороспазме легкой степени в стадии компенсации лечение начинают с коррекции питания и режима кормлений. Рекомендуется в этом случае частое кормление небольшими порциями. После рвоты можно немножко докормить малыша.
Некоторые специалисты рекомендуют за 5 минут перед кормлением дать ребенку 1-2 ч. л. щелочной минеральной воды. Для детей, получающих искусственное вскармливание, рекомендуются смеси с загустителем (Хумана АР, Нутрилон Антирефлюкс и др.).
После кормления желательно увеличить время нахождения ребенка в вертикальном положении до часа. По мере формирования всех систем у ребенка явления пилороспазма постепенно проходят без специфического лечения.
Если же коррекция питания окажется неэффективной, а малыш продолжает отставать в весе, то врач подберет медикаментозное лечение. Могут назначаться спазмолитики перед кормлением для купирования спазмов пилорического отдела (Но-шпа, Дротаверин, Прометазин, Хлорпромазин), успокоительные средства (препараты валерианы, пустырника), витамины группы В и другая симптоматическая терапия.
Заниматься медикаментозным самолечением ребенка нельзя! Только врач подберет необходимый препарат, его дозу и длительность курса.
В качестве дополнительных методов лечения могут использоваться физиопроцедуры (аппликации с парафином, электрофорез с Папаверином), комплекс лечебной физкультуры и массаж. Первый раз ЛФК и массаж проводит специалист, а потом мать может проводить их дома самостоятельно. Между кормлениями нужно выкладывать ребенка на живот. Обязательными являются ежедневные прогулки с малышом на воздухе.
При своевременном лечении прогноз благоприятный.
Причины возникновения и механизм развития заболевания
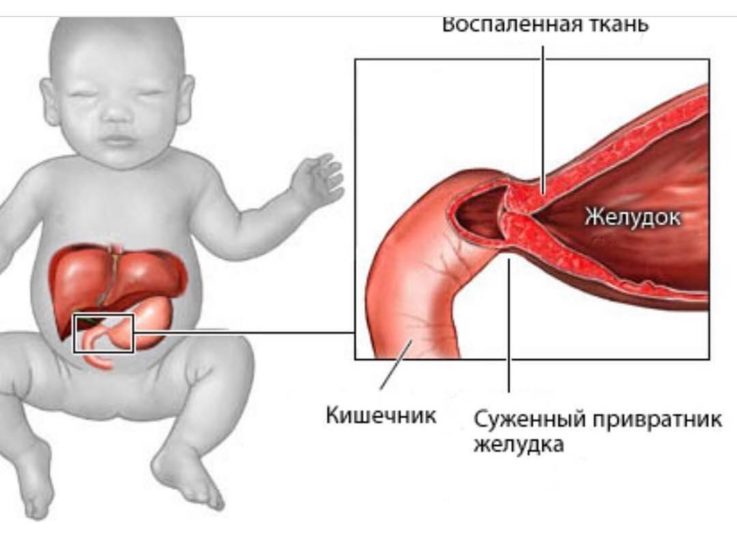
Врождённый пилоростеноз — порок развития желудочно-кишечного тракта, который проявляется затруднением прохождения пищи. Заболевание характеризуется нарушением иннервации пилорического отдела желудка (отдел, соединяющий желудок и двенадцатиперстную кишку, который состоит из сфинктера и канала). При данной патологии пилорический канал и жом не имеют в своём составе нейронов, которые необходимы для формирования нейронных связей. Пилорический жом в норме сжимается для предотвращения попадания частично переваренной пищи в двенадцатиперстную кишку. Во время заболевания жом гипертрофируется (утолщается), постоянно находится в сжатом состоянии, а затем и вовсе теряет свою изначальную структуру и положенные функции. Пилорический канал, в свою очередь, удлиняется и резко сужается его просвет. Происходит нарушение продвижения пищи по кишечнику.
Причиной возникновения пилоростеноза может служить наследственный фактор. В настоящее время многочисленные исследования указывают на то, что заболевание является генетическим.
Если у отца имелось данное заболевание, то у ребёнка риск возникновения пилоростеноза составляет 5%. Если мать страдала недугом, то врождённое заболевание может появиться с вероятностью в 15%.
Возможно развитие заболевания на фоне внутриутробных инфекций (герпес, цитомегаловирусная инфекция, краснуха), негативно влияющих на плод. Этиология пилоростеноза подразумевает одновременное воздействие нескольких факторов на незрелую пищеварительную систему ребёнка. Приобретённый пилоростеноз вызывается язвами желудка привратниковой зоны, раком желудка и поджелудочной, но данный вид заболевания встречается чаще у взрослых.
Усугубляют течение врождённого порока желудка анатомо-физиологические особенности кишечного тракта у детей:
- желудок расположен высоко и горизонтально, меняет своё положение только к году (происходит вертикализация);
- общая незрелость органа и его составных частей;
- несформированная складка Губарева — образование слизистой оболочки желудка, которое препятствует обратного забросу пищи в пищевод;
- мышечный слой, слизистая оболочка желудка выражена слабо.
Все вышеперечисленные особенности проявляются срыгиваниями у ребёнка, поражая тонкую, незрелую слизистую пищевода.
Клиническая картина

Выраженность клинических проявлений пилоростеноза зависит от степени сужения пилорического отдела. Но симптомы наблюдаются у всех детей, страдающих данным заболеванием:
- срыгивания с первых дней жизни;
- наиболее ярким симптомом является рвота, которая появляется к началу 3-й недели жизни, так как именно в этот период формируется стойкое сужение пилорического канала. Характерна рвота «фонтаном» через 1 — 1,5 часа после каждого кормления, объёмом превышающим количество молока, съеденного за одно последнее кормление. Содержимое рвоты: створоженное молоко с кислым запахом, без примесей желчи, так как пища не проходит за пределы желудка;
- снижается количество актов дефекации и мочеиспускания, а также характерен малый объём физиологических отправлений;
- ребёнок становится вялым, сонливым, малоподвижным, потому что организм не получается необходимых электролитов для нормальной жизнедеятельности;
- отсутствие прибавки массы тела и, вследствие этого, потеря веса;
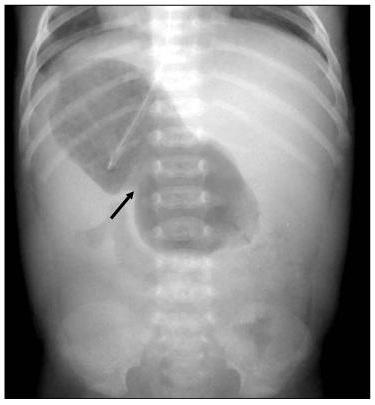
- при осмотре можно наблюдать у ребёнка запавший живот, а в области эпигастрия (под грудиной) визуализируется переполненный желудок с видимой перистальтикой (симптом «песочных часов»);
- при пальпации эпигастральной области можно прощупать спазмированный привратник, он напоминает небольшое, плотное, подвижное образование.
Диагностика пилоростеноза
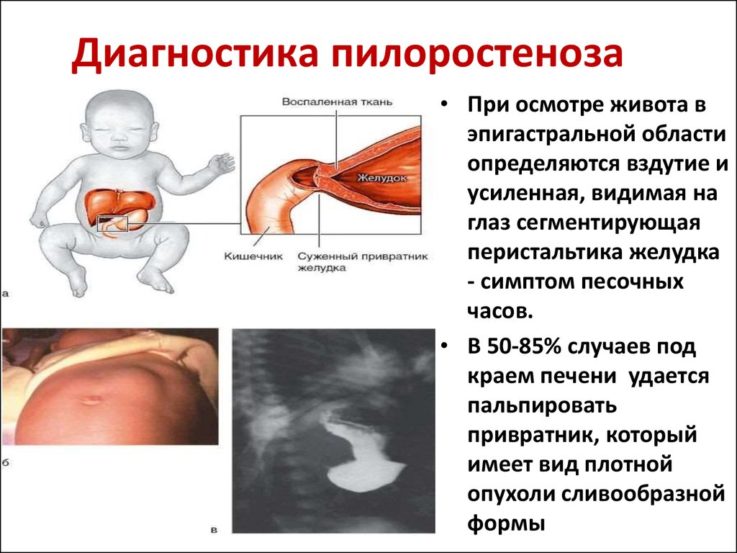
- Общий анализ крови, газовый состав, биохимический анализ крови — позволяют определить метаболические нарушения, снижение количества жизненно важных электролитов.
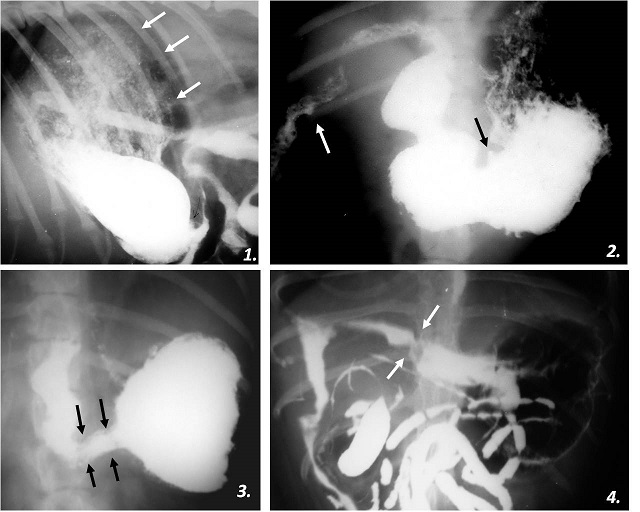
- Рентгенологическое обследование желудка с контрастированием. Очень важно знать правила проведения данной процедуры, иначе существует вероятность получить ложный результат и излишнее облучение ребёнка. Начинают проводить процедуру в 10 часов, заранее покормив обследуемого в 6 часов утра. Проводят рентгеноскопию желудка в прямой проекции в вертикальном положении. У здорового ребёнка желудок должен быть пуст через 3 — 4 часа после кормления. А у больного пилоростенозом определяют заполненный желудок с уровнем жидкости. Кишечник практически не наполнен газами. Затем молоко извлекают из желудка ребёнка и вводят в него контрастное вещество — барий, который смешивают с глюкозой или молоком, проводят эту процедуру с помощью желудочного зонда. Ребёнка укладывают на правый бок, чтобы контрастная масса проникла в поражённую область (пилорический канал). Спустя 20 — 30 минут рентгеноскопию повторяют, но уже не только в вертикальном положении, но и в правой косой проекции, для лучшей визуализации привратника. На рентгенограмме можно увидеть удлинённый и суженный пилорический канал и увеличенный в своих размерах жом желудка. Через 3 часа процедуру повторяют и видят большую часть контраста в желудке и лишь пятна вещества в кишечнике, тогда как у здоровых детей к этому времени происходит полный выход контраста.
- Фиброгастродуоденоскопия позволяет выявить утолщённый пилорический жом желудка и невозможность визуализации двенадцатиперстной кишки, так как суженый привратник не пропускает аппарат.
- Ультразвуковое исследование желудка определяет патологический процесс, а также гастроэзофагеальный рефлюкс. Метод самый распространённый, так как является высокоинформативным, неинвазивным и безопасным.
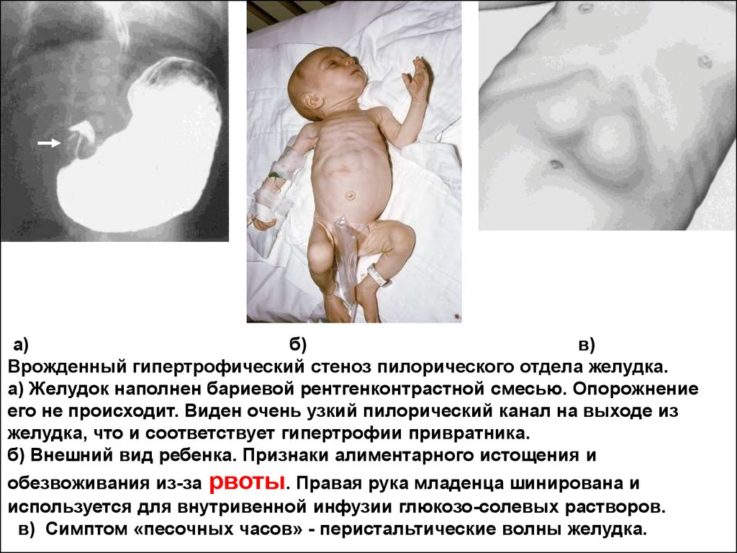
Для диагностики заболевания требуется лишь один инструментальный метод, не является обязательным выполнение всех процедур.
Дифференциальный диагноз
В первую очередь пилоростеноз необходимо отличить от врождённого пилороспазма, который чаще встречается у детей с перинатальным поражением центральной нервной системы. Пилороспазм скорее функциональное состояние. Спазм привратника не стойкий. У ребёнка наблюдаются частые срыгивания, чаще они возникают к началу следующего кормления.
Объём срыгиваний при пилороспазме никогда не превышает количество съеденной пищи.
Ребёнок плохо набирает вес. Но данное состояние носит транзиторный характер и в течение 1 — 2 недель исчезает. Применение атропина и аминозина могут прекратить срыгивания, в то время как при пилоростенозе эффекта не наблюдается.
Также важно исключить заболевания: высокую кишечную непроходимость (особенность: рвота зеленью с рождения и отсутствие переходного стула), гастроэзофагеальную рефлюксную болезнь (консервативная терапия даёт положительный эффект), грыжу пищеводного отверстия диафрагмы, стеноз двенадцатиперстной кишки. Для этого применяют инструментальные методы диагностики.
Терапия врождённого пилоростеноза включает в себя проведение оперативного вмешательства, так как консервативное лечение неэффективно, а бужирование (расширение просвета) пилорического канала улучшает ситуацию лишь на определённое время.
Перед операцией необходимо скорректировать водно-электролитные нарушения у ребёнка, достигается это путём внутривенного введения препаратов, обогащённых витаминами и микроэлементами, необходимыми пациенту.
Хороших результатов достигает хирургическая операция по Фреде-Рамштеду (пилоротомия). Оперативное лечение заключается в рассечении серозного и мышечного слоя привратника. Слизистую оболочку желудка важно оставить целостной, так как она не участвует в патологическом процессе. В послеоперационном периоде ребёнку разрешают пить к вечеру, при условии утренней операции, а затем, если отсутствует рвота, то и дробно кормить, постепенно увеличивая объём кормления. После выписки ребёнок должен наблюдаться у врача-хирурга, педиатра, гастроэнтеролога. Необходимо правильно скорректировать питание для ликвидации гипотрофии и анемии.
Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Что такое пилоростеноз у новорожденных?
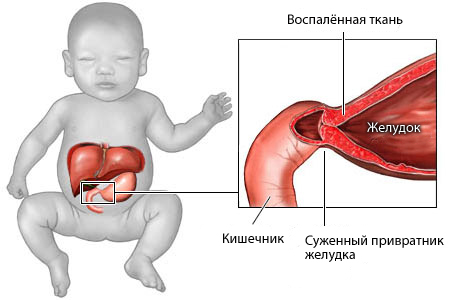 Это заболевание характеризуется неправильным развитием желудка, при котором сужен привратник. Патология вызвана гипертрофией пилорического сфинктера – разросшаяся соединительная ткань приводит к сужению просвета привратника. В результате желудок сокращается, пытаясь протолкнуть пищу дальше, в двенадцатиперстную кишку, но из-за сужения привратника пища не проходит в нее, как следствие, возникает рвота. Пилоростеноз относится к врожденным патологиям и может передаваться по наследству.
Это заболевание характеризуется неправильным развитием желудка, при котором сужен привратник. Патология вызвана гипертрофией пилорического сфинктера – разросшаяся соединительная ткань приводит к сужению просвета привратника. В результате желудок сокращается, пытаясь протолкнуть пищу дальше, в двенадцатиперстную кишку, но из-за сужения привратника пища не проходит в нее, как следствие, возникает рвота. Пилоростеноз относится к врожденным патологиям и может передаваться по наследству.
Первые признаки болезни выявляются на 2-4 неделе жизни младенца. Пилоростеноз является довольно распространенной патологией – он встречается у 1 из 300 новорожденных, причем у девочек в 4 раза реже, чем у мальчиков.
 Сопли у новорожденного: как быстро вылечить
Сопли у новорожденного: как быстро вылечить
Как правильно лечить насморк у грудничка
Пенистый стул у грудничка: основные причины и методы лечения http://klubmama.ru/zdorove/detskie-bolezni/penistyj-stul-u-grudnichka.html
Причины возникновения пилоростеноза у новорожденных?
Пилоростеноз является врожденной патологией и может носить наследственный характер. Согласно медицинским данным, шанс наследовать пилоростеноз от отца составляет 2% для девочек и 5% для мальчиков, от матери – 6% для девочек и 15% для мальчиков.
К появлению пилоростеноза могут привести и следующие факторы:
- внутриутробные инфекции (цитомегалия, герпес, краснуха);
- прием эритромицина или некоторых других антибиотиков в первые недели жизни малыша;
- повышенный уровень гастрина у беременной женщины.
В целом, причины развития пилоростеноза недостаточно изучены, поэтому беременной женщине нужно вовремя проходить все назначенные обследования и в точности следовать рекомендациям своего гинеколога.
Симптомы пилоростеноза у малышей
 Первые признаки данной патологии возникают на второй-четвертой неделе жизни малыша. Главный симптом – многократная рвота фонтаном. Желчь отсутствует, рвотные массы имеют вид створоженного молока. Запах рвотных масс кислый, а их объем часто превышает объем съеденного молока, или хотя бы равен ему. Другие признаки:
Первые признаки данной патологии возникают на второй-четвертой неделе жизни малыша. Главный симптом – многократная рвота фонтаном. Желчь отсутствует, рвотные массы имеют вид створоженного молока. Запах рвотных масс кислый, а их объем часто превышает объем съеденного молока, или хотя бы равен ему. Другие признаки:
- быстрая потеря веса (младенец не получает питания);
- обезвоживание организма (кожа становится сухой, неэластичной, если ее собрать в складку, она долго не расправляется);
- западает родничок;
- мочи становится мало, но она концентрированная, имеет резкий запах и насыщенный желтый цвет;
- кал скудный, темно-зеленого цвета из-за преобладания желчи, часто бывают запоры;
- ребенок выглядит угнетенным, плохо спит, часто плачет, капризничает – его беспокоят сильные боли в желудке.
Так как ребенок не получает питания, его организм быстро истощается, а это может стать причиной смерти. Поэтому при появлении указанных симптомов необходимо немедленно обратиться к врачу.
Важно помнить! Обезвоживание организма очень опасно, и оно всегда сопровождает многократную рвоту. Как известно, человек на 75% состоит из воды, и уменьшение ее содержания всего на 10% приводит к недееспособности (коматозному состоянию). Если количество воды снижается на 20%, наступает смерть. Поэтому при многократной рвоте необходимо незамедлительно обратиться за медицинской помощью.
Отличительной особенностью патологии является своеобразная перистальтика желудка. Если погладить животик младенца иди дать ему выпить пару глотков воды, можно увидеть, как по животу проходят слева направо и сверху вниз «волны» в виде песочных часов.
 Насморк у новорожденного: лечение, причины, рекомендации
Насморк у новорожденного: лечение, причины, рекомендации
Как правильно лечить потницу у грудничка
Дисплазия тазобедренного сустава у новорожденных детей. http://klubmama.ru/zdorove/detskie-bolezni/displaziya-tazobedrennogo-sustava-u-novorozhdennyx-detej.html
Чем опасно данное заболевание для грудничка?
 На фоне многократной рвоты возникает обезвоживание организма и общее истощение – через некоторое время из-за этого младенец умирает. Данная патология не проходит сама по себе, и устранить рвоту своими силами не удастся. Со временем начинается задержка развития ребенка по причине нехватки в организме необходимых веществ.
На фоне многократной рвоты возникает обезвоживание организма и общее истощение – через некоторое время из-за этого младенец умирает. Данная патология не проходит сама по себе, и устранить рвоту своими силами не удастся. Со временем начинается задержка развития ребенка по причине нехватки в организме необходимых веществ.
Также пилоростеноз может привести к язве желудка, удушью (из-за попадания в дыхательные пути рвотных масс), пневмонии, сепсису.
Появление осложнений зависит от тяжести заболевания. Так, в случае сильного сужения привратника рвота появляется после каждого кормления, в результате нарушается электролитный состав крови, начинается сильное обезвоживание – это чревато летальным исходом. Если привратник сужен незначительно, то проявления заболевания будут менее выраженными, однако отсутствие своевременного лечения приведет к задержке роста и развития малыша.
Важно помнить! Пилоростеноз очень опасен, так как приводит к истощению и обезвоживанию организма, и как следствие, к смерти. Но при своевременном обращении к врачу все заканчивается благоприятно.
Диагностика заболевания
 Похожие симптомы наблюдаются и при ряде других заболеваний. Поэтому родители не должны сами ставить диагноз – для подтверждения пилоростеноза врач проводит некоторые обследования. Исключаются такие болезни, как: пилороспазм, непроходимость кишечника, атрезия, стеноз двенадцатиперстной кишки, грыжа диафрагмального пищеводного отверстия, ГЭРБ. Нужно помнить, что даже один день может стать фатальным, поэтому промедление недопустимо.
Похожие симптомы наблюдаются и при ряде других заболеваний. Поэтому родители не должны сами ставить диагноз – для подтверждения пилоростеноза врач проводит некоторые обследования. Исключаются такие болезни, как: пилороспазм, непроходимость кишечника, атрезия, стеноз двенадцатиперстной кишки, грыжа диафрагмального пищеводного отверстия, ГЭРБ. Нужно помнить, что даже один день может стать фатальным, поэтому промедление недопустимо.
Диагностика проводится в условиях стационара.
Сначала проводится сбор анамнеза: врач выясняет, когда появились первые признаки, их изменения со временем, связь рвоты с приемом пищи (промежуток времени между ними), характер рвотных масс. Затем происходит общий осмотр, во время которого выявляется обезвоживание организма (сухость кожи, снижение ее эластичности), перистальтика желудка.
Анализ крови показывает снижение количества хлора, калия и натрия, повышение гемоглобина. Также проводят УЗИ – на нем определяют сужение привратника. При пилоростенозе его длина составляет более 14 мм, толщина превышает 4 мм.
ФГДС (фиброгастродуоденоскопия) проводится в том случае, если данных после УЗИ недостаточно для постановки диагноза. Рентгеноскопия желудка проводится крайне редко, так как УЗИ и ФГДС являются более совершенными методами диагностики.
Лечение пилоростеноза у новорожденных
 Лечение заключается в операционном вмешательстве. Несмотря на всю срочность, операция проводится в несколько этапов.
Лечение заключается в операционном вмешательстве. Несмотря на всю срочность, операция проводится в несколько этапов.
Сначала проводится предоперационная подготовка за 2-3 дня до операции, которая включает в себя инфузионную терапию глюкозо-солевыми и белковыми растворами. Таким образом, восполняется дефицит жидкости и питательных веществ.
Затем проводится сама операция, в ходе которой рассекают суженный привратник и корректируют просвет до нормальных размеров.
После операции начинается реабилитационный период. Постепенно объемы пищи увеличивают.
Проведенная операция никак не сказывается на дальнейшей жизни, не оставляя последствий. Дети, перенесшие такую операцию, нормально развиваются, а их образ жизни ничем не отличается от того, который ведут дети, не имевшие данной патологии.
Нужно понимать, что оперативное вмешательство – единственный способ сохранить жизнь ребенку с пилоростенозом.
Профилактика заболевания
Специфической профилактики заболевания не существует. Для уменьшения риска появления патологии у младенца беременной необходимо:
- готовиться к беременности и на протяжении всего срока следовать рекомендациям своего гинеколога;
- своевременно являться на осмотры в женскую консультацию;
- встать на учет до 12 недель беременности.
Причины пилороспазма у новорождённых детей
Прежде, чем выявить причины этого недуга необходимо чётко представлять анатомию пищеварительной системы младенца.
Небольшое мышечное кольцо, называемое привратник, располагается строго между желудком и 12-пёрстной кишкой ребёнка. В случае функционального расстройства тонус привратника понижается и вместо того, чтобы открываться и пропускать переваренную пищу дальше в 12-пёрстную кишку, это мышечное кольцо (привратник) задерживает массу в желудке. В результате при попадании свежеполученной смеси или молока в желудок, последний оказывается переполнен и возникает рвота.
Чаще всего это заболевание наблюдается в первые несколько месяцев жизни малыша. До сих пор медики затрудняются назвать точную причину возникновения этого функционального расстройства, но уверенно говорят о ряде факторов, влияющих на проявление пилороспазма:
- индивидуальные физиологические особенности ребёнка (короткий пищевод, атрезия или стеноз пищевода);
- наследственность;
- сбои в работе центральной нервной системы;
- аэрофагия;
- непроходимость кишечника;
- дефицит гормонов;
- инфекционные заболевания матери в период беременности.

Зачастую рвота может возникнуть при банальном перекармливании малыша.
Симптоматика

Если говорить о симптоматике пилороспазма, то в большинстве случаев она имеет следующие признаки:
- частые срыгивания в период с первого дня кормления;
- специфичные рвотные массы, выраженные в свернувшемся молоке;
- небольшой объем рвоты;
- редкое мочеиспускание;
- запоры;
- беспокойное поведение малыша, плохой сон;
- быстрая утомляемость крохи;
- малый набор веса (показатели ниже нормы).
Диагностика
Симптомы пилороспазма могут проявляться и в ряде других заболеваний, поэтому для постановки точного диагноза необходимо провести ряд исследований.
В качестве подтверждающих используются следующие методы диагностики:
- ультразвуковое исследование желудка;
- компьютерная томография;
- сбор анамнеза.

При опросе родителей педиатра в первую очередь интересует:
- имеет ли место нарушение стула;
- менялось ли поведение ребёнка (капризы, плохой сон);
- как часто срыгивает;
- когда происходит рвота (до, во время или после кормления);
- общий объем вышедших рвотных масс.
Столь тщательная диагностика необходима вследствие неспецифичности симптомов пилороспазма. Его нередко путают с таким заболеванием, как пилоростеноз. Пилороспазм опасен и в первую очередь возможными осложнениями. Не принятые вовремя меры могут привести к гипертрофии мышц, резкому снижению веса малыша. Обезвоживанию организма и нарушению электролитного баланса, авитаминозу, дисбактериозу, отторжению пищи.
Отличие пилороспазма от пилоростеноза
При диагностировании пилороспазма необходимо точно дифференцировать его от такого заболевания, как пилоростеноз.

- Стеноз привратника (пилоростеноз) – врождённое заболевание, связанное с анатомической особенностью мышечного кольца, сужение которого приводит к непроходимости на пилорическом участке пищеварительной системы.
- У малышей с пилороспазмом рвота наблюдается с первого дня жизни, в отличие от больных стенозом, у которых это явление прослеживается только со второй недели. Но также у первой категории детей рвотные массы в объёме небольшие, в отличие от второго случая.
- При пилороспазме вес крохи снижается медленно или не снижается вовсе, тогда как при стенозе привратника потери в массе ребёнка значительны.
- Малыш с диагнозом пилоростеноз страдает запорами, тогда как при пилороспазме наблюдается картина периодической смены запоров на жидкий стул.
Лечение новорождённого
Начальная стадия пилороспазма может проходить без медикаментозного вмешательства. Педиатры рекомендуют после окончания кормления предлагать ребёнку минеральную воду с повышенным содержанием щелочи. Единовременный приём такой воды не должен превышать 10 мл или двух чайных ложек.

А также следует увеличить частоту кормлений и уменьшить время приёма пищи. Это поможет избежать переедания и срыгивания излишков. По окончании необходимо подержать кроху «солдатиком», а спустя час выложить на животик. Для искусственников подбирается специальная смесь с загустителем.
Острая форма

Острая форма пилороспазма потребует медикаментозной терапии. В этих случаях педиатр назначает спазмолитические, седативные и витаминные препараты.
Несмотря на то, что пилороспазм не относится к серьёзным или опасным для жизни заболеваниям, его игнорирование или самостоятельное лечение может привести к осложнениям. Поэтому при выявлении симптомов в любом случае необходимо обратиться за консультацией к специалисту.
Этиология заболевания: симптоматика и диагностика пилороспазма у новорожденных
Пилороспазм у новорожденных детей считается временной патологией. К году у малышей завершает формироваться пищеварительный тракт, поэтому симптомы исчезают сами собой. Если болезнь влечет за собой обезвоживание и другие проблемы, стоит заняться лечением. Пилороспазм (не путайте с пилоростенозом) сопровождается следующими симптомами:
- обильные срыгивания небольшим количеством рвотных масс (значительно меньше, чем употреблено питания);
- рвотные массы становятся специфичными, в них присутствует свернувшееся молоко;
- редкое мочеиспускание (за три часа не набирается подгузник);
- частые запоры, сухой стул, могут иметься комочки непереваренной пищи;
- повышенная утомляемость, плаксивость;
- новорожденный при пилороспазме недобирает в весе.
Такие симптомы проявляются из-за неокончательного формирования пилорической части, которая является наименьшей составляющей пищеварительной системы (сфинктер или мышечное кольцо, которое соединяет желудок с двенадцатиперстной кишкой). Данный участок не позволяет пище проникнуть в кишечник до полного ее переваривания в желудке. Если мышцы начинают сокращаться, содержимое желудка попадет в пищевод и выводится наружу, происходит рвота.
Наблюдая такие симптомы, не стоит самостоятельно браться за постановку диагноза. Дополнительно врач должен назначить исследования: УЗИ кишечника и контрастный рентген.
Обратите внимание! В обязательную диагностику включается проверка завершённого формирования нервной системы. Исключив эту патологию, можно проводить другие мероприятия для постановки диагноза.
В подобных ситуациях целесообразно проводить дифференциальную диагностику, что поможет отличить у грудного ребенка пилороспазм от пилоростеноза.
Причины пилороспазма у детей периода новорожденности
Говорят дети! Сын (3 года 10 месяцев) всё время просит братика или сестрёнку:
— Вы с папой были незнакомы, а потом подружились и у вас появился я… Не могли бы вы ещё раз подружиться?
Специалистами еще не выявлено с точностью, почему у новорожденных появляется пилороспазм. Это явление связывают с такими факторами:
- неправильная работа нервной системы;
- патологии пилорической части системы пищеварения (привратника);
- наследственная предрасположенность;
- нежелательная экологическая обстановка в регионе, где проживает малыш;
- проблемы с вынашиванием беременности (угроза прерывания, носительство инфекций токсоплазмоза, герпеса, цитамегаловируса).
С момента выявления провоцирующего фактора назначают лечебную терапию.
Пилороспазм и пилоростеноз: дифференциальная диагностика и отличия
Пилороспазм у новорожденных и пилоростеноз – это заболевания, которые между собой связывает только проблема работы привратника. В остальном две патологии различаются.
Общая характеристика пилороспазма у грудничков
Патология желудочно-кишечного тракта у ребенка до года проявляется обильными срыгиваниями непереваренной пищи в количестве меньше съеденного. Рвота начинается в первые минуты после кормления. Малыш часто капризничает и плохо набирает массу тела в течение первого месяца жизни.

Отличные черты пилоростеноза
Первые симптомы заболевания у малыша возникают спустя несколько недель после появления на свет. Охарактеризовать рвоту можно как обильное отделяемое, превышающее количество съеденного молока. Кожа при этом бледная, можно увидеть многочисленные складки на ней. У младенца наблюдается обезвоживание. Вес может увеличиваться или снижаться.
Методика лечения пилороспазма у новорожденных
Способ лечения пилороспазма у новорожденных зависит от причины. Чаще обходятся лекарственными препаратами, а иногда применяется хирургическое вмешательство.
- При появлении первых признаков пилоростеноза врачи рекомендуют не затягивать с визитом к специалисту. Скорее всего, удастся предотвратить осложнения и ограничиться в лечении корректировкой питания. Специалисты советуют нормализовать режим кормлений: сделать их дробными, попытаться ежедневно кормить ребенка в одно и тоже время, снизить число ночных кормлений, при очередном срыгивании можно немного докормить новорожденного.
- Далее следует серьёзный этап в лечении – применение медикаментов и физиопроцедуры. Здесь практикуется назначение сильнодействующих спазмолитиков (Но-шпа, Дротаверин), проводятся процедуры электрофореза с Папеверином ежедневно 1 раз. Чтобы успокоить панику и страх у грудничков, им назначают настойку валерианы и пустырника по 1 ч. л. два раза в день.

- Прописывается специальный массаж, который первый раз продемонстрирует специалист. Малыша важно правильно одевать: он не должен перегреться или замерзнуть во время регулярных прогулок на свежем воздухе.
Говорят дети! Показываю фото, где Алине годик:
— Алина, кто это?
— Какая-то лысая ляля в моих тапках!
Врожденный гипертрофический пилорический стеноз (пилоростеноз у новорожденных) — это частый порок развития желудочно-кишечного тракта, который классически возникает у первого мальчика в семье. В последнее время доказано, что постнатальное назначение макролидов (то есть производных эритромицина) кормящим матерям увеличивает риск развития пилоростеноза у новорожденных.
Симптоматика пилоростеноза
Пилоростеноз у новорожденных проявляется симптоматикой в возрасте 4-6 недель рвотой фонтаном рвотных масс без желчи, видимой перистальтикой после кормления, часто оливообразным пальпируемым образованием в брюшной полости, которое соответствует гипертрофированной мышце привратника.
Диагностика
Диагностика пилоростеноза новорожденных зависит от присутствия абдоминального образования и характерного анамнеза. Если у пациентов оливообразное образование не пальпируется, диагноз подтверждается расширением желудка на рентгенограмме, увеличением пилорического сфинктера по данным УЗИ или рентгеноконтрастного исследования с барием, которое демонстрирует узкий, длинный сфинктер привратника.
Выраженная дегидратация и тяжелые нарушения электролитного баланса должны быть скорректированы до выполнения операции. Пилоростеноз у новорожденных является неотложной медицинской, но не хирургической патологией.
Особенности наркоза и операции при пилоростенозе
A. Оцените гидратацию перед операцией по поводу пилоростеноза на основе:
- физикального осмотра (например, тургор кожи, глазных яблок, влажность слизистых оболочек, пульс, температура конечностей);
- лабораторных исследований (азот мочевины крови < 10, креатинин < 0,8);
- витальных признаков, включая массу тела (после поступления в клинику у новорожденного должна отмечаться прибавка 1 массы, как показатель регидратации) и диуреза (не менее 1 мл/кг/ч).
Б. Проводите коррекцию гипокалиемии, гипохлоремического метаболического алкалоза, характерного для пилоростеноза у новорожденных. Осуществляйте в/в введение растворов 0,45% хлорида натрия (NaCl) или 0,9% NaCl с добавлением хлорида калия (KCl). Метаболический алкалоз компенсируется почечным механизмом после адекватного восполнения хлора (Cl—) и калия (К+).
B. В отличие от здоровых новорожденных с нормальным опорожнением желудка, у новорожденных с пилоростенозом содержимое желудка задерживается до 24 ч и более. Контраст с барием создает дополнительный риск при развитии периоперационной аспирации желудочного содержимого. Проводите длительную аспирацию из желудка до операции, пока корректируются другие параметры.
Г. Подготовка у новорожденных к пилоротомии при пилоростенозе обычно занимает как минимум 4-8 ч в/в гидратации. При тяжелой дегидратации, нарушении питания (гипотрофии) новорожденных может потребоваться 3-4 дня для безопасного восстановления уровня электролитов, жидкости, белка, коррекции анемии.
Д. Согрейте операционную, увлажняйте все газы, убедитесь в доступности распираторного и исправности отсасывающего оборудования, имейте функционирующий венозный доступ. Уложите новорожденного с пилоростенозом в положение на левом боку, выполните аспирацию желудочного содержимого мягким катетером, даже если аспирация проводилась раньше. Выполните преоксигенацию маской 100% кислородом в положении на спине.
Е. В зависимости от навыков анестезиолога и физикального состояния новорожденного осуществите интубацию трахеи в сознании после премедикации или быструю последовательную индукцию, используя давление на перстневидный хрящ и введение тиопентала 5-6 мг/кг или этомидата 0,3 мг/кг, атропина 0,02 мг/кг, сукцинилхолина 2 мг/кг в/в. Этомидат может быть предпочтительнее тиопентала, из-за более короткого периода полувыведения; ослабленные новорожденные не метаболизируют барбитураты нормально, поэтому седативный эффект может продолжаться 30-60 мин после однократной дозы, введенной при индукции. Для предупреждения усиления алкалоза в центральной нервной системе и послеоперационной депрессии дыхания избегайте гипервентиляции и поддерживайте уровень СО2 в конце выдоха на уровне 40-50 мм рт. ст.
Ж. Поддерживайте анестезию ингаляционными анестетиками. Использование миорелаксантов улучшает хирургический доступ. Кашель или напряжение новорожденного могут привести к перфорации слизистой. Регионарная анестезия была предложена в качестве альтернативы общей анестезии, но это резервный вариант для новорожденных с другой врожденной или приобретенной патологией, которая повышает риск общей анестезии. Переливание крови во время операции по поводу пилоростеноза у новорожденных требуется редко, так как обычно кровопотеря незначительна.
Похожие медицинские статьи
Пилоростеноз | Морозовская ДГКБ
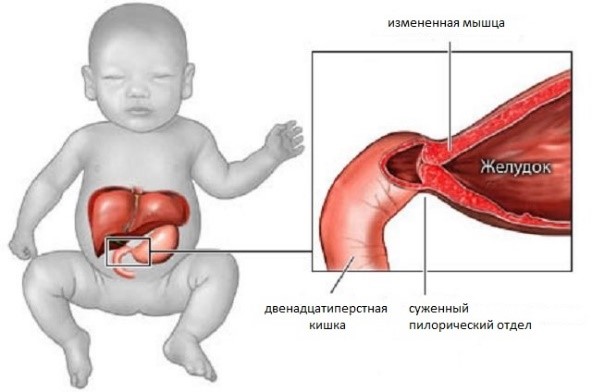 Гипертрофический пилоростеноз – заболевание детей первого месяца жизни, вызванное утолщением и уплотнением циркулярного мышечного слоя пилорического отдела желудка, что является причиной непроходимости желудка. Частота встречаемости данного заболевания составляет 2-3 случая на 1000 новорожденных (P.Puri, M.Hollwarth 2009). Мальчики болеют в 4 раза чаще чем девочки. Прослеживается генетическая предрасположенность к данному заболеванию. У детей, чьи родители болели пилоростенозом, чаще встречается данная патология.
Гипертрофический пилоростеноз – заболевание детей первого месяца жизни, вызванное утолщением и уплотнением циркулярного мышечного слоя пилорического отдела желудка, что является причиной непроходимости желудка. Частота встречаемости данного заболевания составляет 2-3 случая на 1000 новорожденных (P.Puri, M.Hollwarth 2009). Мальчики болеют в 4 раза чаще чем девочки. Прослеживается генетическая предрасположенность к данному заболеванию. У детей, чьи родители болели пилоростенозом, чаще встречается данная патология.
Клинические симптомы пилоростеноза проявляются со 2 — 5-й недели жизни. Сначала это могут быть просто срыгивания, которые в течение несколько дней переходят в рвоту «фонтаном» вскоре после кормления или через некоторое время. Ребенок прогрессивно теряет в весе, обезвоживается. Родители отмечаются снижение мочевыделения, появление запоров.
Диагностика пилоростеноза основана на клинических проявлениях, данных обследования.
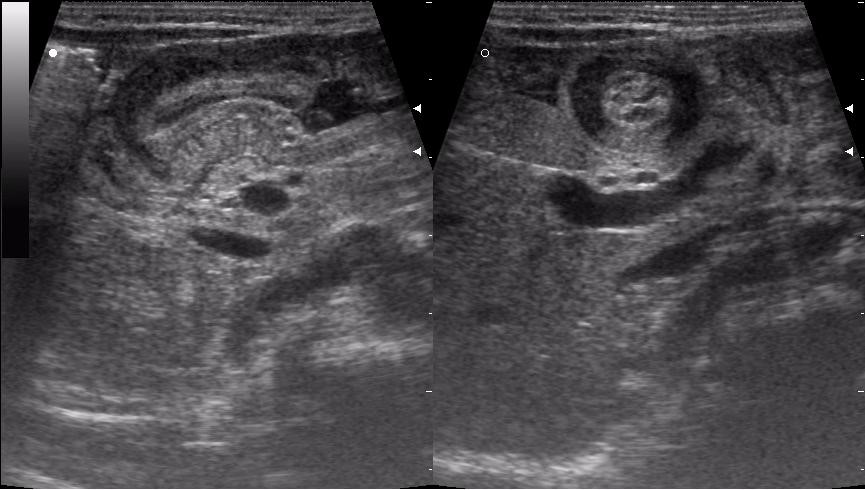 В настоящее время безопасным методом диагностики пилоростеноза является УЗИ желудка, при котором определяется утолщение мышечной стенки привратника.
В настоящее время безопасным методом диагностики пилоростеноза является УЗИ желудка, при котором определяется утолщение мышечной стенки привратника.
Для дополнительной диагностики, при несоответствии клинических проявлении и эхографической картины при УЗИ исследовании, выполняется фиброгастроскопия, позволяющая увидеть суженный белесоватый просвет пилорического отдела желудка, непроходимый для инструмента.
Лечение данной патологии осуществляется оперативным путем. Операция по поводу пилоростеноза не является экстренной, и не проводится прежде чем будут устранены гиповолемические и электролитные нарушения. В случае значительной потери веса при поздней диагностики пилоростеноза и малом весе ребенка, проводится зонд в тонкую кишку за зону пилорического отдела желудка для кормления ребенка. Данная процедура позволяет полноценно кормить ребенка в предоперационном и раннем послеоперационном периоде, избегая большого объема внутривенного введения жидкости.
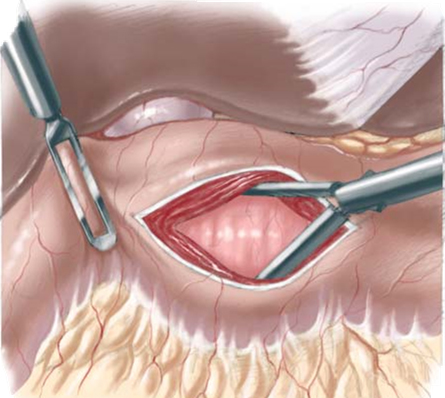 Универсальным оперативным вмешательством при пилоростенозе является пилоромиотомия по Фреде-Рамштедту. В бессосудистой зоне выполняется продольное рассечение серозно-мышечного слоя пилорического отдела желудка, с последующим разведением мышц в перпендикулярном к линии разреза направлении до выбухания слизистой оболочки желудка.
Универсальным оперативным вмешательством при пилоростенозе является пилоромиотомия по Фреде-Рамштедту. В бессосудистой зоне выполняется продольное рассечение серозно-мышечного слоя пилорического отдела желудка, с последующим разведением мышц в перпендикулярном к линии разреза направлении до выбухания слизистой оболочки желудка.
В настоящее время предпочтение отдается выполнению пилоромиотомии лапароскопическим способом. Данная методика является менее травматичной, способствует быстрому восстановлению в послеоперационном периоде и обеспечивает хороший косметический результат.
xn--90adclrioar.xn--p1ai




































 Узловая гиперплазия печени
Узловая гиперплазия печени Киста печени: что это такое и лечение
Киста печени: что это такое и лечение Абсцесс печени (лечение и диагностика)
Абсцесс печени (лечение и диагностика) Опухоль печени — гемангиома (код по МКБ 10, УЗИ, КТ, МРТ)
Опухоль печени — гемангиома (код по МКБ 10, УЗИ, КТ, МРТ) Картины хельнвайн готфрид
Картины хельнвайн готфрид Картины мари лорансен
Картины мари лорансен Картины готфрид хельнвайн
Картины готфрид хельнвайн Готфрид хельнвайн картины
Готфрид хельнвайн картины Вэйвэй ай картины
Вэйвэй ай картины Картины erin hanson
Картины erin hanson Frida kahlo картины
Frida kahlo картины Картины икинс томас
Картины икинс томас Хаяо миядзаки картины
Хаяо миядзаки картины Лиза рэй картины
Лиза рэй картины Картина без прикрас
Картина без прикрас