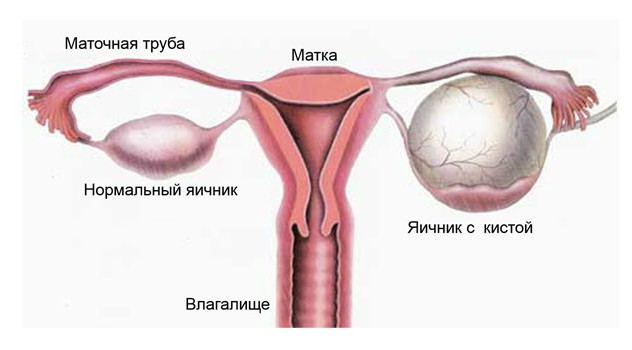
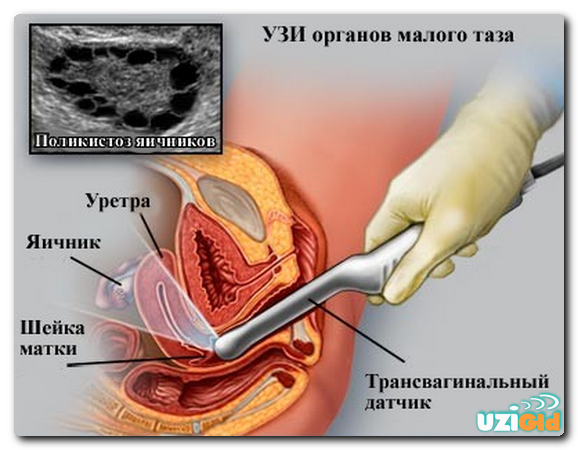
Диагноз «бесплодие» в наше время не такая уж и редкость. При этом, как ни странно, оба супруга, на первый взгляд, не имеют никаких проблем, но зачать ребенка не получается. Многие долгое время лечатся от бесплодия, доктора им прописывают разные препараты, проводят стимуляцию овуляции, мужчины сдают сперму на анализ, а результата все нет. Почему так происходит? В чем причины бесплодия?
Содержание
- 1 Проведение посткоитального теста
- 2 Другие причины несовместимости
- 3 Генетическая несовместимость
- 4 Совместимость партнеров — что это
- 5 Диагностика иммунологической несовместимости и результаты
- 6 Является ли несовместимость приговором
- 7 Анализы на совместимость
- 8 Условная классификация супружеской несовместимости
- 9 Анализы для определения совместимости
- 10 Чем мы можем вам помочь?
- 11 Что такое несовместимость и ее признаки
- 12 Влияние генетики
- 13 Диагностика и принципы лечения
- 14 Генетическая совместимость супругов
- 15 Анализ на совместимость партнеров для зачатия – что можно сдать?
- 16 Посткоитальный тест
- 17 Анализы на совместимость супругов при планировании беременности
- 18 Признаки
- 19 Мы слишком похожи…
- 20 Лечится ли несовместимость?
- 21 Иммуноцитотерапия при генетической несовместимости
- 22 Обследование при планировании беременности: 3 обязательных врача
- 23 Лечения бесплодия;
- 24 Контрацепция
- 25 Анализы при бесплодии
- 26 Совместимость по группе крови при зачатии.
- 27 Влияет ли группа крови родителей на зачатие малыша?
Проведение посткоитального теста
С помощью постокоитального теста выясняют совместима супружеская пара или нет. Он проводится за 1-2 дня до овуляции, через 9-14 часов после полового акта. Чтобы получить достоверные анализы теста к нему нужно правильно подготовиться.
Правила подготовки к проведению посткоитального теста (теста на совместимость)
Перед прохождением теста на совместимость нужно:
- Обоим партнерам воздерживаться от секса 2-3 дня
- Перед половым актом принять душ, а после секса уже не подмываться и не спринцеваться
- Не использовать во время секса лубриканты
- Перед и после полового акта женщине не использовать средства интимной гигиены (гель, мыло)
- После полового акта полежать полчаса. На прием к доктору отправляться не ранее, чем через 6 часов после секса (некоторые доктора говорят, что через 9 часов)
По образцу слизи, который возьмет доктор из области шейки матки пациентки, специалисты определят ее вязкость, кристаллизацию, растяжимость и РН среды. Анализ на совместимость покажет, как женский организм реагирует на сперму партнера.
Другие причины несовместимости
Если у партнеров разные группы крови или их резус-фактор, то могут возникнуть проблемы с зачатием ребенка. Поэтому важно сдать кровь на анализ, чтобы определить совместимость пары.
Чтобы зачать ребенка без проблем, у супругов резус-факторы должны быть одинаковыми, то есть положительными или отрицательными. Если они разные, то проблемы могут возникнуть не только при зачатии, а и во время вынашивания плода, и после рождения малыша.
Что делать, если у вашей пары разные резус-факторы? Перед зачатием женщине нужно пройти курс специальной терапии, чтобы потом ее организм не отторг плод.
Главное, не отчаивайтесь. В любой ситуации есть шанс на беременность.
Советуем почитать:

Овуляция есть, а беременности нет. Почему?

Как уговорить мужа сдать спермограмму

План обследования на бесплодие по дням цикла

Бесплодие: какие обследования нужны
Генетическая несовместимость
Показания для проведения анализа на генетическую совместимость:
- Мужчина и/ или женщина в которой имеют тяжелое генетическое заболевание (гемофилия, муковисцидоз) или встречались случаи рождения детей с наследственными заболеваниями в их семьях;
- Возраст супругов больше 35 лет;
- Имелись многочисленные самопроизвольные прерывания беременности;
- Супруги являются родственниками;
- Пара проживает на экологически неблагоприятной территории;
- Бесплодие неясного генеза.
Исследования проводятся для определения риска рождения ребенка с генетическими нарушениями, определения мероприятий, которые могут улучшить вероятность появления здорового малыша.
Совместимость партнеров — что это
Несовместимость партнеров при зачатии говорит о конфликте индивидуальных показателей организма, которые могут негативно повлиять на прикрепление и последующее вынашивание эмбриона. Исходя из этого, совместимость определяется отсутствием таких факторов.
Анализ совместимости необходим для тех пар, у которых при регулярном незащищенном половом акте на протяжении более 1 года не наступает беременность. Анализ на совместимость супругов проводится также при таких факторах:
- привычный выкидыш;
- яйцеклетка не оплодотворяется;
- замирание развития плода.
Биологический конфликт супружеского материала является причиной 20% патологий беременности. Врачи выделили виды и причины возможной несовместимости:
- Совместимость крови. Резус-фактор и группа крови на текущий момент не являются сложнопоправимой причиной бесплодия, однако при 2-й и 3-й беременности могут возникнуть серьезные осложнения. Конфликт может возникнуть в случае, если у матери отрицательный резус, а у отца — положительный.
- Иммунологическая несовместимость супругов. При нарушении функционирования иммунной системы как у женщины, так и у мужчины могут выделяться антиспермальные антитела. Чаще всего иммуноглобуллины находятся в слизи микрофлоры влагалища, они мешают сперматозоидам перемещаться внутри него, снижают подвижность и уничтожают.
- Несовместимость по микрофлоре. При нарушении бактериального баланса состав слизи меняется, что приводит к нарушению подвижности сперматозоидов и разрушению их структуры, а значит, невозможности естественного процесса оплодотворения.
- Генетическая совместимость. В каждой человеческой клетке находится лейкоцитарный антиген, защищающий ее от опасных агентов. Если у супругов в крови совпадает хотя бы 2 аллели, организм женщины будет воспринимать плод как собственные мутировавшие клетки и станет его атаковать. К счастью, подобный биологический конфликт возможен только при кровнородственных связях.
Чтоб понять, из-за чего возможна несовместимость партнеров, следует провести ряд исследований. Для выяснения совместимости резус-факторов супругов проводится общий анализ крови. Для выявления наличия иммунологического конфликта супругов предназначен тест Курцрока-Миллера, также следует сдать посткоитальный тест. Для оценки состояния микрофлоры обоих партнеров берут мазок у женщины из влагалища, у мужчины из уретры.
Установление генетических мутаций осуществляется посредством проведения дорогостоящего исследования ДНК, потому сначала следует сдать анализы на наличие других видов несовместимости.
Диагностика иммунологической несовместимости и результаты
Иммунологический фактор является причиной бесплодия около 10% диагностируемых случаев. Агрессивная реакция защитных механизмов женского организма связывается с биологическими титрами обоих партнеров. Возникновение у девушек антиспермальных антител возможно при наличии инфекций, нарушений слизистой оболочки, АсАт у мужчины, незащищенном анальном сексе.
Узнать о наличии АсАт можно сдав анализ на совместимость партнеров для зачатия. Для установления иммунологического конфликта используются такие методы:
- Посткоитальный тест Шуварского-Симса-Гунера. Посткоитальный тест проводится через 4-6 часов после того, как произошло соитие, однако рекомендуемый период забора материала — от 9 до 24 часов. Для анализа стерильной пипеткой в кабинете гинеколога забирается цервикальная слизь, при исследовании оценивается состояние сперматозоидов, их подвижность, наличие антиспермальных антител.
- Тест Курцрока-Миллера. Для проведения анализа проводится забор спермы и цервикальной слизи супругов. Совместимость проверяется путем соединения биоматериала в лаборатории. Лаборант в течение 6 часов исследует взаимодействие жидкостей при помощи микроскопа. Расшифровка результатов исследования проводится только врачом.
- Спермограмма. Сдавать сперму необходимо для установления количества сперматозоидов, их подвижности, морфологических характеристик, количества и типа лейкоцитов, незрелых клеток сперматогенеза и пр. Анализируются макроскопические параметры биоматериала — объём спермы, цвет, время разжижения и вязкость эякулята, pH.
Перед проведением теста Курцрока-Миллера желательно сдать мазок микрофлоры обоим партнерам, воздержаться от сексуальных контактов на 3 дня, отменить применение местных лекарственных препаратов.
Является ли несовместимость приговором
Несовместимость при зачатии является причиной 20% диагностируемых случаев бесплодия. Чтоб поставить такой диагноз, проводится тест на совместимость для зачатия. На текущий момент медицина способна обойти многочисленные препятствия при планировании детей и, в зависимости от причины несовместимости, врач определяет для каждой конкретной пары методы лечения.
Конфликт резуса крови является самым легко устраняемым фактором. Если у супруги отрицательная группа крови, а у мужа положительная, то при ожидании второго ребенка вводится иммуноглобулиновая инъекция, которая снижает качество ответа женского организма на плод. Такая инъекция делается 2 раза — на 28 неделе беременности и сразу после родов.
Несложно забеременеть при несовместимости по микрофлоре. Так как подвижность и количество выживших сперматозоидов зависит от состояния микрофлоры половых органов, можно просто «подтянуть» эти показатели. При отрицательном результате врач назначает антибактериальные, противовоспалительные средства и пробиотики.
В случае генетической несовместимости партнеров оплодотворение возможно при использовании вспомогательных методов с материалом донора.
Вылечить иммунологическую патологию невозможно, так как антитела — память организма о враждебных телах. Иммунологический конфликт для зачатия ребенка можно обойти с помощью длительной изоляции семенной жидкости при половом акте, при приеме антигистаминных препаратов или кортикостероидов.
Анализ на совместимость партнеров включает исследование агрессивной реакции женского организма на проникновение сперматозоидов. Чтоб установить причину бесплодия необходимо учитывать виды несовместимости и методы диагностики:
- Иммунологический фактор — определяется при сдаче теста Курцрока-Миллера и посткоитального теста на совместимость.
- Нарушение бактериального баланса микрофлоры — для исследования делается мазок из влагалища и забор материала из уретры.
- Совместимость крови — общий анализ крови на установление резус-фактора.
- Генетический фактор — исследуется при анализе ДНК обоих партнеров.
После выяснения причины бесплодия врач должен назначить лечение для коррекции биоматериала или порекомендовать вспомогательные методики оплодотворения. Все виды несовместимости при правильном подходе можно обойти.
Анализы на совместимость
Пары, которые длительное время не способны забеременеть должны обратиться к врачам и пройти тест на совместимость для зачатия. Им необходимо сдать анализ крови и пройти диагностическое обследование. Также нужно пройти посткоитальный тест. Рекомендуется делать это исследование в течение 6–8 часов после незащищенного полового акта, так как в лабораторных материалах шеечной слизи женщины должны присутствовать мужские сперматозоиды. Анализ лучше всего сдавать во время овуляции.
Итак, для зачатия и рождения здорового ребенка нужно подготовиться заранее. Необходимо:
- Пройти обследование и диагностику.
- Сдать все требующиеся анализы и тесты.
- Определить резус-фактор у родителей (отрицательный или положительный).
- Выяснить наличие или отсутствие совместимости крови для зачатия.
- Обследоваться на присутствие антител в организме женщины.
- Сдать анализы на наличие генетических заболеваний у обоих партнеров.
Даже если тест покажет противоречивость родителей хотя бы по одному показателю, не стоит отчаиваться. Нужно помнить о том, что главным фактором успешной беременности является искренняя любовь партнеров, а также большое желание иметь ребенка.
Врачи ведут учет пар, у которых обнаружена несовместимость. Составляется специальная таблица, в которую вносятся данные анализов и тестов. Она постоянно проверяется и отслеживается. При необходимости паре назначается медикаментозное лечение, которое дает шанс зачать и выносить здорового ребенка.
Условная классификация супружеской несовместимости
Речь о бесплодии заходит в том случае, если пара не использует контрацепцию, ведет регулярную половую жизнь, и при этом в течение года не может добиться беременности женщины. Обычно в таких ситуациях назначается ряд анализов и диагностических манипуляций, позволяющих понять, кто из супругов болен. В их список включены анализы крови на гормональную панель, УЗИ малого таза у женщин, спермограмма у мужчин и некоторые другие тестирования. Но бывает и так, что состояние здоровья (в частности, репродуктивного) у партнеров расценивается как хорошее или удовлетворительное, однако оплодотворение не наступает, или беременность заканчивается выкидышем.
Специалисты условно классифицируют репродуктивную несовместимость партнеров как иммунологическую и генетическую.
Иммунологическая несовместимость, вопреки распространенным заблуждениям, не является несовместимостью по группе крови или резус-фактору. И хотя при отрицательном резус-факторе у женщины и положительном резус-факторе у мужчины при беременности возможен резус-конфликт, это не может отразиться на способности к зачатию и вынашиванию. Аналогично дела обстоят с группами крови – этот параметр никак не влияет на оплодотворение и течение беременности.
Диагноз «иммунологическое бесплодие» справедлив в том случае, если организм женщины выделяет специфические антитела, уничтожающие здоровые сперматозоиды ее супруга. На бытовом языке такое явление часто называют «аллергией на сперму». Активное продуцирование антиспермальных антител в крови женщины не позволяет половой гамете мужчины осуществить свою прямую функцию. Примечателен тот факт, что иммунологическая совместимость пагубно отражается не только на зачатии, но и на вынашивании. Наличие специфических антител может привести к острому токсикозу, задержкам в росте и развитии плода, самопроизвольному прерыванию беременности.
Генетическая несовместимость – еще более сложная. Оплодотворение при ней может состояться довольно быстро, однако у ребенка могут развиться геномные патологии и хромосомные аномалии, например, синдром Дауна. Порой эти аберрации приводят не только к инвалидности малыша, но и к заболеваниям, несовместимым с жизнью. Гены подавляющего большинства наследственных патологий являются рецессивными, а это значит, что оба родителя, передавшие ребенку конкретное нарушение, являются абсолютно здоровыми.
Вероятность наследования генетических заболеваний в цифрах:
- Если оба родителя являются носителями рецессивных генов – 25% рожденных (1/4 от всех случаев);
- Если один из родителей является носителем рецессивного гена – 50% рожденных (1/2 от всех случаев), однако здесь перенимается лишь носительство, т.е. ребенок не получит патологию при жизни, но окажется способным передать ее уже своему потомству.
В остальных случаях дети рождаются абсолютно здоровыми, и даже не становятся носителями «поврежденных» генов. Интересно, что при последующих беременностях риск зачать и родить больного малыша снижается даже при двустороннем носительстве рецессивных генов.
К генетической несовместимости следует отнести и невынашивание на фоне специфических биохимических процессов, связанных с наследственной информацией. Каждый человек имеет на поверхности своих клеток особый протеин HLA (лейкоцитарный антиген). Он призван уничтожать или деактивировать чужеродные тела в организме. При конкретной опасности, протеин направляет сигнал иммунологической системе, чтобы та синтезировала антитела к различным патогенным инвазиям (IgG, IgM, IgA). Если HLA мужчины и женщины практически идентичны, беременность протекает нормально. Если же они имеют существенные различия, и плод наследует HLA от отца, клетки матери начинают ошибочно бороться с несуществующим заболеванием, отторгая эмбрион.
Анализы для определения совместимости
Следует подчеркнуть, что теста, подтверждающего или опровергающего совместимость, не существует. Сначала специалисты выясняют все вероятные причины бесплодия в том или ином союзе, и лишь затем назначают соответствующие углубленные исследования.
При подозрении на иммунологическую несовместимость первым должен обследоваться мужчина.
В список первичных анализов входят:
- Спермограмма (в частности, с развернутой морфологией);
- Посткоитальный тест (проба Шуварского);
- Лабораторные анализы и аппаратные исследования органов мочеполовой системы.
- Иммунологические исследования на антитела (антиотцовские, антиспермальные, МАР тест, Анти ХГЧ)
Женщина, в свою очередь, должна обратиться к комплексной оценке иммунного статуса и сдать анализ на антиспермальные антитела.
При генетической несовместимости назначается более обширный список диагностических исследований.
В него входят такие анализы, как:
- Кариотипирование супругов;
- Исследование хромосомных аберраций и генетических мутаций;
- Полиморфизмы генов;
- Типирование по генам HLA;
- Развернутое исследование чистой ДНК супругов.
Каждому партнеру также будет назначена консультация узконаправленных специалистов – гинеколога-эндокринолога, андролога, генетика.
Чем мы можем вам помочь?
Несмотря на то, что полная иммунологическая или генетическая несовместимость встречается крайне редко и является скорее исключением из правил, в определенных случаях компетентные специалисты все же приходят к неутешительным выводам. Если после пройденного обследования и лечения вам так и не удалось зачать ребенка самостоятельно, естественным способом, не стоит отчаиваться. Современные репродуктивные технологии обеспечат вам счастье материнства и отцовства .
Клиника «Новая Жизнь» предлагает «несовместимым» супругам следующие услуги по ВРТ:
- Искусственная инсеминация спермой мужа или донора;
- Донация ооцитов;
- ИКСИ (инъекция сперматозоидов в яйцеклетку);
- ИМСИ-ИКСИ (инъекция сперматозоидов в яйцеклетку с оптимизированной селекцией сперматозоидов);
- ПИКСИ;
- ЭКО (экстракорпоральное оплодотворение);
- Программа суррогатного материнства.
Сегодня, когда медицина познала глобальный прогресс, безвыходных ситуаций становится все меньше. Мы предлагаем вам комплекс диагностических и терапевтических услуг, которые позволят вам убедиться в этом самостоятельно.
Дополнительная информация
Микрофлора женских половых органов
В этой статье речь пойдет о женских проблемах в репродуктивном возрасте ( 18- 45 лет), т.к. в подростковом и перименопаузальном периоде, появляются свои особенности, которые необходимо учитывать в лечении.
Лечение бесплодия у мужчин
Поставить диагноз мужчине наиболее просто. После 2-3 дней воздержания сдают сперму на исследование и через час уже готов анализ и исследована репродуктивная функция.
Лечение бесплодия у женщин
В семье первой «бьет тревогу» женщина. И часто без мужа приходит на прием к врачу репродуктологу. При доступности всемирной паутины, форумов и сайтов на прием приходят уже с анализами и самостоятельно поставленными диагнозами.
Врач-репродуктолог: что и как лечит специалист
Репродуктологом называется врач, занимающийся репродуктивным здоровьем, то есть лечением бесплодия.
Параметры спермограммы
Таблица нормальных показателей спермограммы
Как определить бесплодие
Бесплодие — не самостоятельное заболевание. К нему может привести большой список болезней.
Будущий папа
Перед планируемым зачатием нужно подумать о здоровом образе жизни.
Как улучшить качество спермы
О возрасте, воздержании, образе жизни и питании.
Контрацепция
В клинике «Новая Жизнь» вы можете получить консультацию высококлассных врачей гинекологов-эндокринологов по наиболее подходящему для вас методу контрацепции.
Что такое несовместимость и ее признаки
В развитии бесплодия 30% связаны со здоровьем женщины, 30% со здоровьем мужчины, 10% приходится на идиопатическое бесплодие (невыясненной причины) и 20 % принадлежит несовместимости супругов.
Какие признаки могут свидетельствовать о ее наличии:
- Неспособность зачать ребенка при регулярных незащищенных половых актах, больше года. При этом оба родителя являются относительно здоровыми или имеют заболевания, которые не могут влиять на процессы зачатия.
- Регулярные выкидыши на ранних сроках. Если женщина не ждет беременность, то о наличии таких выкидышей она может даже не узнать, поскольку признаки ранних выкидышей легко перепутать с обычной менструацией. Когда женщина планирует беременность и наблюдается у специалиста, эти ситуации можно легко зафиксировать.
- Гибель плода на стадии внутриутробного развития или рождение ребенка с генетическими аномалиями у здоровых родителей.
Все эти признаки говорят о том, что у супругов может быть один из вариантов несовместимости: иммунологическая, генетическая, несовместимость по группе крови и др.
Влияние генетики
Генетическая несовместимость партнеров при зачатии проявляется в том, что у относительно здоровых родителей существует высокий риск рождения ребенка с генетическими аномалиями. Когда такое возможно:
- Возраст партнеров старше 35-40 лет.
- В семье были случаи рождения детей с генетическими аномалиями.
- У одного из партнеров есть врожденные болезни (гемофилия, муковисцидоз и др.).
- Пара проживает в экологически неблагоприятном районе, беременность протекала в условиях повышенного радиационного фона.
- Кровнородственные браки.
- Частые зарегистрированные случаи самопроизвольных выкидышей у женщины.
Все эти ситуации вынуждают специалиста очень внимательно относиться к таким парам и применить все возможные способы, чтобы избежать тяжелых последствий такой беременности. В этих ситуациях анализ генетика такой пары в случае беременности является обязательным.
Диагностика и принципы лечения
При подозрении на несовместимость партнеров специалист может порекомендовать пройти дополнительные обследования, чтобы определить, в чем причина проблемы:
- Анализ на совместимость по системе HLA (HLA-типирование).Этот анализ выполняют оба супруга.
- Анализ на группу крови и резус-фактор для обоих партнеров. Этот анализ позволяет предположить возможные осложнения и принять соответствующие меры.
- Консультация врача генетика. Этот специалист рекомендует сдать специфический анализ крови в первом триместре беременности, чтобы просчитать возможный риск рождения ребенка с генетической патологией. При необходимости женщине назначают биопсию ворсин хориона и исследуют околоплодные воды.
- При подозрении на антиспермальные антитела у мужчин выполняют спермограмму.
Лечение зависит от результатов диагностики. В большинстве случаев медицине удается преодолеть большинство преград и пара получает шанс стать родителями и родить здорового ребенка. Что могут использовать в случае несовместимости партнеров:
- При выявлении антиспермальных антител выясняют причину (воспаление, инфекции, травма) и пытаются устранить ее. Могут использовать имунносупрессивную терапию, антигистаминные средства или вводят очищенную сперму мужа сразу в матку во время овуляции.
- При несовместимости по HLA-системе лечение заключается в иммунизации женщины лимфоцитами мужа, а также проводят иммунокоррекцию и иммуностимуляцию особыми препаратами.
- Лечение возможного резус-конфликта выполняют в течение суток после первой беременности. Маме вводят специальную антирезусную сыворотку, которая помогает предупредить появление проблем при следующей беременности. Этот же препарат она должна получать после абортов или переливаний крови.
С развитием диагностического оборудования и получением новой информации о процессах зачатия случаи несовместимости партнеров стали встречается намного чаще. В каждой ситуации важен детальный анализ конкретной пары и индивидуально подобранные способы решения проблемы.
Похожие статьи
 В чем смысл проблемы совместимости групп крови супругов для зачатия
В чем смысл проблемы совместимости групп крови супругов для зачатия
 Что такое конфликт по группе крови и резус-фактору матери и плода
Что такое конфликт по группе крови и резус-фактору матери и плода
 В чем принципиальное отличие между ЭКО и ИКСИ
В чем принципиальное отличие между ЭКО и ИКСИ
 Все что вы хотели знать о суррогатной матери
Все что вы хотели знать о суррогатной матери
Так же рекомендуем:
- В чем смысл проблемы совместимости групп крови супругов для зачатия
- Что такое конфликт по группе крови и резус-фактору матери и плода
![]()
Генетическая совместимость супругов
Бывают ситуации, когда проблема деторождения заключается не в зачатии, а в способности выносить ребенка. Т. е. зачатие наступает, но тем или иным причинам долгожданная беременность заканчивается выкидышем. Иногда выкидыш происходит на таком раннем сроке, что о наступившей беременности говорит только положительный тест на беременность, который через несколько дней становится отрицательным. А кровотечение ошибочно принимается за менструацию. Одной из причин хронического невынашивания беременности может быть генетическая несовместимость супругов.
Планирование беременности, особенно если вы сталкивались с проблемой невынашивания беременности, должно включать консультацию генетика и обследование на генетическую совместимость супругов, что даст возможность принять все необходимые меры для успешного зачатия и рождения здорового ребенка. Стоит признать тот факт, что такое обследование у нас очень редко проходят семейные пары на начальном этапе планирования беременности. Зачастую, анализ на генетическую совместимость проходят супруги, которые прошли обычное медицинское обследование и по всем показателям здоровы, а беременность не наступает или наступила, но женщина не может благополучно выносить плод.
Что же такое генетическая совместимость?

Все клетки в организме человека содержат на своей поверхности протеин, называемый HLA (человеческий лейкоцитарный антиген). На изображении Вы видите схематичное изображение такого протеина, выделенное квадратиком. Эти протеины в здоровом организме распознают чужеродные вещества, таких как бактерии, вирусы или раковые клеток. Как только они распознали нарушителя , они посылают сигнал в иммунную систему и тем самым дают команду на производство антител (IgM, IgG и IgA) для уничтожения этих чужеродных веществ.
Анализ на совместимость партнеров для зачатия – что можно сдать?
Прегравидарная подготовка подразумевает полное обследование супружеской пары. Врач назначит объем исследований для желанного зачатия, в который входит анализ крови на резус-фактор и группу крови. Совместимость партнеров этим не ограничивается: при необходимости можно сдать тест на индивидуальную совместимость супругов.
Посткоитальный тест позволяет своевременно обнаружить шеечный фактор бесплодия, когда сперматозоиды неспособны проникнуть в матку через цервикальный барьер.
Посткоитальный тест
При планировании беременности можно сдать тест на индивидуальную совместимость супругов, чтобы вовремя выявить редко встречающийся, но очень существенный фактор бесплодия. Цервикальная слизь в шейке матки выполняет защитную функцию, обеспечивая барьер на пути микробов в верхние отделы детородных органов. 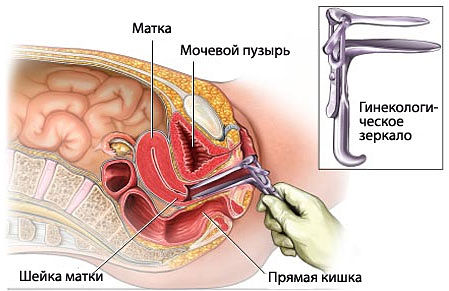 При возникновении индивидуальной реакции на сперматозоиды мужа с помощью посткоитального теста можно обнаружить шеечный фактор бесплодия: мужские половые клетки не могут преодолеть цервикальный барьер, поэтому беременности нет. Условиями для проведения теста являются:
При возникновении индивидуальной реакции на сперматозоиды мужа с помощью посткоитального теста можно обнаружить шеечный фактор бесплодия: мужские половые клетки не могут преодолеть цервикальный барьер, поэтому беременности нет. Условиями для проведения теста являются:
Анализы на совместимость супругов при планировании беременности
Приветствую вас, дорогие читательницы! Наверняка у многих из вас есть знакомая пара, которая очень хочет детишек, но женщине не удаётся забеременеть или беременность заканчивается выкидышем (а, может быть, Вы и сами столкнулись с такой проблемой).Если после всех необходимых обследований специалисты утверждают, что и женщина, и мужчина абсолютно здоровы в репродуктивном плане, то встаёт вопрос о несовместимости партнёров (что обнаруживается у каждой третьей пары с проблемой бесплодия). В таком случае необходимо сдать анализы на совместимость при планировании беременности, которые опровергнут или подтвердят печальные предположения и выявят причины несовместимости. 1. Причины несовместимости Причин может быть несколько. Рассмотрим каждую из них.
1.1. Иммунологическая несовместимость
Самой распространённой является иммунологическая несовместимость .
Бывает, что сперматозоид конкретного мужчины не может оплодотворить яйцеклетку конкретной женщины, т.к. организм этой женщины воспринимает сперматозоиды этого мужчины как угрожающие здоровью агенты и вырабатывает тела, которые подавляют способность мужских половых клеток к оплодотворению.
Если беременность всё-таки наступает, происходит выкидыш на сроке, как правило, 2-3 недели:
Для определения иммунологической несовместимости в первую очередь необходимо провести тест Шуварского-Гуннера (или посткоитальный тест). Его суть состоит в том, что через несколько часов после полового акта (но не более 12) из влагалища женщины берётся слизь и исследуется на предмет содержания и подвижности сперматозоидов. Тест необходимо проводить в период овуляции. Точный день вам поможет определить врач для наиболее высокой достоверности анализа.Если по результатам теста специалист заявляет о несовместимости, необходимо провести пробу Курцрока-Миллера , чтобы уточнить, заключается проблема в реакции женского организма или в сперматозоидах мужчины. При этом слизь женщины соединяется со сперматозоидами другого мужчины, у которого есть дети, а половые клетки тестируемого мужчины – со слизью женщины, которая уже рожала.
Признаки
Может ли быть несовместимость партнеров при зачатии мы разобрались, рассмотрим признаки, которые позволяют заподозрить такое нарушение:
- у пары не получается зачать ребенка более года, а причины по результатам обследования не были выявлены;
- у женщины постоянно происходят выкидыши, без очевидной причины.
Как правило, бесплодные пары с несовместимостью полностью здоровы, но беременность все равно не наступает.
Лечение будет зависеть от типа несовместимость партнеров, проводится оно индивидуально. Но даже генетическая несовместимость не является полным противопоказанием к зачатию малыша. Единственное но, процесс оплодотворение должен будет проводиться в искусственных условиях, при помощи ЭКО с ИКСИ.
При иммунологической несовместимости женщине назначат препараты, которые подавляют выработку иммунитета. Также помочь с решением проблемы может внутриматочная инсеминация.
Мы слишком похожи…
Что же такое генетическая несовместимость супругов, какую опасность она несет при зачатии? Для того чтобы ответить на этот вопрос, нужно знать некоторые особенности строения человеческих клеток. Каждая из них имеет на своей поверхности особый антиген – протеин, который называют HLA. Эта аббревиатура расшифровывается как человеческий лейкоцитарный антиген.
 Когда в организм человека попадают патогенные бактерии, вирусы или даже клетки рака, белки тут же подают сигнал иммунной системе. Реакция иммунитета проявляется в незамедлительной атаке «вражеских» микроорганизмов антителами, цель которых – устранить вредоносные бактерии.
Когда в организм человека попадают патогенные бактерии, вирусы или даже клетки рака, белки тут же подают сигнал иммунной системе. Реакция иммунитета проявляется в незамедлительной атаке «вражеских» микроорганизмов антителами, цель которых – устранить вредоносные бактерии.
Когда происходит зачатие, женский организм реагирует на плод как на враждебный элемент, ведь он содержит в себе и гены отца. Однако одновременно с этим процессом организм будущей матери запускает выработку антигенов, которые и служат надежной защитой плаценты и эмбриона от «армии» материнского иммунитета.
Такая схема защиты действует только в случае генетической совместимости, то есть если гены родителей имеют разное строение.
Если же у мужа лейкоцитарный антиген такой же или очень похож на клетки жены, то женский организм не вырабатывает защитные тела. Более того, наличие эмбриона воспринимается им как своя «некачественная» клетка, поэтому «армия защитников» делает все возможное, чтобы избавиться от чужеродного объекта. В этом суть генетической несовместимости.
 Возникшая беременность при генетической несовместимости очень редко заканчивается благополучно. Чаще всего она не длится более 4 дней. То есть женщина может даже не подозревать о том, что зачатие произошло, а наступившее кровотечение при выкидыше принимает за начало очередного менструального цикла.
Возникшая беременность при генетической несовместимости очень редко заканчивается благополучно. Чаще всего она не длится более 4 дней. То есть женщина может даже не подозревать о том, что зачатие произошло, а наступившее кровотечение при выкидыше принимает за начало очередного менструального цикла.
Генетическая совместимость супругов фиксируется, если хромосомы родителей отличаются друг от друга. Чем больше отличий, тем выше шансы на благополучное зачатие и вынашивание ребенка. И, наоборот, чем больше хромосомы похожи, тем серьезнее будет стоять вопрос о генетической несовместимости.
Лечится ли несовместимость?
Случаев, когда было диагностировано полное генное совпадение, очень мало. А взаимодействие частично похожих генов медики уже научились регулировать.
 Вовремя проведенное генетическое исследование при планировании беременности позволит выявить нарушения и начать их корректировку. При этом терапия проводится перед зачатием, во время него и в течение первых месяцев беременности.
Вовремя проведенное генетическое исследование при планировании беременности позволит выявить нарушения и начать их корректировку. При этом терапия проводится перед зачатием, во время него и в течение первых месяцев беременности.
После того, как будут сданы анализы на генетическую совместимость, врач проанализирует полученные результаты и назначит нужный вид терапии. Он позволит не только быстро забеременеть, но и без осложнений выносить малыша до самого его рождения.
От того, насколько похожи гены у будущих родителей, будет зависеть характер лечения. Иногда оно назначается обоим супругам, а в некоторых случаях его достаточно пройти только будущей маме. Медикаментозные препараты, которые вводят женщине внутривенно, помогают иммунной системе распознать чужеродные хромосомы и не убить их.
В качестве альтернативного лечения могут быть предложены процедуры ЭКО или ИКСИ. Однако нужно понимать, что каждый организм индивидуален, поэтому решать проблему таким способом нужно после консультации с генетиком.
Иммуноцитотерапия при генетической несовместимости
Методику иммуноцитотерапии разработали и внедрили в практику русские врачи. Уже много лет с ее помощью многие семейные пары реализовывают себя в качестве родителей. Безусловным плюсом методики является ее эффективность и отсутствие осложнений после проведения. Более того, она не приносит болезненных ощущений.
Как проходит процедура
 Для проведения процедуры понадобится венозная кровь супруга, из которой отделяют лейкоциты. Полученный материал вводят подкожно будущей маме.
Для проведения процедуры понадобится венозная кровь супруга, из которой отделяют лейкоциты. Полученный материал вводят подкожно будущей маме.
За определение группы крови и ее резус-фактор несут ответственность эритроциты, которые удаляются из крови мужа. Оставшиеся лейкоциты не несут такой информационной нагрузки, они нейтральны. Поэтому эти показатели не имеют значения для проведения процедуры.
После проведенной инъекции женщина может ощущать в месте ее введения небольшое покраснение и зуд. Через несколько дней симптомы исчезнут самостоятельно.
Как только лимфоциты супруга проникли в кровь будущей мамочки, ее иммунитет начинает интенсивно поставлять антитела. Они и станут в дальнейшем надежными защитниками плода и плаценты от гибели.
Этапы иммуноцитотерапии
Иммуноцитотерапия проводится в несколько этапов, каждый из которых необходим для эффективного результата. • Первый — введение лейкоцитов проводят согласно рекомендации врача; • Вторая инъекция проводится через 7 дней после первой. Сразу же после процедуры супругам нужно приступить к зачатию; • Третий этап введения раствора проводят только тогда, когда зачатие произошло; • Последние две инъекции гинеколог назначит индивидуально в течение первого триместра беременности.
Противопоказания
Процедура иммуноцитотерапии безопасна и подходит практически всем.
Исключением являются пары, которые перенесли болезни инфекционного характера. Например, наличие у супруга в анамнезе гепатита не позволит провести данную процедуру. Но и в этом случае не стоит отчаиваться. Опытный врач не только расскажет о возможных противопоказания к проведению иммуноцитотерапии, но и предложит другие, не менее эффективные методы устранения генетической несовместимости.
Можно смело утверждать, что генетическая несовместимость не является приговором. С помощью методов современной медицины и своевременного обследования у опытного генетика можно успешно стать счастливыми родителями.
Обследование при планировании беременности: 3 обязательных врача
Приведем список главных специалистов в правильной последовательности. Если вы состоите на учете у врачей других специализаций – их тоже нужно будет добавить в перечень. Итак, для обследования при планировании нужны:
- Терапевт. К нему нужно идти с результатами общих анализов мочи и крови (это ускорит процесс). Задача доктора – определить общее состояние здоровья, выявить возможные скрытые заболевания, начать их лечение. Могут понадобиться другие диагностические процедуры: контроль степени свертываемости крови, ее группа и резус. Кстати, аналогичную диагностику должен пройти партнер, чтобы врач мог проконтролировать совместимость.
- Гинеколог. Этот доктор тоже направит на диагностику, включающую УЗИ органов малого таза (где главную роль нужно уделить матке и придаткам). Обоим партнерам нужно принести результаты анализа на инфекции, передаваемые половым путем. У девушки врач возьмет мазок шейки матки. От мужчины требуется результат спермограммы.
- Генетик. К такому специалисту обязательно нужно обращаться, если в роду партнеров есть люди с болезнью Дауна, Альцгеймера и прочими тяжелыми наследственными заболеваниями. Также к врачу нужно идти после выкидыша или замершей беременности, если предыдущий ребенок родился с патологией, если женщине за 35 лет.
ЧИТАЙТЕ ТАКЖЕ: Зачем принимать витамины для мужчин при планировании беременности
Да, обследование с диагностикой у всех трех специалистов требует времени и, увы, больших затрат. Однако ответственное родительство всегда начинается с такой подготовки. В конечном итоге, это плата за уверенность в отсутствии рисков.
Если партнеры – близкие (кровные) или дальние родственники, им обязательно нужно обратиться к генетику. Только этот специалист способен сказать, родится ли у пары малыш без патологий.
Теперь рассмотрим, что включает в себя полное обследование при планировании беременности, и в каких ситуациях его нужно проходить.
Комплексный обход врачей
Если цель партнеров – полностью предусмотреть все риски, исключить опасные факторы, получить максимальную уверенность в успешном зачатии здорового ребенка, то им нужно пройти полное обследование. Схема следующая:
- кольпоскопия;
- терапевт, анализы по его направлению;
- прохождение диагностического TORCH-комплекса;
- гинеколог: мазок и ПЦР;
- УЗИ до критических дней и после;
- генетик, анализы по его направлению;
- стоматолог – проверка и лечение;
- отоларинголог – проверка, лечение.
Такое обследование займет несколько дней, но даст максимально возможную информацию о возможности зачать малыша, рисках для его здоровья. Обладая такими данными, пара сможет принять верное решение.
Комплексное врачебное обследование проходят минимум за 6 месяцев до планируемых попыток зачатия.
Проходя обследование при планировании беременности, вы проявляете себя ответственно и демонстрируете, что готовы принимать взвешенные решения по поводу здоровья и судьбы будущего малыша.
Планирование семьи
Планирование семьи — это комплекс мер, способствующих решению следующих задач:
- исключение появления нежелательной беременности и подбор методов контрацепции;
- регулирование интервала между беременностями;
- подбор оптимального выбора времени рождения ребенка в зависимости от возраста родителей;
- контроль за рождаемостью и численностью детей в семье.
Рождение ребенка — один из важнейших моментов в жизни женщины. Основной целью планирования семьи является рождение здорового и умственно полноценного малыша.
В задачу планирования семьи входят такие процедуры, как:
- Лечение бесплодия;
- Индивидуальный подбор контрацепции;
- Лечения невынашивания.
Лечения бесплодия;
В случаи постановки диагноза бесплодие, наши врачи готовы помочь Вам в решении этой проблемы. Врач — гинеколог проведёт все необходимые исследования и анализы, чтобы выяснить причину и назначить правильное лечение бесплодия.
Контрацепция
Если беременность не входит в ваши планы, то непременно стоит подумать о надежной контрацепции. Правильно и индивидуально подобранное гинекологом средство способно не только защитить от нежелательной беременности, но и оказывать лечебное действие.
Следует понимать, что беременность может наступить даже при единственном половом контакте, а также во время менструации или до её первого прихода.
В центре «Лакрима» Вы сможете получить всю необходимую информацию по планированию семьи и получить ответы на вопросы:
- какие необходимо сдавать анализы для планирования беременности;
- как правильно подобрать противозачаточные средства;
- как выявить и лечить заболевания до беременности;
- как записаться на медикаментозный аборт;
- как провести генетическое тестирование.
Анализы при бесплодии
При установленном диагнозе бесплодия, после сбора основных анализов врач может также назначить дополнительные исследования, например:
- Анализ проходимости маточных труб;
- Посткоитальный тест, выявляющий наличие иммунологического конфликта между мужчиной и женщиной;
Совместимость по группе крови при зачатии.
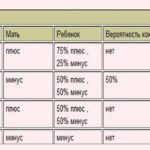
При планировании семьи наиболее важным является не группа крови, а резус-фактор. Резус-фактор – это определенный белок, который находится в эритроцитах. Где-то около 80-85% людей имеют этот белок и поэтому являются резус-положительными. Те, у кого его нет – резус-отрицательными.Наличие положительного резус-фактора у женщины и отрицательного у мужчины не должны вызывать у Вас абсолютно никакого беспокойства. Если же, у женщины кровь резус-отрицательная, а у мужчины резус-положительная, то во время беременности это может привести к развитию резус-конфликта, поэтому будущей маме рекомендуется при планировании беременности, сделать анализ крови и определить резус-фактор. Дело в том, что в том случае, если женщина до зачатия перенесла какую-либо хирургическую операцию, в том числе и аборт или переливание крови, либо же, беременность не первая, то в ее крови вероятно образование специфических антител. И у резус-отрицательной мамы с резус-положительным плодом, возможно возникновение осложнений (гемолитическая болезнь новорожденных и проч.), а в особенности – со 2-3-й беременности. Необходимо регулярно исследовать кровь на резус-антитела. Кстати, анализ крови на определение группы крови и резус-фактора обязательно нужно сделать и будущему отцу. Этот анализ поможет определить, попадаете ли Вы и Ваш малыш в группу риска из-за конфликта Ваших групп или резус-факторов.
Смотрите также:
Совместимость по дате рождения
Совместимость имен в любви
Совместимость по восточному гороскопу
Сексуальная совместимость
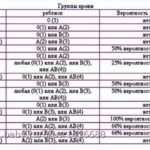
Влияет ли группа крови родителей на зачатие малыша?
В период планирования беременности, многие пары интересует вопрос какая группа крови будет у их будущего ребенка. Во время приема консультирующего врача-гинеколога, будущим отцу и матери обычно выдается специальная таблица, в которой предоставлены всевозможные комбинации группы крови у ребенка в зависимости от той, что имеется у родителей.
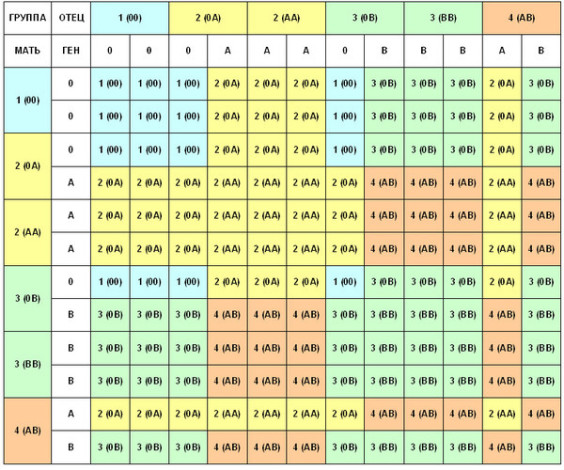
Нередко возникает вопрос – может ли группа крови препятствовать зачатию?
Данный вопрос часто возникает у родителей, у которых долгожданная беременность не наступает. Молодые люди начинают обращаться к врачам с данным вопросом. И практически всегда получают один и тот же ответ: «сама группа крови на возможное зачатие не влияет, однако, помешать этому может резус-фактор и его несовместимость у партнеров».
Давайте более детально разберемся, как резус-фактор может помешать зачатию ребенка.




































 Сексуальная совместимость мужчин и женщин
Сексуальная совместимость мужчин и женщин Совместимость в любви и браке по дате рождения
Совместимость в любви и браке по дате рождения Особенности совместимости Близнецов и Весов
Особенности совместимости Близнецов и Весов