Оглавление:
- Группа крови ребенка
- Какую группу крови наследует ребенок от родителей
- Законы наследования крови по группе и резус-фактору
- Определяем группу крови, пол и резус-фактор у ребенка от родителей
- Какая группа крови будет у ребенка в зависимости от группы крови родителей
- Какая группа крови будет у ребенка, таблицы
- О наследовании группы крови
- Законы наследования крови по группе и резус-фактору
- Группы крови: виды, совместимость, универсальная группа крови
Содержание
Законы наследования крови по группе и резус-фактору
Наследованием у человека управляет аутосомный ген, состоящий из двух аллелей, один из которых он получает от женщины, другой от мужчины. Аллели гена имеют обозначения: 0, A, B. Из них A и B в равной степени являются доминантными, а 0 по отношению к ним рецессивным. Таким образом, каждой группе соответствуют генотипы:
Можно попытаться самостоятельно вычислить, чью группу унаследуют будущие дети. Например, у матери вторая, то есть ее генотип AA или A0; у отца третья – соответственно, BB или B0; составив возможные комбинации, получаем, что в этом случае у потомства может быть любая (АВ, 00, A0, B0).
- первой – 00;
- второй – AA или A0;
- третьей – BB или B0;
- четвертой – AB.
Кровь каждого человека имеет свои особенности и характеристики. Она определяется специфическими белками – антигенами, находящимися на поверхности эритроцитов, а также естественными антителами к ним, содержащимися в плазме.
Эти правила не распространяются на очень редкую разновидность крови, которую назвали бомбейским феноменом.
Эти признаки передаются по наследству от родителей и формируются еще в материнской утробе. Антигены на поверхности красных клеток появляются к двум-трем месяцам, а в момент рождения уже точно определяются. Примерно с трех месяцев в сыворотке обнаруживаются естественные антитела к антигенам, и лишь к десяти годам они достигают максимального титра.
Еще один пример. Если у матери первая, то у нее генотип – 00, а у отца четвертая, следовательно, – AB. От матери передастся только 0, а от отца – A или B с равной степенью вероятности. Таким образом, имеют место следующие варианты – A0, B0, A0, B0, то есть дети будут иметь или вторую, или третью.
Определяем группу крови, пол и резус-фактор у ребенка от родителей
Это разделение происходит по принципу совместимости крови, поскольку человеку с определенной группой не рекомендуется переливание несоответствующей крови, которая ему не подходит. При проведении такой процедуры организму придется воевать с антигенами, отсутствующими в его крови.
Разработанная система АВ0, согласно которой на сегодняшний день происходит вычисление группы крови основывается на порядке расположения антигенов, которые условно обозначают А, В и 0. Они располагаются на наружной оболочке красных кровяных телец, чаще мы слышим название эритроциты.
- l (0) ― отсутствие А и В антигенов;
- ll (А) ― наличие только А антигена;
- lll (В) ― есть только антиген В;
- lV (АВ) ― присутствуют оба антигена.
Тест на определение группы крови человека и такого важного признака, как резус-фактор провести несложно, специалисты в обычной лаборатории просто добавляют в кровь пациента антитела и наблюдают за реакцией на них.
- первая (l) ― 00: дети унаследуют 0;
- вторая (ll) ― АА или А0;
- третья (lll) ― ВВ или В0: причем наследование может произойти в равной мере;
- четвертая (lV) ― АВ: ребенок получит А или В.
Каждый человек должен знать свою группу крови на случай, если придется совершать процедуру переливания, особенно, это актуально для малолетних детей, родители обязаны знать группу их чада. В роддоме ребенку сразу после родов делают анализ, чтобы вычислить показатель группы крови и наследования резус-фактора. А слишком любопытные родители еще до того как малыш появится на свет могут определить с большой вероятностью какая кровь достанется крохе, ведь, естественно, что группа крови родителей влияет на результат ребенка. Как? Все происходит согласно законам генетики, поскольку доминантными считаются гены А и В, рецессивным ― 0. Человек всегда получает по одному гену от каждого из родителей, поэтому в упрощенном виде генотипы представляют так:
Основываясь на том, какая группа принадлежит родителям можно вычислить варианты крови детей, причем она в основном будет совпадать, есть и исключения, когда у ребенка группа крови отличается от родительской.
Какая группа крови будет у ребенка в зависимости от группы крови родителей
С появлением системы АВО, генетики доказали, что принципы формирования группы крови у ребенка идентичны по своей природе и данная закономерность позволила сформировать некоторые законы генетики о заимствовании принадлежности крови.
Резус-фактор, как и группа крови, определяется наличием белка (антигена) на поверхности эритроцитов человека. Когда данный белок присутствует в красных кровяных тельцах, кровь человека является резус-положительной. Однако белка может и не быть, тогда кровь приобретает отрицательное значение. Соотношение резус-факторов крови населения положительной и отрицательной принадлежности – 85% на 15% соответственно.
Данные показатели находятся в прямой зависимости от свойств крови матери и отца и, ознакомившись с системой распределения крови АВО, по которой вся кровь делится на 4 группы, у мамы и папы без труда получится разобраться в процессах наследования. Рассчитать группу крови и резус-фактор будущего ребенка помогут также таблицы, составленные на основе исследования вероятностей заимствования.
- 1 (О) – кровь без антигенов А и В;
- 2 (А) – кровь с наличием антигена А;
- 3 (В) – кровь с наличием антигена В;
- 4 (АВ) – кровь с А и В антигенами.
В начале двадцатого века учеными было совершено открытие четырех групп крови, обладающих индивидуальными антигенными характеристиками эритроцитов. В двух категориях крови присутствовали антигены А и В, а в третьей их не было вовсе. Немного позднее исследования выявили еще одну группу крови с присутствием в ней антигенов А и В одновременно. Так родилась система деления крови по группам АВО, где:
Родителям в период вынашивания ребенка уже интересно узнать о будущем малыше как можно больше. Определить цвет глаз или характер еще не рожденного малыша, конечно, невозможно. Однако если обратиться к законам генетики, можно быстро просчитать некоторые характеристики — какая группа крови будет у ребенка и его будущий резус-фактор.
Наследуется резус-фактор по преобладающему доминантному признаку. Если родители не являются носителями антигена резус-фактора, то и ребенок унаследует отрицательную принадлежность крови. Если один из родителей резус-положительный, а другой нет, то малыш с 50% вероятностью может быть носителем антигена. В случае когда мать и отец резус-положительные, кровь ребенка в 75% случаев приобретет также положительное значение, однако, есть вероятность, что при этом ребенку перейдет ген ближайшего кровного родственника с отрицательной кровью. Таблица заимствования резус-фактора по группе крови родителей выглядит следующим образом:
О наследовании группы крови
Данную систему для типологии групп крови начали использовать с 1900 года, когда было открыто наличие в крови (на эритроцитах) антигенов, которые назвали агглютиногенами, а также антител к ним, которые начали называть агглютининами. Агглютиногены бывают А и В, а агглютинины обозначают, как альфа и бета. Возможные комбинации таких белков создают 4 группы:
Мендель изучал передачу генов от родителей потомству, в результате чего сделал выводы о том, как наследуются те или иные признаки. Эти выводы он оформил в виде законов.
В 1940 году был обнаружен еще один белок на поверхности эритроцитов, который назвали резусом крови. Он определяется примерно у 85% людей, отмечается как Rh+, а кровь таких людей называют резус-положительной. У оставшихся 15% людей данного антигена в крови не выявляется, их кровь резус-отрицательная и обозначается, как Rh-.
- 0 (первая) – содержит альфа агглютинин и бета агглютинин.
- А (вторая) – содержит бета агглютинин и А агглютиноген.
- В (третья) — содержит альфа агглютинин и В агглютиноген.
- АВ (четвертая) – содержит А агглютиноген и В агглютиноген.
В отношении групп крови Мендель выяснил, что доминантными выступают гены А и В (они кодируют наличие антигенов на поверхности эритроцитов), а рецессивным – ген 0. Это означает, что при соединении генов А и В оба гена будут кодировать присутствие агглютиногенов, и группа крови будет четвертой. Если же ребенку передадутся гены А и 0 или В и 0, то рецессивный ген проявляться не будет, соответственно, в первом случае будут только агглютиногены А (у ребенка будет 2 группа), а во втором – агглютиногены В (у ребенка будет третья группа).
Он узнал, что от каждого родителя ребенок получает по одному гену, поэтому у ребенка в паре генов один ген материнский, а второй — отцовский. При этом наследуемый признак может проявляться (его называют доминантным) или не проявляться (он является рецессивным).
Распространенной классификацией групп крови является система АВ0. Давайте разберемся, как наследуется группа крови у ребенка и какие бывают варианты, если у родителей одинаковые либо разные группы, а также как передается по наследству резус-фактор.
Законы наследования крови по группе и резус-фактору
Можно попытаться самостоятельно вычислить, чью группу унаследуют будущие дети. Например, у матери вторая, то есть ее генотип AA или A0; у отца третья – соответственно, BB или B0; составив возможные комбинации, получаем, что в этом случае у потомства может быть любая (АВ, 00, A0, B0).
Наследованием у человека управляет аутосомный ген, состоящий из двух аллелей, один из которых он получает от женщины, другой от мужчины. Аллели гена имеют обозначения: 0, A, B. Из них A и B в равной степени являются доминантными, а 0 по отношению к ним рецессивным. Таким образом, каждой группе соответствуют генотипы:
Еще один пример. Если у матери первая, то у нее генотип – 00, а у отца четвертая, следовательно, – AB. От матери передастся только 0, а от отца – A или B с равной степенью вероятности. Таким образом, имеют место следующие варианты – A0, B0, A0, B0, то есть дети будут иметь или вторую, или третью.
Кровь каждого человека имеет свои особенности и характеристики. Она определяется специфическими белками – антигенами, находящимися на поверхности эритроцитов, а также естественными антителами к ним, содержащимися в плазме.
- Если у одного из родителей первая, то у их малыша не может быть четвертой, независимо от того, какую имеет второй родитель.
- Если и отец, и мать – носители первой, у всего их потомства будет только первая и никакая другая.
- У пары, где один из родителей с четвертой, никогда не родится малыш с первой.
- Если у одного в паре первая, а у другого вторая, у них появится потомство только с I или II.
- Если у одного из супругов первая, а у другого третья, у их будущих детей будет или I, или III.
- Если оба в паре – носители второй или оба третьей, у них вполне может появиться ребенок с первой.
- Если один из супругов имеет вторую, а другой – третью, у их малышей может быть любая из четырех.
- Если у обоих родителей четвертая, потомство будет иметь любую, кроме первой.
Как утверждают ученые, наследование группы крови – процесс достаточно сложный. Многие люди считают, что потомству передадутся только их группы, но в действительности это не так. Генетики доказали, что наследование крови подчиняется тем же законам, что и другие признаки. Эти принципы, которые сегодня называются законами Менделя, впервые сформулировал австрийский биолог Иоганн Мендель в 19 веке. Таким образом, выделены некоторые закономерности, которые обоснованы с научной точки зрения:
Эти правила не распространяются на очень редкую разновидность крови, которую назвали бомбейским феноменом.
Группы крови: виды, совместимость, универсальная группа крови
О совместимости групп крови стали говорить в прошлом столетии. В то время применялась гамотрансфузия, позволяющая восстановить объем циркулирующей крови в организме. После ряда неудачных и удачных экспериментов ученые пришли к выводу, что переливаемая кровь может быть несовместима, а дальнейшие наблюдения показали, что кровь одной группы и одного резус-фактора может не подходить пациенту с такими же данными.
Помимо агглютининов и агглютиногенов, в крови есть специфический антиген, расположенный на поверхности эритроцитов. При его наличии говорят о положительном резус-факторе. Если же антигена нет, то у человека резус отрицательный.
Однако в ходе экспериментов удалось найти универсальную группу крови, которая идеально подходит для всех остальных видов. Такой вид можно переливать реципиентам со второй, третьей и четвертой группой. Также в ходе проведения тестирований была выявлена универсальная группа крови, в которую можно переливать любую другую, – это четвертая группа с положительным резус-фактором.
Кровь — это уникальное вещество, которое состоит из плазмы и форменных веществ. В зависимости от ее состава, различают несколько видов. Их классифицируют разными системами, среди которых чаще всего применяют систему АВ0. По ней различают первую, которую еще называют универсальной группой крови, а также вторую, третью и четвертую группы.
- Так, по системе АВ0, если есть α и β, то это первая группа, также ее обозначают цифрой «0». Именно ее называют универсальной группой крови.
- Вторая содержит белки А и β и обозначается «А».
- Третья состоит из В и α и обозначается «В».
- Четвертая включает А и В и обозначается как «АВ».
Человеческая плазма содержит два вида агглютининов и два — агглютиногенов. Они могут присутствовать в крови в разных комбинациях и этим задают группу крови:
По статистике, порядка 40% людей планеты имеют первую группу крови. Все они разделены на две группы: резус-положительные 0(I) и резус-отрицательные 0(I). Последние имеют универсальную группу крови и резус-фактор, который подходит всем. Иными словами, материалы этих людей можно переливать пациентам с любой другой группой. Наглядно это выглядит так:
Смотрите еще:
Что такое группы крови
Организм тщательно защищает кровь от попадания другой, не сходной с собственной. Он разместил на эритроцитах одни белки (антигены), а в кровяной плазме – другие (они называются антителами). Если в основной кровяной массив (в данном случае – материнской) попадают эритроциты, против которых в плазме есть антитела, то такие эритроциты разрушаются.
Так, если рассматривать группы крови по привычной для нас системе, в которой 4 группы, на эритроцитах может быть или антиген A, или антиген B, или сразу оба антигена (AB), или ни одного из них. При этом в плазме «плавают» такие антитела, которые не смогут поразить собственные антигены: анти-А (оно называется альфа) или анти-B (оно называется бета).
Например:
- Если у человека 2 группа, его эритроциты показывают антиген A, а в плазме – «плавает» антитело β.
- При 3 группе красные клетки показывают протеин B, а в плазме – антитело ɑ.
- 4 группа: на эритроцитах расположено сразу 2 антигена (A и B), а плазме нет антигенов.
- 1 группа – эритроциты не несут антигенов, зато в плазме сразу 2 антитела – и ɑ, и β. Именно I группа, когда она у матери, может стать источником повреждения плода, если у него сформировалась II или III группа крови (формирование IV группы у ребенка от матери с I группой невозможно).
Резус-фактор – это тоже своеобразная кровяная группа. Это белок, который находится на внутренней мембране эритроцитов и, в отличие от рассмотренных выше протеинов A и B, располагаются только на красных кровяных тельцах (белки A и B находятся также на всех тканях плода, оболочке плаценты, в околоплодных водах). Когда резус-фактор (Rh-фактор) есть на эритроцитарных мембранах, кровь будет Rh-положительной, если его нет – Rh-отрицательным.
Антител против резуса (как в случае группы по AB0-системе) в плазме нет. Только если человеку с отсутствием резус-фактора перелить эритроциты, содержащие такой белок, в крови против них выработаются антитела. И при следующем введении резус-положительных эритроцитов на них начинается атака этих антител. Следовательно, у резус-отрицательной женщины, когда у ее ребенка сформировался положительный резус, гемолитическая болезнь в первую беременность практически невозможна (об этом – ниже).
Есть и другие группы крови, но они обладают более слабой способностью вызывать образование антител.
Процесс разрушения эритроцитов называется гемолизом, от этого слова и происходит название рассматриваемого нарушения – гемолитическая болезнь плода и новорожденного. При деструкции эритроцитов уменьшается количество гемоглобина, переносящего кислород. Гемоглобин же, выходя в плазму, превращается в билирубин.
Как у плода формируется группа крови
Обе группы – по системе AB0 (А, Б, ноль) и по резус-фактору – формируются на 5-6 неделе жизни плода. Они кодируются в определенной паре хромосом, и такой участок есть и на одной, и на другой хромосоме. В них могут быть одинаковая форма одно и того же гена (гомозиготность), а может случиться, что в одной хромосоме этот ген доминантный (он диктует свой признак), в другой – рецессивный.
Наследование rh фактора проводится от отца и матери, и кодируется 6 антигенами. Это гены D, C и E. Главный среди них – ген D: он имеется у 85% людей (ген С – у 70%, ген E – у 30%) и «диктует», будет кровь Rh+ или Rh-. Если в обеих хромосомах DD – это резус-положительная кровь, если Dd – тоже, а вот сочетание двух рецессивных генов (dd) кодируют резус-отрицательность.
Если мать с геномом dd, а отец имеет гены DD, то вероятность, что у ребенка будет Rh- – 0% (все 100% будут носить Dd), но если отец имеет Rh+ (Dd), то шанс рождения Rh-отрицательного ребенка – 50%.
Группа крови по AB0-системе тоже имеет такую особенность, только здесь доминантными считаются гены, кодирующие белки A и B, а ген, кодирующий отсутствие белка (0, ноль) является рецессивным. Если мать – с 1 группой, то ее можно записать как 00, а если отец ребенка имеет 2 группу, то он может быть как AA, так и A0. То есть вероятность, что малыш унаследует 2 группу в первом случае (когда отец AA) 100%, а во втором – 50%. То же и с третьей группой, только вместо антигена A будет антиген B. И вот в этих случаях, если у плода сформируется кровяная группа, отличающаяся от матери, есть вероятность (но только 10%), что организм матери будет «бомбить» эритроциты и ткани плода.
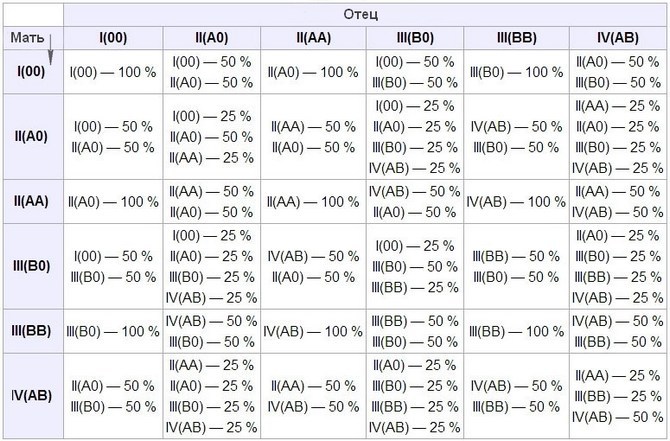
Теперь о том, почему четвертая группа крови не вызывает несовместимости у матери с 1 группой: такая группа не может сформироваться у ребенка родителей, где мама имеет набор 00. В этом случае от отца с 4 группой может появиться ребенок или со 2 (A0), или с 3 группой (B0). Если же у отца 2 группа, то ребенок будет или 1, или 2 группы. Если у отца 3 группа, то группа плода формируется как 1 или 3.
Причины заболевания
В зависимости от того, какими именно антителами были повреждены эритроциты, причинами гемолитической болезни плода являются:
- в 85-90% случаев – несовместимость по Rh-фактору;
- 10% болезней – несовпадение по «привычной» (с 1 по 4) группе крови;
- в 1% ситуаций – несовместимость по другим, редким группам крови;
- в небольшом проценте случаев – несовпадение по нескольким антигенам.
Чтобы развилась гемолитическая болезнь, в кровь матери должно попасть не менее 0,5 мл крови плода. Поскольку такое происходит, в основном, во время родов, особенно во время кесарева сечения, то вероятность развития заболевания при первой беременности мала. Даже если первая беременность протекает с поражением плаценты, из-за чего к матери кровь ее ребенка начинает попадать еще до родов, то шанс возникновения гемолитической болезни все равно мал.
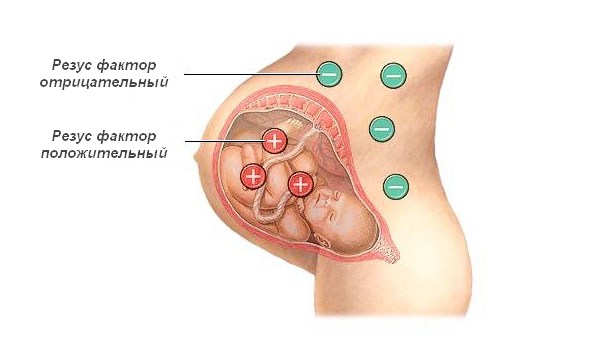
Вначале в организме матери появляются только такие антитела, которые имеют крупный размер и через плаценту не проходят. Иммуноглобулины того размера, который позволит им дойти до плода, образуются только через 3-5 месяцев.
Таким образом, риск гемолитического заболевания высок при второй и дальнейших беременностях (при первой беременности – 9-10%, при второй, если первыми были роды – 42-47%, а если первая беременность закончилась выкидышем или абортом – 96%). Наблюдается и такая зависимость: чем меньше времени прошло между беременностями, тем выше шанс развития гемолиза.
Вышесказанное особенно касается резус-конфликта: несовпадение по группе крови может возникнуть и при первой беременности, так как женщина в повседневной жизни рано сталкивается с A- и B-антигенами (например, при введении прививок).
Хоть резус-отрицательных людей всего 15%, несовместимость по Rh-фактору наблюдается чаще, чем по группе: в 13% против 10% случаев, соответственно. Это обусловлено тем, что белок-резус – водонерастворимый, и его не нейтрализуют ни системы околоплодной жидкости, ни белки плазмы крови.
Гемолитическая болезнь из-за несовпадения резус-факторов матери и плода быстрее возникнет (даже при первой беременности), если имеет место хотя бы один такой фактор:
- уже были медикаментозные аборты или самопроизвольные выкидыши;
- случайно была перелита резус-положительная или такая кровь, в которой на эритроцитах резус настолько слаб, что определяется всеми лабораториями как отрицательный;
- проводилась пересадка органов;
- была внематочная беременность;
- уже рождались дети с признаками гемолитической болезни плода;
- проводилась инвазивная диагностика во время беременности: амниоцентез, забор крови из пуповины или ворсинок хориона;
- позади плаценты образовалась гематома;
- были кровотечения из-за низкого или центрального предлежания плаценты;
- гестозы, угроза преждевременных родов.
Тем не менее, гемолитическая болезнь развивается только у 4 из 100 резус-отрицательных женщин. Причины этого: защита плаценты (если она не инфицирована, не развился гестоз, то плацента пропускает не более 0,1-0,2 мл плодовой крови), подавление иммунитета женщины, что нормально во время беременности.
Снижен риск также у женщин, которые родились от резус-положительных матерей с генотипом Dd и у тех, чья кровь – первой группы. В последнем случае эритроциты плода имеют большой шанс не дойти до крови матери, а разрушиться альфа-и бета-антителами.
У 20-35% людей иммунитет не будет реагировать на D-антиген вообще.
Формы заболевания
По основным проявлениям выделяют 4 формы гемолитической болезни плода:
- Внутриутробная смерть с изменением тканей (их расслаиванием), характерным для длительного нахождения в воде (это называется мацерацией). При этом ребенок погибает, не родившись, но ни отеков, ни желтухи у него нет.
- Анемическая форма. Основная проблема в нехватке кислорода из-за того, что распадаются эритроциты плода, атакованная материнскими антителами.
- Желтушная форма, когда основные симптомы возникают из-за массового распада гемоглобина в эритроцитах, когда в кровь и в ткани выходит большое количество билирубина. Он окрашивает ткани в желтый цвет и, кроме того, является очень токсичным для мозга плода или младенца.
- Отечная форма. В этом случае снижается уровень белка в крови. Жидкости в составе крови, которая удерживалась в сосудах только благодаря притяжению ее белками, приходится выходить из сосудов и пропитывать ткани, вызывая отеки. Последние могут иметь различную выраженность: от появления только в коже до пропотевания жидкости в полости тела: в живот, между листками плевры («пленки», которая оборачивает легкие), между сердцем и перикардом, между оболочками мозга.
Как проявляется гемолитическая болезнь

Заболевание регистрируется у 3-6% новорожденных. Оно развивается в 3,5% беременностей, наступающих после самопроизвольного выкидыша и в 5,5% после аборта.
Симптомы гемолитической болезни плода могут наблюдаться не с первой недели, а только когда у плода на эритроцитах и тканях появятся белки групп крови, то есть – с 5-6 гестационной недели. Сама беременная конфликт по группе или резус-фактору практически не ощущает. В некоторых случаях развиваются симптомы, похожие на гестоз: отеки стоп или увеличение внутритканевой жидкости также и на голенях, бедрах, животе (в тяжелых случаях отекают руки, лицо, жидкость может появляться и в полостях тела), повышение давления, снижение количества мочи.
Основные признаки заболевания помогает увидеть такое исследование, как УЗИ. При отечном варианте ультразвук показывает, что плод имеет большую массу (вплоть до ее увеличения в 2 раза), у него увеличены печень, селезенка, сердце. Врач ультразвуковой диагностики может увидеть также пропотевание жидкости в плевральную, брюшную полости, а также в перикард.
Внутриутробная гибель плода диагностируется с 20 по 30 неделю гестации, поэтому в это время беременная должна обратить особое внимание на его шевеления и собственное самочувствие. Ухудшение состояния, появление тошноты, рвоты, повышение температуры могут свидетельствовать о гибели плода и попадании частиц его распадающихся тканей в кровоток матери.
Желтушная и анемическая форма выявляются только после родов. В первом случае малютка рождается зачастую с нормальным цветом кожи, но уже через несколько часов его кожа и склеры желтеют. Если высвободившийся при распаде эритроцитов билирубин поражает ЦНС, в особенности, головной мозг, новорожденный все время спит, его конечности вяло висят, а не находятся в тонусе. Малыш вяло сосет, часто срыгивает, у него могут развиваться приступы судорог. Если уровень билирубина высокий, и ребенок часто рвет, очень вял, то он может погибнуть на 5-7 сутки жизни.
В случае анемического варианта болезни кожа новорожденного бледная, дыхание частое, он хорошо сосет, но быстро утомляется.
Проявления болезни тем тяжелее, чем больше степень недоношенности младенца. Более тяжелое течение характерно для резус-конфликта, и для реакции между материнской 1 группой и 3 группой у плода.
Последствия и профилактика
Последствия гемолитической болезни в большинстве случаев опасны для жизни и здоровья ребенка. Хоть сейчас применяются эффективные методы ранней диагностики и лечения, смертность от этого заболевания наблюдается у каждого 40 плода или родившегося ребенка. Если больной желтушной формой выживает, он может иметь значительную задержку психомоторного развития, судорожный синдром и даже более глубокие нарушения.
Благоприятен только анемический вариант заболевания: в этом случае может наблюдаться самоизлечение. При этом у ребенка могут отмечаться частые простудные заболевания, аллергии, осложнения после вакцинации.
Профилактика
Профилактика гемолитической болезни состоит в инъекциях антирезус-иммуноглобулина женщинам после абортов, родов Rh+ плодом, проведения манипуляций на матке, эктопической беременности. Переливание препаратов крови, выполнение абортов резус-отрицательным пациенткам нужно производить только по строгим показаниям.