 Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год. А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации. Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Содержание
- 1 Инкубационный период
- 2 Симптомы кори у взрослых
- 3 Атипичное течение кори
- 4 Лечение кори у взрослых
- 5 Профилактика
- 6 Корь у детей: симптомы
- 7 Корь у детей: что можно сделать дома?
- 8 Корь у детей: народные стредства против жара
- 9 Симптомы кори у детей
- 10 Лечение кори у детей
- 11 Где в Барановичах можно сделать прививку от кори?
- 12 Сыпь при кори
- 13 Симптомы кори у детей
- 14 Осложнения
- 15 Диагностика
- 16 Лечение кори
- 17 Профилактика
- 18 Формы скарлатины и их симптомы
- 19 Осложнения скарлатины
- 20 Как протекает заболевание
- 21 Как отличить скарлатину от других болезней
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
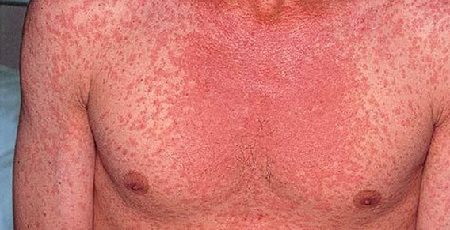 В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
Симптомы кори у взрослых
При возникновении кори у взрослых основные симптомы остаются такими же, как и у детей, но тяжесть течения болезни у взрослого человека будет выражена больше. Это особенно заметно в период высыпаний, во время бактериемии, когда вирус интенсивно размножается в крови.
Основными симптомами кори у взрослых являются:
- увеличение температуры (лихорадка) до 38 — 40 °C;
- головные боли, слабость;
- снижение аппетита;
- конъюнктивит, ринит, светобоязнь;
- сухой, надсадный кашель;
- охриплость голоса;
- коревая энантема – крупные красные пятна на мягком и твердом небе;
- сыпь на коже (на лице, туловище, руках, ногах);
- возможен бред, нарушение сознания;
- дисфункция кишечника и др.
Инкубационный период при заражении корью продолжается у взрослых 1-3 недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
- Катаральный период (начальный). Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
- Стадия формирования высыпаний. На пятый день на коже человека появляются высыпания. Они распространяются сверху внизу – сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Корь проявляется типичной для нее обильной ярко-красной сыпью в виде пятен, имеющих тенденцию к слиянию. Сыпь держится на коже на протяжении 1 – 1,5 недель и носит пятнисто-папулезный характер. Пигментация, которая появляется на месте сыпи, также имеет нисходящий характер, то есть появляется в направлении от головы к ногам.
- Стадия реконвалесценции. Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых людей заболевание корью протекает особенно тяжело. Часто к основному заболеванию присоединяется пневмония и бактериальные осложнения. Иногда последствием заболевания может стать слепота и значительное ухудшение слуха.
Одним из самых опасных осложнений кори является вирусный менингоэнцефалит (воспаление мозговых оболочек), приводящий к летальному исходу в 40% случаев. Вирус кори сильно подавляет иммунитет взрослого человека, вследствие чего обостряются хронические заболевания и приобретаются новые.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
- Стертая (митигированная) форма кори. Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
- Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
- Гипертоксическая. Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Обычно лечение кори проводят в домашних условиях. Доктор будет вас периодически посещать в этот период и следить за течением болезни. Он выпишет вам необходимые лекарства, порекомендует хорошо питаться и пить много жидкости, а также принимать витамины А и С.
Лечение в инфекционном отделении больницы требуется в таких случаях:
- когда появились серьезные осложнения;
- тяжелое течение болезни, сильное отравление организма (интоксикация);
- невозможно изолировать больного от других членов коллектива (в интернате или в армии).
В домашних условиях при наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
- парацетамол;
- ибупрофен;
- ибуклин.
Назначаются противовирусные препараты:
- циклоферон;
- кагоцел;
- ингавирин.
При насморке назначаются сосудосуживающие средства:
- ринонорм;
- вибрацил;
- тизин.
Для снятия воспаления в носоглотке применяют:
- мирамистин;
- ингалипт;
- полоскания ромашкой, шалфеем, календулой.
Антибактериальная терапия назначается только при развитии бактериальных осложнений (например, при пневмониях, отитах).
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение.
Корь у детей: симптомы
- Сухой кашель, насморк.
- Высокая температура (38−40 °C), которая может возвращаться после короткого периода улучшения.
- Воспаление слизистой оболочки глаза (конъюнктивит).
- Мелкие белые пятна на слизистой оболочке щек (пятна Коплика).
- Красная пятнистая сыпь.
Корь у детей: что можно сделать дома?
- Обеспечить постельный режим. Если у ребенка корь, его иммунная система сильно ослаблена. Поэтому необходимо соблюдать постельный режим. Если малыш не может или не хочет спать, нужно проследить хотя бы за тем, чтобы обстановка вокруг него была как можно более спокойной.
- Давать ребенку больше жидкости. Вызванная высокой температурой потеря жидкости должна компенсироваться. Это особенно важно для младенцев и детей, поскольку их водный баланс еще не так стабилен, как у взрослых. Подойдут чаи, фруктовые соки, компоты, жидкие кисели, морсы и т. д.
- Создать полумрак в комнате. Так как вирус кори часто вызывает конъюнктивит, повышается чувствительность глаз к свету. Во время болезни желательно затемнить комнату больного и не смотреть телевизор.
- Следить за влажностью. При низкой влажности происходит подсыхание слизистых оболочек верхних дыхательных путей, и ребенок становится более уязвимым для различных инфекций. Этого нельзя допустить ни в коем случае. Чтобы повысить влажность в детской, рекомендуется купить увлажнитель воздуха. В крайнем случае положите на батарею мокрое полотенце.
- Делать влажные компрессы. Чтобы облегчить зуд (такую реакцию нередко вызывает сыпь), сделайте компресс из влажного холодного полотенца.
- Проинформировать детский сад или школу о заболевании. Корь — болезнь очень заразная. Если вы оперативно предупредите о заболевании образовательное учреждение, которое посещает ваш сын или дочь, возможно, удастся предотвратить распространение опасной инфекции.
Корь у детей: народные стредства против жара
- Компресс на икры. Старинное домашнее средство снижения температуры у ребенка. Для проведения этой процедуры обе ноги малыша от лодыжек до подколенной впадины следует обмотать влажными салфетками или пеленками, смоченными в воде комнатной температуры. Исходящий от ребенка жар будет рассеиваться, а тело больного охлаждаться.
- Уксусный компресс на ноги. Перед тем, как делать уксусный компресс, постелите что-нибудь на кровати ребенка, чтобы не запачкать ее. Смешайте пять столовых ложек уксуса с литром воды. Смочите в этом растворе пару хлопчатобумажных носков, отожмите их и наденьте на ноги. Сверху наденьте еще пару сухих носочков. Действие компресса продолжается, пока носки не высохнут.
Симптомы кори у детей
До проявления первых признаков болезни может пройти 1-2 недели. Лишь затем проявляются первые признаки болезни:
- Повышенная температура тела;
- Заложенность носа и насморк;
- Непродуктивный сухой кашель. На этот период приходится пик заразности болезни;
- Конъюнктивит, воспаление слизистой оболочки глаза, — распространенный симптом;
- Боль в животе, расстройство стула, понос — вероятные, но не обязательные признаки болезни;
- Характерная сыпь проявляется через несколько дней. Сначала появляются высыпания на слизистой щек, за ушами и на лице, а затем она молниеносно распространяется вниз по всему телу.
После 5-7 дней заболевания высыпания становятся более бледными, на их месте остаются светлые пигментные пятна небольшого размера.
Ребенок, который переболел корью, перестает быть заразным через 5 дней после появления первых высыпаний, а иммунитет против этого заболевания сохранится на всю жизнь.
Лечение кори у детей
Больному ребенку необходимо соблюдать постельный режим, побольше пить и хорошенько высыпаться. Остальное лечение симптоматическое:
- При температуре выше 38,5° дают жаропонижающее;
- При выраженном конъюнктивите необходимо промывать глаза 3-4 раза в сутки;
- При сильном кашле врач может назначить противокашлевые препараты или муколитики — препараты, разжижающие мокроту и помогающие ее отхождению;
- При обильном насморке можно промыть нос и закапать капли;
- Сыпь смазывать нет необходимости.
Корь — опасное своими осложнениями заболевание. Наиболее опасно оно для маленьких детей в возрасте до 5 лет и взрослых старше 20 лет. Именно эти категории пациентов чаще всего страдают от последствий перенесенного заболевания.
Где в Барановичах можно сделать прививку от кори?
Для вакцинации против кори в Барановичах используют вакцину «Приорикс» производства Бельгии. Вакцинация проводится бесплатно по эпидемическим показаниям: лицам, имевшим контакт с больным (при подозрении на заболевание), не болевшим корью ранее, непривитым, не имеющим сведений о прививках против кори, а также лицам, привитым против кори однократно в возрасте до 45 лет, в медучреждении по месту жительства либо в Барановичской центральной поликлинике. Для этого необходимо обратиться к участковому терапевту.
Противопоказания для вакцинации против кори:
- острые заболевания и обострения хронических заболеваний;
- беременность (вакцинация проводится не позднее 3 месяцев до зачатия);
- аллергические реакции на предшествующее введение препарата;
- повышенная чувствительность к антибиотику неомицину, любому другому ингредиенту вакцины и куриным яйцам.
Выезжающим за границу следует знать:
– людям, у которых отсутствуют сведения о прививках против кори или имеются сведения только об одной прививке, а также тем, кто не болел корью и не делал ранее прививки, необходимо привиться против кори не позднее чем за месяц до выезда в неблагополучные по кори страны;
– после возвращения из поездки при появлении симптомов инфекционного заболевания (повышение температуры тела, сыпь, боли в горле, кашель, конъюнктивит (воспаление слизистой оболочки глаз), следует немедленно обращаться к врачу и акцентировать его внимание на недавнее возвращение из зарубежных стран.
Сыпь при кори
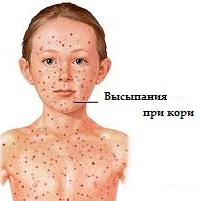 Корь – это очень распространённое заболевание в детстве. Возбудителем кори является парамиксовирус. Несмотря на то, что от кори сегодня прививаются все дети, вспышки заболевания кое-где встречаются. Это происходит из-за того, что некоторые родители не считают нужным прививать своих детей или из-за некачественной вакцины.
Корь – это очень распространённое заболевание в детстве. Возбудителем кори является парамиксовирус. Несмотря на то, что от кори сегодня прививаются все дети, вспышки заболевания кое-где встречаются. Это происходит из-за того, что некоторые родители не считают нужным прививать своих детей или из-за некачественной вакцины.
Симптомы кори у детей
Как ни странно, но как начинается корь, не увидит даже самый проницательный родитель. Эта коварная болезнь развивается по этапам, причём начальный период может длиться недели и совершенно не проявлять себя. Ребёнок будет продолжать веселиться и играть, а зловредный вирус тем самым временем будет подтачивать его организм изнутри.
Первые признаки кори очень схожи с симптомами ОРВИ. У ребенка появляется:
- кашель,
- насморк,
- повышается температура.
Этот период считается первым и называется инкубационным.
Наиболее характерным признаком заболевания корью являются пятна у основания коренных зубов. Они возникают из-за того, что вирус разрушает слизистую оболочку. Она становится тоньше. Белые пятна окружены красной припухшей каймой. По этому признаку корь можно отличить от других заболеваний, имеющих схожие проявления.
Протекание кори у ребенка – это последовательная смена 3-х стадий:
- катаральный период;
- стадия высыпаний;
- период реконвалесценции.
Для каждой из них характерен свой временной диапазон и соответствующие симптомы.
В таблице рассмотрим, как проявляется корь на разных стадиях
| Описание симптомов | |
| Катаральный период | Длится у детей от 3 до 5 дней. В это время появляется ряд симптомов, похожих на обычную простуду, которые обусловлены циркуляцией вируса в крови (вирусемией):
В этот период активность у детей снижается. Они становятся вялыми, капризными и малоподвижными из-за слабости. Нарушается сон и ухудшается аппетит. |
| Высыпания | Сыпь при кори появляется на 3-4 день после начала болезни. Период высыпаний продолжается 4-5 дней.
|
| Пигментация | Приблизительно с четвертого дня периода высыпаний состояние крохи начинает улучшаться. Малыш уже перестает быть заразным. Стадия пигментации может длиться 7-10 дней. Пятна постепенно светлеют, исчезают:
После сыпи не остаются следы и шрамы на коже. |
Любой из этих симптомов должен стать поводом для обращения к доктору. В случае необходимости детский терапевт направит маленького пациента к узкопрофильным специалистам для дополнительного обследования.
Осложнения
Различные последствия возникают вследствие ослабления иммунитета, из-за чего вирусная инфекция осложняется присоединившейся бактериальной. В больных корью часто диагностируется вторичная бактериальная пневмония. Редки, но возможны стоматиты.
Чаще всего это:
- отиты;
- ларингит;
- бронхопневмония;
- стоматит;
- глоссит;
- слепота;
- энцефалит;
- воспаление лимфоузлов шеи;
- трахеобронхит;
- полиневрит;
- поражение ЦНС.
Осложнения, возникающие у маленьких детей, сложно назвать редким явлением. Именно поэтому лечить малыша нужно под чутким контролем участкового педиатра. Идеально, если доктор будет посещать вашего ребенка не реже, чем раз в три дня.
Диагностика
Для постановки достоверного диагноза вашего ребенка обязательно должны отправить на следующие виды лабораторных исследований:
- общие анализы крови и мочи;
- серологическое исследование (выявление к вирусу кори антител в сыворотке крови ребёнка);
- выделение из крови вируса;
- рентгенография грудной клетки (делается лишь в исключительных случаях);
- электроэнцефалография (проводится только при наличии осложнений на нервную систему).
Несмотря на тяжесть заболевания, прогноз при детской кори благоприятный.
Если у ребенка корь, участковый педиатр должен осматривать пациента как можно чаще, хотя бы раз в два дня. Это поможет предупредить опасные последствия. Большинство осложнений требуют немедленной госпитализации ребенка.
Лечение кори
Заболевание протекает достаточно тяжело в любом возрасте, поэтому у родителей возникает вполне логичный вопрос, как лечить корь у ребенка, какие методы на сегодняшний день считаются самыми эффективными.
Корь в большинстве случаев лечится амбулаторно. Госпитализация в инфекционное отделение требуется при тяжелом течении болезни с осложнениями. Соблюдение постельного режима необходимо на протяжении всего периода лихорадки и в следующие двое суток после нормализации температуры.
К симптоматическому лечению можно отнести назначение таких групп препаратов:
- жаропонижающие;
- противокашлевые;
- капли для глаз при конъюнктивите (например, Альбуцид или Ретинол);
- сосудосуживающие капли для носа от насморка;
- отхаркивающие;
- противовирусные (Арбидол, Интерферон, Грипферон);
- противовоспалительные средства при боли в горле;
- антигистаминные препараты (Лоратадин, Цетиризин, Левоцетиризин)
- иммуномодуляторы;
- антисептики для полоскания горла.
Антибактериальная терапия при кори у детей не назначается, потому что болезнь имеет вирусную, а не бактериальную природу.
Интересно, что тяжелее всего болеют дети, которые испытывают недостаток витамина А. Поэтому ВОЗ рекомендует принимать его 2 дня во время лечения, чтобы ускорить выздоровление.
Большую пользу будут иметь также следующие процедуры, которые, впрочем, не отменяют медикаментозного лечения:
- полоскание слизистой рта слабым раствором соды (1 ч. л. на стакан воды);
- промывание глаз кипяченой водой;
- прочистка носа ватными жгутиками, смоченными в теплом вазелиновом масле;
- использование увлажняющих средств для обработки сухой кожи губ.
Соблюдение режима
Качественный уход за детьми, заболевшими корью, со стороны родителей и других домашних поможет в значительной мере повысить эффективность терапии, назначенной врачом, а следовательно, позволит ускорить выздоровление ребенка, позволит не допустить развития осложнений, порой опасных для жизни.
- Больному корью ребёнку
необходим постельный режим
пока держится температура. По возможности, выделите ему отдельную комнату. Влажная уборка должна проводиться не реже 2-х раз в день. Очень важно, чтобы воздух постоянно оставался свежим, поэтому чаще проветривайте помещение.
- Если яркий свет вызывает неприятные ощущения, то задерните шторы, а вечером вместо люстры включайте настольную лампу.
- Слизистую оболочку губ предохранять от растрескивания регулярными смазываниями вазелином или детским кремом; можно также использовать для смазываний животные жиры;
- В домашних условиях проводится
полоскание горла
раствором соды или отварами ромашки, календулы. Их же можно применять также для промывания глаз.
- При кори показано обильное теплое витаминизированное питье: свежеотжатые овощные и фруктовые соки, компоты, морсы, щелочные минеральные воды, чай, настои и отвары лекарственных растений.
- Пища должна быть тёплой, но не горячей. Лучше всего готовить ребёнку протёртые и полужидкие блюда. Такая еда меньше всего раздражает воспалённое горло.
- Очень важная профилактическая мера – ежедневная смена нательного и постельного белья. Это необходимо для того, чтобы сыпь у ребёнка не возникала повторно. Также следует регулярно проветривать помещение, в котором проводит время больной малыш, и каждый день проводить влажную уборку.
- Соблюдайте режим дня. Хотя сон нарушен и появилась бессонница, старайтесь ложиться вовремя. Особенно это касается детей.
Профилактика
Основная роль в профилактике кори у детей принадлежит активной иммунизации. В основе вакцинации лежит процесс искусственного создания иммунного ответа к инфекциям, посредством введения в организм белковых компонентов бактерий и вирусов, вызывающих развитие инфекционных процессов.
При появлении первых признаков заболевания родители обязаны изолировать ребенка от других детей, вызвать на дом участкового педиатра; если ребенок посещал детское учреждение (детский сад, школа), мама должна сообщить в это учреждение о заболевании ребенка.
Общие рекомендации по профилактике кори:
- изоляция заболевших корью детей от коллектива;
- соблюдение мер карантина в группах в течение 21 дня;
- регулярные проветривания и влажная уборка помещений, особенно если там находился больной ребенок;
- своевременное введение иммуноглобулина контактным детям не позднее 3-5 суток с момента контакта;
- плановая вакцинация и ревакцинация детей согласно календарю прививок.
Повторное заболевание корью встречается в крайне редких случаях. После перенесенного заболевания иммунитет пожизненный. После прививки сохраняется стойкий иммунитет на протяжении 15 лет. Заметив появление сыпи у ребенка, следует обратиться к врачу, он поможет вам своими пояснениями. Важно помнить, что опасен не сам вирус, а те негативные последствия в виде осложнений, которые он нередко имеет.
 Краснуха — симптомы у детей, как выглядит на фото, первые признаки, инкубационный период и лечение
Краснуха — симптомы у детей, как выглядит на фото, первые признаки, инкубационный период и лечение
Предыдущая запись
 Цетиризин — инструкция по применению таблеток, капель и сиропа, от чего применять, аналоги
Цетиризин — инструкция по применению таблеток, капель и сиропа, от чего применять, аналоги
Следующая запись
Формы скарлатины и их симптомы
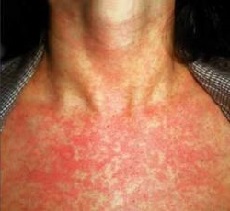
Характерными симптомами скарлатины являются высокая температура тела, боль в горле (ангина), сыпь на коже и последующее сильное шелушение пораженных участков. Возможно типичное и атипичное протекание этого заболевания.
Типичная скарлатина
В зависимости от тяжести проявления симптомов типичной скарлатины различают несколько форм заболевания.
Легкая. Температура у ребенка не поднимается выше 38°С. Отсутствуют тошнота, рвота и головная боль. Ангина в гнойную форму не переходит. Язык краснеет, на нем появляются сосочки. Но пятен сыпи на коже немного, они бледные. В некоторых случаях сыпь вообще не появляется, кожа почти не шелушится. Температура и ангина существуют в первые 5 дней. Покраснение языка заметно около 10 дней. Такая форма болезни встречается чаще всего, так как лечение обычно начинается сразу при появлении первых симптомов. Способствует легкому протеканию скарлатины укрепление иммунитета, здоровое питание и хорошее физическое развитие детей.
Средней тяжести. Температура повышается до 39-40°С, возможно возникновение галлюцинаций и бреда. Появляется головная боль, тошнота, рвота. Учащается сердцебиение, возникает состояние так называемого «скарлатинового сердца»: появляется одышка и боль за грудиной. На коже образуется ярко-красная сыпь, сливающаяся в пятна.
Особенно обширные пятна образуются в области подмышек, паховых складок, на сгибах локтя. Краснота покрывает шею и лицо, причем область вокруг рта и носа (носогубный треугольник) остается белой. Миндалины покрываются гноем. После выздоровления наблюдается сильное шелушение кожи на месте побледневших пятен.
Тяжелая форма встречается редко, сопровождается температурой до 41°С с бредом и галлюцинациями. Высыпание очень сильное. По тому, какие симптомы преобладают, выделяют 3 типа тяжелой скарлатины:
- Токсическая скарлатина. Возникают проявления сильной интоксикации. Возможно наступление летального исхода.
- Септическая скарлатина. Гнойное воспаление распространяется на всю ротовую полость, среднее ухо, лимфоузлы.
- Токсико-септическая скарлатина, при которой сочетаются все симптомы. Такой тип заболевания является наиболее опасным.
Атипичная скарлатина
Она может также протекать в нескольких формах.
Стертая. Сыпь отсутствует, другие проявления выражены слабо. При этом осложнения возможны, больной является заразным.
Гипертоксическая. Встречается крайне редко. В основном наблюдаются признаки сильнейшего отравления, от которого ребенок может впасть в кому.
Геморрагическая. На коже и во внутренних органах появляются участки кровоизлияния.
Экстрафарингеальная. При этой форме скарлатины инфекция попадает в организм не через горло, а через порезы на коже.
Осложнения скарлатины
Появление осложнений связано с быстрым распространением инфекции, воспалением различных органов. Кроме того, последствия болезни могут появиться из-за воздействия эритротоксина, поражающего почки, нервную систему, разрушающего эритроциты крови.
Ранние осложнения возникают уже в острой стадии заболевания. К ним относятся:
- гнойное воспаление среднего уха (отит);
- воспаление околоносовых пазух (синусит);
- увеличение и воспаление лимфатических узлов (лимфаденит);
- пневмония;
- воспаление почек (нефрит);
- воспалительное поражение миокарда – сердечной мышцы (миокардит);
- флегмонозная ангина – гнойное воспаление тканей, расположенных вокруг миндалин.
Поздние осложнения появляются не сразу, а приблизительно через 3-5 недель. Причина этого – поражение токсинами иммунной системы, появление аллергической реакции на белки, содержащиеся в стрептококковых бактериях. Эти вещества по составу аналогичны белкам тканей человеческого сердца и суставов. Вследствие накопления подобных веществ в организме возникает, например, ревматизм (воспаление соединительной ткани различных органов). В первую очередь поражаются сердце, сосуды и суставы. Осложнение возникает как при длительном протекании скарлатины, так и при повторном попадании стрептококков в организм недавно переболевших детей.
Примечание: Именно поэтому рекомендуется подержать малыша дома еще хотя бы 2 недели после выздоровления, чтобы не произошел случайный контакт с бактерионосителями.
Видео: Осложнения скарлатины. Заболевание у детей, профилактика
include(‘files/ad2.php’);?>
Как протекает заболевание
Наблюдается несколько периодов развития скарлатины:
- инкубационный (накопление инфекции в организме);
- начальный (появление первых признаков болезни);
- острая стадия (разгар болезни с наиболее тяжелыми проявлениями и значительным ухудшением самочувствия больного);
- заключительный (выздоровление).
Инкубационный период (с момента заражения и до появления первых симптомов) длится от 3 до 7 дней, а иногда продолжается даже 12 дней. В течение всего этого времени ребенок является распространителем инфекции. Заразиться от него можно примерно за день до того, как появляются первые признаки заражения.
Начальная стадия заболевания продолжается 1 сутки. При этом начинает сильно болеть горло. Малыш не может нормально есть и разговаривать, симптомы ухудшения самочувствия нарастают. Высыпания на коже вызывают зуд. В наиболее тяжелых случаях из-за сильного жара больной начинает бредить.
Если наблюдается легкая форма скарлатины, то сыпь может отсутствовать, а температура не поднимается выше 38°С.
Острая стадия болезни продолжается до 5 дней. При этом держится высокая температура, сильно болит голова, ребенка тошнит и рвет. Проявляются яркие симптомы отравления эритротоксином.
Точечки сыпи сливаются, темнеют. Резко выделяется своей белизной носогубный треугольник. Горло красное, болит. Язык малиновый, отекший. Нередко появляются отит, пневмония и другие ранние осложнения.
Выздоровление. Через несколько дней проявления начинают ослабевать. Стадия выздоровления может продолжаться от 1 до 3 недель, пока полностью не исчезнет сыпь и не перестанет шелушиться кожа. Она отслаивается на руках, ногах и даже на ушах и в области подмышек. Постепенно бледнеет язык, перестает болеть горло.
Если курс лечения не был доведен до конца и с первыми признаками выздоровления его прекратили, то воспаление может вспыхнуть в области внутренних органов, головного мозга (возникает хорея – непроизвольные телодвижения, вызванные необычным сокращением мышц).
Следует подчеркнуть: Заболевший скарлатиной остается заразным, начиная с последних суток инкубационного периода (за 24 часа до появления сыпи и лихорадки) и до истечения 3 недели со времени начала болезни. В это время его нельзя водить в детский сад или школу. Желательно соблюдение постельного режима и ограничение контакта с окружающими.
Как отличить скарлатину от других болезней
Красная сыпь на коже может появляться и при некоторых других болезнях: кори, краснухе, атопическом дерматите. Гнойное воспаление миндалин также необязательно является проявлением скарлатины, так как поражение миндалин и ближайшей к ним области возможно, например, и при дифтерии.
Скарлатину можно отличить по следующим признакам:
- «Пылающий зев». Рот и горло красные, отечные. Область покраснения отделяется от неба резкой границей.
- «Малиновый язык» — отечный язык малинового цвета, на котором выделяются увеличенные сосочки.
- Точечная сыпь на красной отекшей коже. Особенно густо сыпь расположена в складках кожи и на сгибах конечностей.
- Белый носогубный треугольник.
- Шелушение кожи после начала выздоровления. На ладонях и ступнях она сходит полосами, а в остальных местах – мелкими чешуйками.
При осмотре больного врач надавливает пальцем на сыпь. Она при этом исчезает, а потом появляется снова. Для скарлатины характерно наличие высокой (от 38.5 до 41°С) температуры.