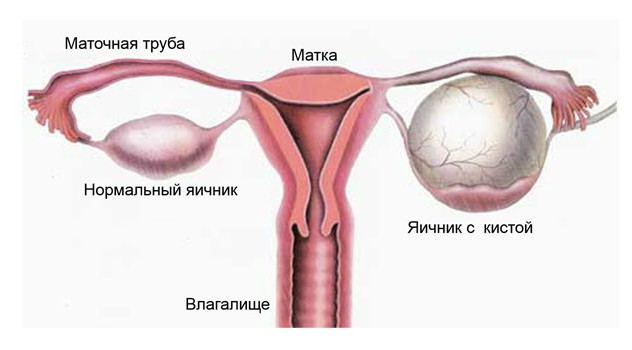
Способность маточных труб пропускать созревшую для оплодотворения яйцеклетку очень важна для репродуктивной функции организма. Ширины их внутреннего канала достаточно для свободного передвижения яйцеклеток и сперматозоидов, но в современной медицине все чаще встречаются случаи непроходимости труб. Вовремя не обнаруженные бактериальные половые инфекции приводят к повреждению яйцеводов. Непроходимость труб не угрожает жизни женщины, но является причиной бесплодия, поэтому важно знать, как проводят это обследование.
Существуют следующие методы проверки маточных труб:
- гистеросальпингография;
- УЗИ;
- диагностическая лапароскопия;
- трансвагинальная гидролапароскопия;
- фертилоскопия.
Содержание
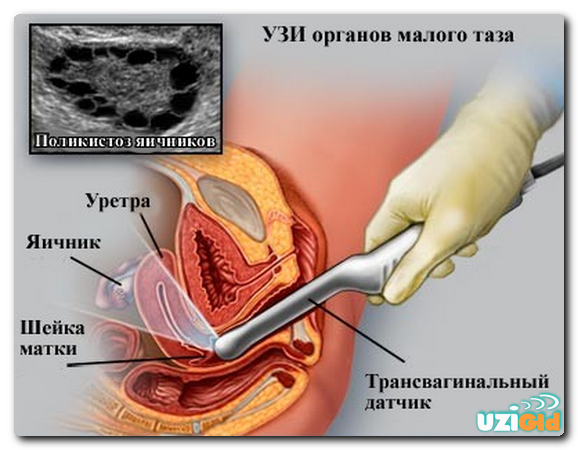
Проверка проходимости маточных труб с помощью УЗИ
 Главная » УЗИ мочеполовой системы »
Главная » УЗИ мочеполовой системы »
УЗИ проходимости маточных труб признано процедурой, которая благодаря диагностике позволяет оценить проходимость данных отделов. Оценка осуществляется с помощью контрастного вещества, которое вводится в трубы. Такой вид обследования необходимо проводить в медицинском учреждении.
Показания к проведению УЗИ маточных труб
При первых тревожных признаках, болевых ощущениях внизу живота, отклонений в цикле и иных симптомах необходимо пойти к гинекологу. Перед тем как назначить данное обследование, женщина проходит гинекологическое обследование и должна получить направление от специалиста. ЭХО ГСС рекомендуется пациентам с такими патологиями, как:
- Бесплодие.
- Менструальный цикл имеет непостоянный характер.
- Отсутствие менструального цикла.
- Воспаленные придатки матки.
- Постоянная боль внизу живота.
- Перенесенные ИППП.
Если после лечения были замечены повторно эти же признаки, через некоторое время пациентке опять назначать УЗИ труб. Это обследование можно проходить неоднократно, так как оно не вредит здоровью и считается абсолютно безболезненным. Проверка должна быть регулярной, потому что от состояния здоровья зависит, сможет ли забеременеть и выносить ребенка женщина.
Когда проводить УЗИ?
Проверка проходимости труб должна осуществляться с 6 по 21 день цикла. Большая часть врачей-гинекологов придерживаются мнения, что необходимо проводить данное обследование перед овуляцией, приблизительно с 7-12 день цикла. При этом обязательно учитываются особенности организма каждой пациентки в отдельности. Почему делают УЗИ в это период?
- Шейка матки в этот период максимально расширяется.
- После менсячных эндометрий обладает маленькой толщиной, что не мешает полному обследованию
Подготовка к процедуре
С помощью такого обследования можно без проблем обнаружить патологические развития на ранних стадиях, назначить правильное лечение и предотвратить запущенность ситуации. Перед обследованием рекомендуется предварительно подготовиться.
Подготовка:
- Сдача мазка на флору.
- Сдача мочи.
- Клинический анализ крови.
- Сдача анализа на цитологию и на наличие инфекций методом полимеразной цепной реакции.
Также перед процедурой необходимо провести гигиенические процедуры. Перед УЗИ можно принимать обезболивающие или спазмолитические средства. Если исследование делают с помощью не вагинального датчика, то мочевой пузырь должен быть полным. Проверка ведется в течение 15 минут.
Как проходит УЗИ проходимости маточных труб?
УЗИ проходит по следующей схеме:
- Женщине нужно удобно расположиться на кресле для гинекологического осмотра.
- Гинеколог во влагалище вводит зеркала.
- Врач проводит обработку шейки и влагалища.
- Через канал шейки вводят катетер, на конце которого расположен баллон для фиксации. При помощи датчика для вагинальный обследований выполняется УЗИ, для того чтобы убедиться в правильном расположении катетера.
- Через катетер вводится физраствор, который проходит по трубам и помогает увидеть спайки и структуру.
Сама процедура заканчивается через 15-25 минут.
Как оценивают результат?
Как можно оценить результат исследования? Если нет никаких спаек, то жидкость скапливается в маточно-кишечном углублении. Если жидкость стала заполнять матку и трубы, то можно предположить, что присутствует спайка.
Недостатки УЗИ труб:
- спазмы
- введение немалого количества физраствора или геля
Противопоказания к прохождению исследования
К противопоказаниям для проведения такой процедуры можно отнести:
- Если у женщины наблюдаются кровотечения в матке.
- Обострения заболеваний и воспалений в органах малого таза.
- Беременность.
- Патологический процесс шейки матки.
- Предраковое состояние шейки матки.
Преимущества ультразвукового исследования
Такое ультразвуковое исследование непроходимости имеет ряд положительных моментов среди других методов обследования:
- Разрешается беременеть после такого обследования, потому что не произошло никакого облучения организма.
- Жидкость, которая вводится, смывает дериват, рассоединяет места, где получилось сращения.
- Осуществляется продвижение яйцеклетки.
- Не требует госпитализации.
- Попутно можно выявить нарушения в матке.
- Быстрое проведение.
- Не требует проколов брюшной стенки.
- Не требуется наркоз.
Если вы заметили первые настораживающие признаки, боли внизу живота, то необходимо срочно обратиться за консультацией к врачу, который при необходимости назначит УЗИ.
Источник:
Ультразвуковое исследование проходимости маточных труб
Краткое содержание
Для этого используются такие методы, как УЗ-ГСГ – ультразвуковая гистеросонография, или проверка проходимости маточных труб с помощью УЗИ, и ГСГ (гистеросальпингография) – рентгеновская диагностика. УЗИ проходимости маточных труб считается более безопасным методом, чем гистеросальпингография, так как не связано с облучением.
Показания к проведению
Ультразвуковое исследование маточных труб – это альтернатива гистеросальпингографии, которая проводится с помощью рентгена.
Показания к проверке включают:
- первичное или вторичное бесплодие;
- нарушенный менструальный цикл;
- исчезновение менструаций без беременности;
- частые воспаления придатков;
- заболевания, передающиеся половым путем, в анамнезе;
- боли в нижней части живота.
Противопоказано данное обследование при обострении гинекологических заболеваний, маточных кровотечениях. Проверка маточных труб с помощью УЗИ поможет выявить сактосальпинкс – непроходимость фаллопиевой трубы и ее виды:
• гидросальпинкс – расширенные маточные трубы, заполненных серозной жидкостью (транссудатом);
• пиосальпинкс – наличие в яйцеводах гнойной жидкости.
Оба эти заболевания могут поражать как одну, так и обе трубы, они являются серьезным препятствием к зачатию ребенка, так как при нарушении проходимости невозможно перемещение яйцеклетки в матку. Также с помощью УЗИ можно диагностировать спаечную болезнь органов малого таза и заболевания матки, такие как эндометриоз, эндометрит, миому.
Преимущества перед ГСГ
УЗИ не приводит к накоплению дозы облучения, в отличие от рентгеновского исследования, поэтому нет ограничений по частоте и длительности процедуры. Рентген может плохо влиять на фолликулярный запас яичников.
Также для ультразвукового исследования в качестве контраста применяется жидкий раствор, а не густой, как для рентгена, поэтому болевые ощущения незначительны. Благодаря безопасности исследование проводится в реальном времени. УЗ-ГСГ точнее позволяет найти сактосальпинксы, то есть участки непроходимости.
Подготовка к сканированию
Специальная подготовка к исследованию не требуется, но за несколько дней до него необходимо сдать мазок из влагалища на флору. Не следует приходить на обследование голодной, нужно позавтракать за несколько часов до процедуры. За два часа до УЗИ желательно поставить в прямую кишку свечу Диклофенак, если этот препарат хорошо переносится.
Как проходит процедура
Лучшие дни цикла для выполнения УЗИ маточных труб на проходимость – с 5 по 9. В это время менструального кровотечения уже нет, а эндометрий достаточно тонкий, чтобы не мешать хорошей визуализации. УЗИ выполняется амбулаторно, пациентка в это время лежит в гинекологическом кресле. Сначала делается трансвагинальное УЗИ для определения:
- положения матки;
- наличия или отсутствия ее заболеваний;
- состояния яичников и маточных труб.
Далее проводится гинекологический осмотр, влагалище обрабатывают антисептиком и вводят в полость матки тонкий катетер, который фиксируют специальным баллончиком. Затем по катетеру подают в матку и фаллопиевы трубы стерильный физраствор. Он проходит через трубы и выходит в брюшную полость. Объем раствора – около 50-100 мл.
Во время введения раствора несколько раз делают снимок УЗИ, чтобы видеть, как движется жидкость. При этом можно выявить спайки и скопления жидкости, мешающие нормальной проходимости. Гидро УЗИ на проходимость маточных труб занимает 10-15 минут.
Процедура доставляет некоторый дискомфорт, сравнимый с болями во время менструаций, но не более, поэтому обезболивание не применяется. После ультразвукового исследования возможны небольшие кровянистые выделения, поэтому на процедуру нужно будет взять с собой прокладку. Обследование не влияет на возможность зачатия, беременеть можно в том же цикле.
Источник:
Проходимость маточных труб: как походит проверка с помощью гидросонографии, исследование на узи, причины и лечение патологии
Такое патологическое состояние, как плохая проходимость маточных труб, развивается вследствие заболеваний, проведения медицинских манипуляций или врожденных особенностей строения организма. При невозможности забеременеть в течение длительного времени необходимо обратиться к гинекологу и пройти диагностику.
Непроходимость маточных труб
Из-за чего бывает непроходимость маточных труб
Проверка проходимости маточных труб обязательна при воспалениях хронического характера в мочеполовой системе либо близлежащих органах. В результате структурных изменений проявляется частичная или полная закупорка прохода в матку. Основные причины патологии:
Заболевания, передающие половым путем
- генитальный герпес;
- папилломавирус;
- уреаплазмоз;
- гонорея;
- сифилис;
- токсоплазмоз;
- микоплазмоз.
Заболевания и состояния, приводящие к трубной непроходимости:
- воспаления органов малого таза и брюшной полости;
- врожденные нарушения развития репродуктивных органов;
- прошлые внематочные беременности;
- нарушение функций микроворсинок эпителиального покрова матки с недержанием эмбриона;
- миома;
- полипы;
- эндометриоз;
- злокачественные опухоли;
- образование спаек после перенесенных воспалений.
Повреждения
- хирургия органов малого таза;
- контрацепция (установка спирали);
- проведение абортов;
- неправильное проведение диагностики с введением в полость матки приборов (биопсия, гидросонография);
- сдавливание внутренними органами при аномалиях строения, операциях либо болезнях.
Негативные факторы, влияющие на эмбриональные нарушения формирования репродуктивной системы
- облучение радиацией;
- недоразвитие органов вследствие приема препаратов во время беременности;
- воздействие химикатов и вредных веществ;
- неблагоприятная экологическая обстановка;
- нехватка витаминов;
- стресс и депрессивные состояния.
Обследование маточных труб и проверка их на проходимость осуществляется только по показаниям и под контролем гинеколога или хирурга.
Причины непроходимости маточных труб
В каких случаях требуется проверка
Исследование проходимости маточных труб применяется в случаях невозможности забеременеть в течение полугода с отсутствием нарушений по результатам основных гинекологических обследований и анализов. Обязательно обследование осуществляется при таких состояниях:
- воспалительные хронические болезни органов малого таза;
- нарушения анатомического строения структуры матки;
- опухоли в области матки;
- внематочная беременность в прошлых случаях;
- после операции на брюшной полости.
Читайте также: Узи вилочковой железы у детей, возможные отклонения в развитии тимуса
Проходимость труб при отсутствии беременности желательно проверить в следующих случаях:
- нарушения менструального цикла;
- нетипичные выделения зеленого либо желтого оттенка;
- обильные менструации затяжного течения;
- болевые ощущения внизу живота различной интенсивности.
Как проверяется проходимость маточных труб
Метод проверки маточной проходимости выбирается лечащим врачом в зависимости от возраста пациентки, общего состояния здоровья и сопутствующих заболеваний, результатов обследований.
Противопоказания к проведению процедур:
- беременность;
- аллергия на йод;
- острое воспаление половых органов;
- опухоли придатков;
- инфекционные заболевания;
- гипертиреоз;
- нарушения кроветворной системы;
- цистит;
- новообразования;
- маточные кровотечения.
Подготовка к манипуляциям:
- мазок из влагалища;
- инфекционная панель;
- общие анализы крови и мочи;
- УЗИ органов малого таза;
- флюорография;
- электрокардиограмма.
Способы диагностики:
Гистеросальпингография
Процедура проводится путем введения небольшим катетером в полость матки контрастного вещества. После заполнения раствор перемещается в брюшную полость при хорошей проходимости, что фиксируется на рентгеновском снимке.
Преимущества:
- проведение в амбулаторных условиях;
- сохранение целостности тканей;
- отсутствие осложнений;
- высокая информативность.
Недостатки:
- небольшая доза облучения;
- дискомфорт и неприятные ощущения;
- возможность неточности результатов при зажатости мышц.
Гидросонография (Эхогистеросальпингография)
Манипуляция проводится путем введения в матку физраствора и наблюдением за проходимостью труб с помощью датчика УЗИ. Информация выводится на экран.
Преимущества:
- отсутствие облучения;
- не требуется приготовлений.
Недостатки:
- небольшая информативность;
- возможны болевые ощущения после введения катетера.
Гистероскопия
Предварительно шейка матки раскрывается и наполняется жидкостью. В полость матки вводится специальная камера с выведением изображения на монитор.
Преимущества:
- быстрота обследования;
- отсутствие шрамов и рубцов;
- возможность проведения лечебных манипуляций.
Недостатки:
- болевые ощущения;
- возможно появление кровянистых выделений.
Лапароскопия
Врачом проводятся небольшие разрезы брюшины, через которые вводится камера. Результаты транслируются на монитор.
Преимущества:
- возможность устранения патологических образований;
- быстрый период восстановления;
- отсутствие шрамов.
Источник:
Немного о строении и функции яйцеводов
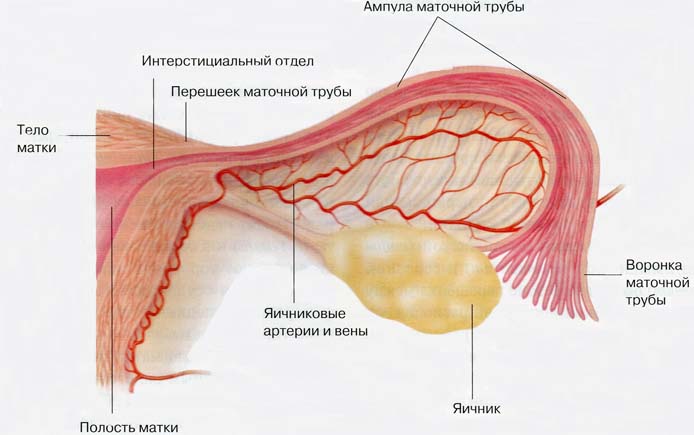
Маточные трубы (син. яйцеводы, фаллопиевы трубы) представляют собой два парных трубчатых образования, которые соединяют матку и брюшную полость.
Приблизительно раз в месяц высвободившаяся из фолликула яйцеклетка попадает в одну из маточных труб. Именно в ней при нормальном процессе зачатия происходит встреча и слияние сперматозоида и яйцеклетки. Если процесс оплодотворения прошел успешно, то зародыш медленно (до двух недель) перемещается из трубы в полость матки. Там он крепится к ее стенке и продолжает свое формирование и развитие.
Если оплодотворения не произошло, то яйцеклетка погибает и растворяется. Через 12-14 дней начинаются менструальные выделения, свидетельствующие о том, что оплодотворение не состоялось.
Маточная труба состоит из нескольких отделов: узкая часть (перешеек), расширенный или ампулярный сегмент, воронка и интрамуральный участок. Ее длина около 11 см, а диаметр колеблется от 1 до 10 мм в зависимости от отдела.
Знание строения маточной трубы позволяет четко установить, на каком уровне нарушена их проходимость.
Почему развивается болезнь?
Непроходимость маточных труб может возникнуть в результате следующих причин:
- Органические. Развиваются из-за воспалительных болезней половых органов, послеродовые и послеабортные осложнения. У некоторых женщин сложные формы аппендицита могут вызвать непроходимость трубы в будущем.
- Функциональные. Связаны с нарушением гормональной регуляции и сбоем в работе секреторной и двигательной активности маточной трубы. В этих случаях анатомическая структура может быть не нарушена.
Какой бы ни была причина нарушения проходимости, необходимо знать ее степень и в каком отделе наблюдаются изменения, чтобы выработать тактику дальнейшего лечения и помочь пациентке забеременеть.
Ультразвуковая гистеросальпингография
Эта процедура позволяет оценить полость матки и провести анализ проходимости труб. Основные достоинства:
- минимально травматичный и безболезненный способ;
- нет облучения яичников, что дает возможность выполнять процедуру несколько раз с минимальным интервалом времени;
- не используется контрастное вещество, поэтому риск развития аллергической реакции у женщин минимален;
- при небольшом спаечном процессе есть шанс разрыва спаек и восстановления проходимости трубы, а следовательно, появляется возможность зачать ребенка;
- процедура проводится быстро и может быть выполнена в амбулаторных условиях.
С помощью ультразвуковой гистеросальпингографии можно проверить проходимость яйцеводов, а также диагностировать патологию полости матки, например, полип или миому матки.
Подготовка к исследованию: перед проведением процедуры женщина должна выполнить анализ и мазки на наличие половых инфекций. Проведение процедуры может обострить воспалительный процесс, поэтому следует пролечиться перед исследованием.
Когда выполняют: проводят процедуру в начале менструального цикла (7-13 день после менструации).
Важно: Перед проведением ультразвуковой гистеросальпингографии женщина должна предохраняться. Планировать беременность можно сразу после исследования.
В чем заключается эта процедура: полость матки с помощью специального катетера заполняется контрастом. Роль контраста выполняет физиологический раствор или другая стерильная жидкость. Применение этих растворов позволяет избежать аллергии на контраст.
Из полости матки контрастное вещество проникает в маточные трубы, а оттуда в брюшную полость, что можно увидеть на УЗИ. По этим данным и оценивают проходимость.
Кроме этого, с помощью такого метода смотрят наличие полипов, спаек и миом в полости матки, уточняют контуры и местоположение маточных труб, проверяют наличие аномалий строения матки.
Длительность и обезболивание: процедуру можно проводить в амбулаторных условиях, длительность ее в пределах получаса. Исследование безболезненно, поэтому, как правило, не требует применения анестезии.
Противопоказания:
- новообразования полости матки;
- острые или обострение хронических инфекций;
- кровотечение из матки;
- изменение микрофлоры влагалища;
- туберкулезный процесс и др.
Возможные последствия: женщин может волновать дискомфорт внизу живота в течение нескольких часов после обследования. Реже обостряется хроническая патология органов малого таза.
Рентгеновская гистеросальпингография
При этой процедуре доктор вводит в полость матки рентгеноконтрастное вещество, а затем выполняет рентгеновские снимки. Проводят анализ полученных данных и делают вывод о проходимости маточных труб у женщин. Также по рентгенограмме можно проверить контур матки и ее труб.
Подготовка к исследованию: женщина должна выполнить анализ и мазки на возможные половые инфекции, поскольку процедура может обострить воспалительный процесс. Перед исследованием необходимо очистить кишечник с помощью клизмы.
Когда выполняют: в любой день цикла, но чаще в первую фазу. Перед проведением исследования нужно предохраняться.
Суть метода: в кабинете рентгенодиагностики доктор медленно вводит рентгеноконтрастное вещество в полость матки. Через экран наблюдают за распределением вещества, делают снимок. Повторный снимок выполняют через 10-15 минут.
Длительность и обезболивание: процедура занимает около часа и выполняется в амбулаторных условиях. Может проводиться без обезболивания или с применением анестезии.
Возможные последствия: это исследование может вызывать неприятные ощущения во время самой процедуры и несколько часов после нее. Иногда наблюдаются незначительные кровянистые выделения.
Недостатки метода:
- риск получить неправильный результат, например, из-за временного спазма трубы;
- высокая частота аллергических реакций;
- болезненность во время процедуры;
- невозможность оценить объекты в динамике;
- негативное воздействие рентгеновского излучения.
Лапароскопия
Высокоточный метод, который не только позволяет проверить проходимость маточных труб, но и одновременно провести необходимое хирургическое лечение: разделить спайки или выполнить пластику трубы.
Суть метода: Делают несколько отверстий небольшого диаметра на передней брюшной стенке и через них вводят оптические приборы и специальные инструменты.
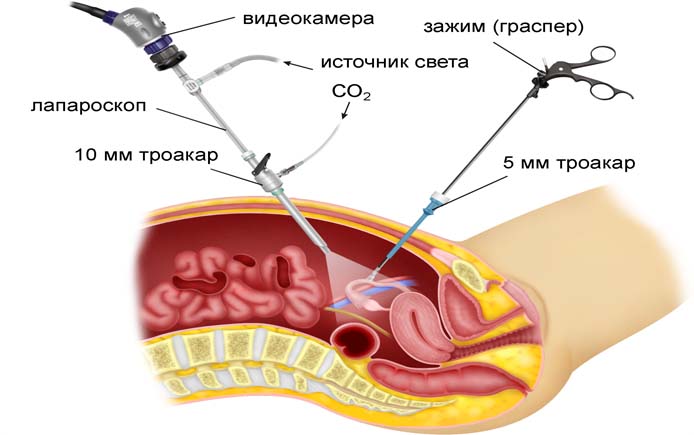
Это метод достаточно дорогостоящий и проводится только в условиях стационара под наркозом. Он не показывает состояние полости матки и может быть сопряжен с развитием осложнений, таких как разрыв сосуда, повреждение стенки кишечника и других.
Выбор метода диагностики у женщин проводит специалист с учетом всех данных о состоянии пациентки и наличии сопутствующих болезней.
Похожие статьи
 Лапароскопия органов малого таза
Лапароскопия органов малого таза
 Узи малого таза когда лучше делать
Узи малого таза когда лучше делать
 Посткоитальный тест в домашних условиях
Посткоитальный тест в домашних условиях
 Что дает знание ХГЧ при ЭКО
Что дает знание ХГЧ при ЭКО
Нет похожих постов…
![]()
Почему происходит внематочная беременность: причины возникновения
Существует множество вариантов, из-за которых может возникнуть данное явление. Все они объединены в несколько основных групп, по которым можно оценить риск возможности появления данного осложнения. Наиболее частые причины внематочной беременности на ранних сроках выглядят следующим образом:
- Заболевания мочевого пузыря, самой матки или ее придатков, которые вызываются хламидией, уреаплазмой или микоплазмой. Эти инфекционные заболевания оказывают серьезное влияние на здоровье половой системы. Они могут стать причиной воспалительных процессов в яичниках. В совокупности с наличием в прошлом абортов или осложнений при родах, негативный эффект увеличивается. При длительном воздействии инфекции начинается воспаление, а после него уже появляются рубцы, фиброзы и спайки на поверхности маточных труб. Это сужает их и практически лишает функциональности. Транспортная функция исчезает, а ресничный эпителий утрачивает свою работоспособность. Все это создает большие сложности для передвижения яйцеклетки по трубкам. В то же время, сперматозоиды передвигаются вполне нормально, что приводит к оплодотворению и невозможности передвижения плода в матку. К инфекционным заболеваниям, по какой причине может быть внематочная беременность, также можно отнести эндометриоз – воспаление слизистой оболочки на стенках матки.
- Хирургические операции. Практически каждое хирургическое вмешательство во внутренние органы малого таза может стать причиной осложнений. Если это процедуры, напрямую направленные на стерилизацию, такие как перевязка маточных труб, то это вполне объяснимо, так как перевязка могла пройти не совсем успешной и женщина может забеременеть. Но порой операции на мочевом пузыре, матке или других органах, находящихся рядом с фаллопиевыми трубами, могут привести к появлению спаек и образованию полипов.
- Еще одной основной причиной внематочной беременности женщин может стать врожденная недоразвитость маточных труб. К нему можно отнести инфантилизм, когда маточные трубы остаются в таком же состоянии, как и до полового созревания. Яичники при этом работают нормально. Трубы даже не начинают функционировать, так как не имеют правильной формы. Помимо этого может быть высокая длина или извилистость маточных труб. Это мешает яйцеклетке по нормальному добраться до матки.
- Изменения гормонального фона. Гормоны нередко влияют на функциональность органов, относящихся к половой системе. В данном случае они снижают перистальтику труб и могут влиять на их просвет. К этому чаще всего приводят эндокринные расстройства. Женщины также могут принимать гормональные средства, которые будут негативно влиять на последующую беременность. Препараты, увеличивавшие фертильность и стимулирующие овуляцию, также относятся к данной сфере.
- Почему получается внематочная беременность, причины могут крыться в использовании спиралей в качестве контрацепции.
- Появление опухолей. Сюда относятся как доброкачественные, так и злокачественные виды. Они снижают проходимость труб, причем не всегда полностью.
Таким образом видно, от чего бывает внематочная беременность, причина может оказаться весьма предсказуемой и если есть риск попасть в категорию, которая наиболее подвержена опасности, то лучше воздержаться от планирования беременности до того, как эта угроза сойдет. Также становится совершенно понятно, что причина внематочной беременности из-за мужчины никак не может возникнуть. Мужчина может повлиять лишь на то, что яйцеклетка может быть оплодотворена или не может. При слабой подвижности сперматозоидов они не смогут добраться до конца трубки, чтобы оплодотворить яйцеклетку вне матки.
Факторы возникновения внематочной беременности
Современная гинекология выделяет определённые факторы, которые могут приводить к появлению беременности вне матки:
- генитальная и экстрагенитальная формы эндометриоза;
- хирургическое прерывание беременности в анамнезе;
- гормональные средства контрацепции;
- стимуляция овуляции медикаментозными препаратами;
- перенесённые воспалительные процессы и хирургические вмешательства на придатках;
- случаи внематочной беременности в прошлом;
- опухоли тела матки и придатков;
- аномалии развития репродуктивных органов;
- спаечный процесс, затрагивающий область малого таза.
Признаки внематочной беременности
Симптомы и признакми внематочной беременности зависят от срока прогрессирования беременности и области прикрепления плодного яйца. На ранних сроках 5 — 6 недель внематочная беременность протекает практически без симптомов и характерных признаков. Все проявления такие же, как и при физиологической беременности: задержка месячных, нагрубание молочных желез, симптомы раннего токсикоза.
Пролонгирование внематочной беременности характеризуется:
- задержкой менструации;
- незначительными «мажущими» или обильными кровянистыми выделениями;
- болями внизу живота, которые могут иметь одностороннюю локализацию и отдавать в область прямой кишки;
- чувствительностью молочных желез;
- ухудшением общего самочувствия, проявляющегося тошнотой.
При отсутствии своевременной хирургической помощи появляются признаки кровотечения в брюшине. Данные симптомы вызваны излитием крови в область брюшной полости и проявляются:
- внезапной сильной болью в нижней части живота, отдающей в прямую кишку и крестец;
- кровотечением или тёмными кровянистыми выделениями;
- гипотонией,
- общей слабостью,
- учащённым пульсом;
- потерей сознания.
Какие симптомы внематочной беременности на ранних сроках?
Признаки внематочной беременности на ранних сроках практически не проявляются, поэтому выявить возникновение внематочной беременности достаточно сложно. Клиническая картина до развития характерных осложнений не является типичной, что обуславливает несвоевременное обращение за помощью.
Однако можно выделить ряд симптомов внематочной беременности на раннем сроке:
- постоянные неострые боли внизу живота могут сообщать вам о растяжении маточной трубы;
- слабовыраженные менструальные выделения при наличии положительного теста на беременность (как и любые коричневые и красноватые выделения вне менструации);
- схваткообразные болевые ощущения в животе – часто обозначают разрыв яйцевода;
- явный признак наличия внутреннего кровотечения, ввиду открепления и гибели эмбриона, это сильная слабость и сильная бледность.
Симптоматика разрыва трубы при внематочной беременности схожа с признаками других патологий, например, апоплексии яичника. Когда пациентка доставляется в стационар с симптомами «острого живота», врачу необходимо выявить патологию и немедленно провести хирургическое лечение. Внематочная беременность диагностируется при помощи УЗИ-исследования и анализа на уровень содержания в крови прогестерона. При возникновении признаков внематочной беременности, женщине необходимо своевременно обратиться к врачу и пройти необходимое обследование.
Дифференциальная диагностика внематочной беременности: таблица
Точный диагноз можно поставить только при исследовании при помощи лапароскопа. Но сразу применять данный метод нецелесообразно, так что желательно заранее осмотреть все возможные симптомы и признаки, которые могут указывать на наличие плода в маточных трубах. Сюда же относятся и прочие виды анализов. Диф диагностика внематочной беременности на ранних сроках становится единственным способом своевременно распознать опасность и принять должные меры.
Сроки диагностики внематочной беременности начинаются от 6 недель, когда можно выявить плод на ультразвуковом исследовании. До этого ни каким методом, кроме лапароскопии невозможно отличить маточную беременность от внематочной. Косвенными признаками того, что зародыш развивается не в матке, а в фаллопиевых трубах является то, что у женщины:
- Периодически возникают резкие боли в области живота;
- Повышается артериальное давление;
- Резкое наступление слабости;
- Кружится голова вплоть до обмороков.
Когда есть подозрения на внематочную беременность, в клинике при диагностике проводят ряд исследований. Зачастую подозрения начинаются после вышеописанных симптомов у женщины и обращения к врачу, если ранее не было ни каких других предпосылок. Ультразвуковое исследование становится одним из главных средств дифференциальной диагностики. Дело в том, что при появлении серьезных симптомов плод оказывается уже достаточно развитым для обнаружения его места расположения таким способом. Как правило, это проявляется во второй половине первого триместра. В таком случае даже могут продолжаться месячные, которые идут не в стандартном своем проявлении, а в виде кровянистых выделений вследствие реакции эндометрия на наличие эмбриона в маточной трубе.
Внематочная беременность и её разновидности
Под влиянием определённых факторов оплодотворённая яйцеклетка не достигает полости матки. Имплантация оплодотворённой яйцеклетки за пределами матки вызывает возникновение и прогрессирование внематочной беременности. Внедрение плодного яйца может диагностироваться в маточных трубах, яичниках или брюшине, что не предусмотрено природой.
Существует несколько разновидностей внематочной беременности, которые обусловлены областью прикрепления плодного яйца:
- трубная;
- яичниковая;
- брюшная;
- шеечная;
- рудиментарного рога матки;
- интралигаментарная;
- гетеротопическая.
Большинство внематочных беременностей характеризуется внедрением плодного яйца в область трубы. На данную разновидность приходится более 90% случаев, причём обычно оплодотворённая яйцеклетка локализуется в ампулярном отделе или посередине трубы. Также возможно прикрепление в маточной части. Иногда беременность развивается в области фимбрий трубы.
Достаточно редко диагностируется внематочная беременность, возникшая в яичниках, брюшине, шейке и рудиментарном роге тела матки.
Яичниковая беременность бывает:
- интрафолликулярной. Данная патология развивается при оплодотворении яйцеклетки внутри фолликула после овуляции.
- овариальной. Для этой разновидности характерно прикрепление на яичнике.
Внематочная беременность может прогрессировать в области брюшной полости. Этот процесс наблюдается при внедрении плодного яйца в кишечник, брюшину или другие внутренние органы. Брюшная беременность может возникать после проведения процедуры ЭКО.
Если внедрение оплодотворённой яйцеклетки наблюдается в эпителии цервикального канала, диагностируется шеечная беременность. В результате возникает интенсивное кровотечение, вызванное повреждением сосудов и тканей мышечного слоя.
При врождённых аномалиях строения тела матки беременность может возникнуть в так называемом добавочном роге. В данном случае определяется симптоматика разрыва матки.
Интралигаментарная беременность возникает при нарушении целостности или разрыве трубы и последующем прикреплении оплодотворённой яйцеклетки между широкими маточными связками.
Гетеротопическая беременность развивается после проведения процедуры ЭКО и проявляется внедрением одной оплодотворённой яйцеклетки в матке, а другой — за её пределами.
В последние годы наблюдается тенденция к увеличению случаев внематочной беременности. Появление рецидивов характерно для четверти женщин с данной патологией в анамнезе, что в последующем вызывает вторичное бесплодие. По статистике беременность вне матки чаще локализуется справа.
Методы, применяемые для диагностики внематочной беременности
Выявление патологии представляет трудную задачу для врача. На ранней стадии характерные симптомы патологии отсутствуют. Женщина замечает задержку менструации и некоторые изменения со стороны работы желудочно-кишечного тракта, которые также сопровождают нормальную маточную беременность. Тянущие боли в нижней части живота можно принять за угрозу самопроизвольного прерывания беременности вследствие гормонального дисбаланса.
Разрыв трубы сложно дифференцировать с острым аппендицитом, апоплексией яичника и другими патологиями, которые развивающимися в малом тазу. При нарушении целостности маточной трубы возникает кровотечение, которое угрожает жизни женщины. Врачу необходимо немедленно определить наличие патологии, что возможно при помощи определённых методов диагностики:
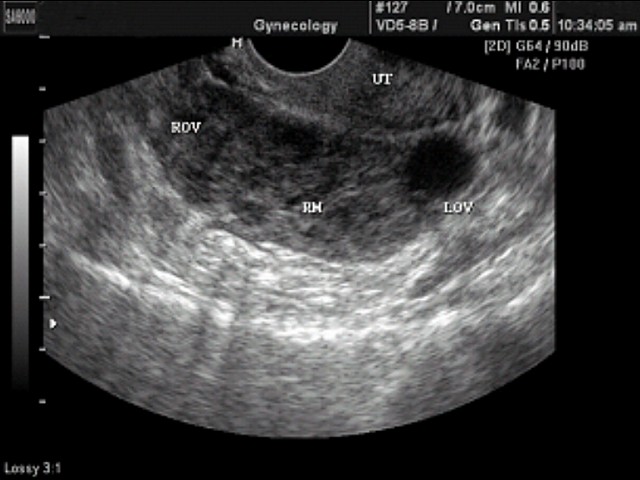
- ультразвуковое исследования органов малого таза. Данный метод исследования позволяет визуализировать плодное яйцо в маточной трубе, а также наличие жидкости в брюшной полости.
- анализ на ХГЧ. Метод лабораторной диагностики позволяет определить уровень хорионического гонадотропина, который усиленно продуцируется организмом с самого начала беременности. На основе полученных данных можно судить о возможной беременности, развивающейся вне матки.
- лапароскопия. Хирургический метод используется в качестве диагностики внематочной беременности и последующего лечения.
Как работает тест определяющий внематочную беременность
Большинство тестов на беременность основаны на показателях мочи, в которой также как и в крови может содержаться гормон хорионический гонадотропин. Это наиболее быстрый способ, который позволяет определить беременность. На тестовой поверхности находится 3 слоя, которые предстоит преодолеть моче:
- На первой, самой верхней зоне располагаются антитела, белки У-образной формы, которые захватывают гормоны ХГЧ. Вместе с антителами работают ферменты, которые и способствуют окраске поверхности в цветную полоску, если уровень окажется достаточно высоким.
- На второй слой моча переходит с подобранными ферментами, которые также вступают в зону, где количество У-образных антител становится еще больше. Здесь гормоны оказываются зажатыми и оседают на дальнейший слой, попутно окрашивая видимый рисунок для положительного показания теста. При отсутствии нужного гормона моча проходит без препятствий и окрашивание не осуществляется. Таким образом, тест на беременность при внематочной беременности может показывать отрицательное значение или полоска будет слабо окрашена.
- Последняя зона является тестовой для самого анализа. На ней располагаются красители, которые в любом случае будут активированы ферментами мочи. Это дает ту самую вторую полоску, которая может быть единственной, если тест отрицательный.
Все это помогает понять, показывает ли тест внематочную беременность на ранних стадиях, ведь с самого начала у женщины и так может быть низкое содержание гормона, а при расположении плода вне матки это будет продолжаться намного дольше, чем в обыкновенном состоянии.
Внематочная беременность, тест покажет или нет: возможные погрешности
Существует несколько факторов, которые могут заставить тест показывать не совсем верную информацию. Причем это может проявляться как в ложно-положительных показаниях, так и в ложно-отрицательных. Все это может сдвигать результаты, важные для определения внематочного расположения плодного яйца. Таким образом, если по всем данным тест показывает внематочную беременность на раннем сроке, то это может оказаться следствием ложно-положительных факторов. Это говорит о том, что нельзя использовать тест, как основное средство диагностики внематочной беременности.
Что оказывает на ошибку при положительном результате:
- Прием лекарств, которые могут содержать ЗГЧ;
- Слишком короткий срок после аборта;
- Опухоли.
На ошибочный отрицательный результат могут повлиять следующие факторы:
- Использование мочегонных препаратов или просто употребление слишком большого количества жидкостей перед проведением теста;
- Патологии сердечно-сосудистой системы или почек, которые не дают нормальному выделению гормона вместе с мочой;
- Проведение теста раньше, чем он может сработать по своим данным.
Лечение при внематочной беременности
Практически любое лечение данного состояния характеризуется остановкой кровотечения, если дело дошло до такой стадии, восстановления гемодинамических показателей, если те были нарушены и возвращения нормальной функциональности репродуктивной системы. Если диагностирована внематочная беременность, сроки лечения зависят от того, на какой стадии она находится. К примеру, медикаментозное лечение внематочной беременности больше подходит для тех случаев, когда все обнаружено на ранних стадиях и можно обойтись без операции.
Лечить патологию возможно при помощи хирургических методов. Их объём и разновидность зависит от расположения плодного яйца и сопутствующих осложнений.
В современной гинекологии используются следующие виды оперативного вмешательства при диагностированной внематочной беременности:
- лапароскопия;
- лапаротомия.
Для лечения трубной беременности широко применяются операции с использованием лапароскопа:
- тубэктомия. В процессе операции происходит ампутация трубы.
- туботомия. Вмешательство заключается в удалении плодного яйца при сохранении трубы.
Органосохраняющие операции являются приоритетными в области современной хирургии. Однако сохранённая маточная труба может представлять опасность рецидивов в будущем.
Выбор метода хирургического лечения зависит от определённых факторов, среди которых можно выделить:
- наличие репродуктивных планов у женщины;
- функциональность поражённой трубы;
- рецидив внематочной беременности в конкретной трубе;
- прогрессирование беременности в области интерстициального отдела трубы;
- возникновение обширного спаечного процесса, что увеличивает риск возникновения рецидивов патологии.
В случае появления обильного кровотечения применяется метод лапаротомии. Он подразумевает использование полостной операции с последующей ампутацией поражённой трубы. Для оценки функциональности сохранённой трубы рекомендовано проведение лапароскопии. Хирургическое вмешательство при лапароскопии позволяет рассекать спайки, что существенно уменьшает риск возникновения рецидивов.
Меры профилактики для предупреждения внематочной беременности
В качестве профилактики возникновения беременности вне полости матки рекомендовано:
- избегать воспалительных процессов в репродуктивной сфере;
- своевременно диагностировать и лечить инфекции, а также сопутствующие патологии половых органов;
- использовать рекомендуемые врачом методы контрацепции, не допускать хирургического прерывания беременности;
- применять щадящие методы прерывания беременности, среди которых можно выделить мини аборт и медикаментозный аборт;
- проходить полный курс медикаментозного лечения после перенесённых хирургических вмешательств;
- своевременно посещать гинеколога и проходить обследование в необходимом объёме.
В восстановительном периоде после лечения внематочной беременности рекомендовано строгое соблюдение назначений врача. Особое внимание следует уделить профилактике воспалительных и спаечных процессов в малом тазу. Для сохранения репродуктивной функции необходимо динамическое наблюдение гинеколога, а также гинеколога-эндокринолога. При благоприятном течении реабилитационного периода планировать беременность можно не ранее, чем через полгода.
Внематочная беременность представляет серьёзную патологию, которую легче предупредить, чем лечить. Своевременное обращение к врачу при возникновении характерных симптомов может помочь избежать серьёзных осложнений, сохранить репродуктивное здоровье и жизнь.
Может ли быть повторная внематочная беременность: причины возникновения
Причины возникновения здесь сохраняются практически такими же, как и при первом проявлении. Только они становятся уже более обостренными и многие из них усиливаются. К основным причинам повторной внематочной беременности можно отнести:
внематочной беременности
- Инфекции органов малого таза;
- Аномальное строение или недоразвитость внутренних органов репродуктивной системы;
- Поступление никотина в организм;
- Беспорядочная половая жизнь, что провоцирует появление инфекций;
- Медикаментозные и оперативные вмешательства;
- Наличие внутриматочной спирали;
- Старение, что снижает эффективность работы маточных труб, продвигающих яйцеклетку.
Во многих случаях все осложняется психологическим факторам. Ведь однажды испытав такую проблему, женщина на подсознательном уровне боится ее повторения. Все волнения и тревоги могут сказываться на нормальном функционировании репродуктивной системы, что и приводит к дополнительным проблемам.
Для повышения эффективности наступления беременности Мы Вам советуем:
Посмотреть советы
- Обоим родителям необходимо исключить употребление алкоголя или злоупотребление им. Алкоголь сказывается на количестве семенной жидкости, подвижности сперматозоидов. Что касается женщины, то злоупотребление алкоголем в ранних сроках после имплантации и беременности может способствовать патологии плода.
- Обоим родителям необходимо бросить курить. Статистика показывает, что время на зачатие ребенка курящими (хотя бы одним из родителей) увеличивается в среднем на треть. Причиной этому химический состав, негативно сказывающийся на репродуктивных способностях мужчины и женщины. Во время проведения процедуры ЭКО курение именно матери влияет на снижение ответа стимуляции. Что влечет за собой снижение вероятности успеха зачатия на половину.
- Большое значение имеет фактор веса. Избыток и дефицит веса понижает влияние медикаментов во время терапии, соответственно организм может вовсе не ответить на стимуляцию. Также с практической стороны вынашивание ребенка с излишним весом значительно усложняет процесс беременности. Но также следует удостовериться в том, что причиной избыточного веса не является сахарный диабет или эндокринные заболевания.
- До начала этапов процесса ЭКО и во время очень важно здоровое питание. Хочется сделать акцент на то, что не имеется ввиду диеты, а именно здоровое, правильное питание. Оно должно быть сбалансированным, содержащим большое количество витаминов, белком, с умеренным содержанием углеводов и жиров. Стоит отказаться от ГМО продуктов, консервантов и продуктов с добавками «Е», уменьшите употребление кофе в день.
- Начните принимать витаминные комплексы, переназначенные для беременных. Для снижения риска появления дефектов нервной трубки плода начните принимать фолиевую кислоту за 3 месяца до зачатия.
- За месяц до начала этапов процедуры ЭКО надо принимать йодид калия и витамин Е.
- Если Вы принимайте какие либо еще лекарственные средства, проследите, чтобы они не были противопоказаны при беременности.
- Исключите горячие ванны, посещение бань и саун.
- Ведите активный образ жизни. Но здесь не следует переусердствовать. Не нужно интенсивно заниматься спортом в период лечения технологией ЭКО. Достаточно выполнять легкие упражнения по 20-30 минут 3-4 раза в неделю. Эти рекомендации следует выполнять обоим супругам.
- Необходимо проверить наличие иммунитета к краснухе. Это связано с тем, что в отсутствии иммунитета существует опасность заболеть краснухой. Это заболевание на всех сроках беременности может вызвать серьезные осложнения . Часто переболев краснухой, матери встречаются с проблемой слуха и умственного развития ребенка.
- Очень важно своему лечащему врачу сообщить о всех своих хронических заболеваниях, аллергии.
- Процедура ЭКО не является показанием для прекращения половой жизни супругов. Но за 3-4 дня до этапа пункции фолликулов нужно избегать половых актов. После программы не рекомендуется совершать половые акты до наступления беременности. Не стоит забывать, что в период стимуляции яичники увеличиваются, поэтому могут появиться болезненные ощущения по время полового акта.
А теперь более подробно о том, как происходит ЭКО поэтапно.
Перед процедурой ЭКО обоим родителям необходимо пройти предварительное обследование
Главная задача обследования заключается в получении всех данных о состоянии здоровья супругов, так как от этого зависит дальнейшее прохождение этапов ЭКО и конечный результат — наступление беременности, а возможно и невозможность проведения процедуры по медицинским показаниям.
Этап 1. Стимуляция суперовуляции
Данный этап проводится с целью стимулировании я созревания повышенного количества яйцеклеток за данный цикл. Тем самым появляется возможность за одну пункцию яичников добыть как можно больше ооцитов, способных к оплодотворению.. Такое количество необходимо для увеличения вероятности наступления беременности.
Подробнее
В естественном цикле у женщины вырабатывается одна яйцеклетка, редко две. Для стимуляции доктор в индивидуальном порядке назначает гормональные препараты с определенной схемой их применения. Это называется «протокол стимуляции».
Препараты, используемые для стимуляции:
- ФСГ — фолликулостимулирующий гормон гипофиза — это гормон способствующий созреванию фолликулов в организме. Поэтому во время стимуляции используют лекарственные средства, содержащие данный гормон.
- Антагонисты гонадотропного гормона — препараты для блокировки работы гипофиза женщины (собственные гормоны могут мешать процессу суперстимуляции
- Хорионический гонадотропин- этот гормон нужен для окончательного созревания фолликулов. Его используют перед процедурой пункции ( за 36 часов)
Ввести триггер овуляции препарат ХГЧ в точно назначенное вашим врачом время!
Существует несколько видов протоколов:
- Супердлинный протокол (2-3 месяца. Для его назначения учитываются такие параметры: возраст, овариальный резерв, масса тела и тп.
- Ультракороткий протокол (длительность 10 дней). Применяется с высокими дозировками. Причинами его назначения может быть: низкий АМГ, недостаточный фолликулярный запас.
- Протокол ЭКО натуральный цикл (отсутствие препаратов) — в данном протоколе не используются стимулирующие гормоны.
- Протокол ЭКО с минимальной стимуляцией – стимуляция осуществляется малыми дозами.
Но чаще всего встречается длинный и короткий протокол.( Здесь мы коротко приводим самые частые схемы стимуляции овуляции ( но дозы препаратов и дни введения могут индивидуально меняться нашими докторами в зависимости от особенностей Вашего организма)