В отличие от взрослых, малыш не умеет сморкаться, поэтому заложенность носа для него является серьезной и часто повторяющейся проблемой.
Из-за этого у младенца нарушается сон, пропадает аппетит. Скапливание слизи способствует развитию инфекции, а дыхание через рот при частом насморке может даже спровоцировать у новорожденного неправильный прикус.
Поэтому молодые родители, чтобы помочь младенцу при рините, должны знать как минимум, как отсасывать сопли грушей или другим предназначенным для этого средством.
Как научить ребенка сморкаться
Уберечь ребенка от простудных заболеваний, сопровождающихся насморком, нереально.
Содержание
- В каком возрасте начать обучение
- Несколько эффективных приемов, которыми могут воспользоваться родители
- Немного о технике безопасности
Но если вы научите своего кроху правильно сморкаться, с этой проблемой будет значительно легче справиться. Причем чем раньше родители озаботятся решением рассматриваемого вопроса, тем лучше, поскольку в 4–5 лет малыш уже должен без проблем продувать носик. Поговорим же о том, как научить ребенка сморкаться, не доставляя ему дискомфорта и не рискуя собственными нервами.
Содержание
В каком возрасте начать обучение

Чем раньше вы приступите к решению задачи, тем лучше. Некоторые родители начинают учить детей прочищать носик уже в год, что позволяет добиться положительных результатов к 2–3 годам.
Но если у годовалого или полуторагодовалого ребенка ничего не получается, не стоит волноваться, просто повремените немного, и скоро вы добьетесь успеха. Ведь научить малыша действиям, которые ранее были ему незнакомы, можно только в том случае, если он к этому готов. Так что посмотрите, как кроха реагирует на ваши старания, и уже на основе этих наблюдений делайте выводы.
Полезные советы для мам от Отривин Бэби ч. 1
Как правильно сморкаться? — Доктор Комаровский
Семья Бровченко. Как правильно высмаркивать нос ребенку, чтобы не было осложнений на уши.
Важно отметить, что доктор Комаровский и другие известные детские врачи рекомендуют начинать обучение крохи в тот период, когда он абсолютно здоров. Больному ребенку — неважно полтора года ему исполнилось или уже 3 — сложно понять, чего от него хочет взрослый. А значит, к тому моменту, когда у ребенка начнется насморк, он уже должен быть готов с ним бороться.
Несколько эффективных приемов, которыми могут воспользоваться родители

Теперь поговорим непосредственно о том, как научить ребенка сморкаться. Сделать это проще всего на собственном примере. Желательно, чтобы вы тоже были здоровы в момент начала обучения. Поднесите к лицу платок и покажите крохе, как продувать носик.
Причем примите во внимание, что ребенку будет небезынтересно подержать его самому, помогая вам.
Также существуют некоторые игровые приемы, с помощью которых можно научить прочищать носик малыша в два-три года. Вот наиболее распространенные из них:
- Задувание носом свечи. Сначала малыш должен задуть ее ротиком, а потом родители показывают ему, как сделать то же самое носом, а он повторяет.
- Игра в ежика или паровозик. Оба эти приема можно посоветовать мамам и папам, которые не знают, как научить ребенка сморкаться. При правильном подходе они не только весьма эффективны, но и способны по-настоящему заинтересовать кроху.
- Сдувание носиком с ладони конфетти или просто кусочков цветной бумаги. Данный метод также является широко известным и распространенным, ведь его не составит труда превратить в увлекательную игру, которая понравится даже ребенку в 1 годик.
Немного о технике безопасности

Говоря о том, как научить малыша прочищать носик, важно не забывать и об определенных правилах, которые необходимо соблюдать в этом процессе.
- Во-первых, ребенок должен сморкаться только в платок.
- Во-вторых, ноздри нужно прочищать поочередно, каждый раз немного приоткрывая ротик.
Как именно это выглядит, вы можете посмотреть на видео, и помните, что продувать ноздри ребенок должен с умеренной силой. В противном случае слизь может попасть в евстахиеву трубу и вызвать воспаление среднего уха (отит) или другое заболевание. Так что внимательно следите, как малыш прочищает носик, и будьте готовы прийти ему на помощь.
Важно, чтобы к 4–5 годам ребенок уже умел хорошо сморкаться, поскольку справиться с простудой и избежать осложнений, не имея этого полезного навыка, крайне сложно.
Виды отита
В зависимости от того, где происходит воспалительный процесс можно выделить:
- внутренний отит (больше известен под названием лабиринтит);
- средний отит (именно он чаще всего встречается у детей);
- наружный отит.
Наружный отит
Здесь можно выделить две основные формы:
- диффузную;
- ограниченную (которую больше известна как фурункул в слуховом наружном проходе).
Средний отит
Воспаление в среднем ухе может быть:
- острым или
- хроническим.
Внутренний отит (лабиринтит)
В зависимости от вида воспалительного процесса отит у ребенка может быть:
- катаральным;
- экссудативным;
- гнойным.
Наружный отит
У данного заболевания нет специфических проявлений, которые характерны для заболеваний уха. Скорее, это воспалительные процессы, возникающие на коже ушной раковины (похожие процессы воспаления могут отмечаться и на других участках кожи).
Можно выделить два типа наружного отита:
- диффузный;
- ограниченный, проявляющийся в виде фурункула наружного прохода.
Причиной наружного отита становится попадание инфекции и последующее ее внедрение в волосяные фолликулы, а также попадание в сальные железы. Если воспалительный процесс не ограничивается фурункулом, а начинает распространяться на окружающие ткани, затрагивая подкожно-жировую клетчатку, то говорят о разлитой форме наружного отита. Чаще всего это бывает как осложнение гнойного отита.
Какие матрасы для новорожденных лучше
Какие матрасы для новорожденных лучше , вы можете узнать из нашей статьи.
, вы можете узнать из нашей статьи.
Запоры у новорожденных, что делать в данной ситуации, вы можете узнать тут.
Про лечение молочницы у детей во рту вы можете узнать из нашей статьи http://klubmama.ru/zdorove/detskie-bolezni/lechenie-molochnicy-u-novorozhdennyx-detej-vo-rtu.html
Симптомы
При наружном отите ребенок отмечает боль, которая при потягивании за ушную раковину становится сильнее, а также при надавливании на козелок. Если ограниченный фурункул расположен на передней стенку слухового наружного прохода, то может отмечаться боль при открывании рта. Также может ощущаться боль в самом ухе и чувство зуда (это чаще наблюдается при разлитом процессе).
Средний отит
Этот вид воспаления уха у детей встречается наиболее часто. И на это имеются вполне объективные причины. Но для начала стоит рассмотреть особенности строения среднего уха.
 По сути, среднее ухо представлено барабанной полостью, где располагаются слуховые косточки, на которые передаются звуковые колебания с барабанной перепонки. Но правильная работа всей этой системы возможна только при условии, что давление в полости среднего уха равно атмосферному. Для поддержания оптимального уровня давления имеется евстахиева труба, соединяющая барабанную полость и глотку. Именно благодаря ей давление в полости среднего уха поддерживается на должном уровне.
По сути, среднее ухо представлено барабанной полостью, где располагаются слуховые косточки, на которые передаются звуковые колебания с барабанной перепонки. Но правильная работа всей этой системы возможна только при условии, что давление в полости среднего уха равно атмосферному. Для поддержания оптимального уровня давления имеется евстахиева труба, соединяющая барабанную полость и глотку. Именно благодаря ей давление в полости среднего уха поддерживается на должном уровне.
Воспалительный процесс начинает развиваться из-за изменения давления в барабанной полости. Это может происходить по различным причинам. Например, во время авиаполетов или при нырянии. Но наиболее частой причиной у детей является нарушение проходимости в евстахиевой трубе, которое происходит при воспалительных болезнях верхних дыхательных путей.
Здесь же стоит отметить и тот факт, что средний отит у детей наблюдается намного чаще по сравнению со взрослыми. Объяснений этому несколько:
- у детей немного другое строение евстахиевой трубы – она более широкая и короткая, что позволяет инфекции довольно быстро попасть из глотки в полость среднего уха;
- вирусные и простудные заболевания также наиболее часто отмечаются среди детей (а ведь именно они нередко становятся первопричиной среднего отита);
- также не стоит недооценивать влияние аденоидов (имеющихся только в детском возрасте), которые могут сдавливать слуховую трубу и тем самым нарушать давление в полости среднего уха.
Признаки и симптомы отита у детей
Клинические проявления данного отита во многом определяются стадией воспалительного процесса.
Катаральный отит (экссудативный отит)
 На 1 стадии воспаление только начинается, что сопровождается образованием экссудата. Эта стадия носит название катарального или экссудативного отита. В это время ребенок ощущает сильную боль в ухе, которая может отдавать в зубы, соответствующую половину головы. Все это сопровождается повышением температуры до 38-39 градусов. У ребенка отмечается понижение слуха. Изменяется и поведение ребенка – он беспокоен, часто теребит больное ухо. Во время осмотра врач видит покрасневшую барабанную перепонку со сглаженными контурами. Позже может отмечаться выпячивание барабанной перепонки. По общему анализу крови заметно повышение СОЭ, а также увеличение количества лейкоцитов.
На 1 стадии воспаление только начинается, что сопровождается образованием экссудата. Эта стадия носит название катарального или экссудативного отита. В это время ребенок ощущает сильную боль в ухе, которая может отдавать в зубы, соответствующую половину головы. Все это сопровождается повышением температуры до 38-39 градусов. У ребенка отмечается понижение слуха. Изменяется и поведение ребенка – он беспокоен, часто теребит больное ухо. Во время осмотра врач видит покрасневшую барабанную перепонку со сглаженными контурами. Позже может отмечаться выпячивание барабанной перепонки. По общему анализу крови заметно повышение СОЭ, а также увеличение количества лейкоцитов.
Гнойный отит
 Во второй стадии отмечается прободение барабанной перепонки, что сопровождается выделением гнойного содержимого. На этой стадии врач, как правило, ставит диагноз гнойного отита. Из-за отхождения гнойного содержимого ребенок ощущает облегчение, боль значительно уменьшается. Но не исключено и ее возобновление, если отток гноя будет нарушен. Общее состояние ребенка на этой стадии отита улучшается, снижается температура тела вплоть до нормальных цифр. Во время осмотра врач наблюдает гнойное выделение из уха, выпячивание барабанной перепонки уменьшается, но контуры ее по-прежнему сглажены и она гиперемирована.
Во второй стадии отмечается прободение барабанной перепонки, что сопровождается выделением гнойного содержимого. На этой стадии врач, как правило, ставит диагноз гнойного отита. Из-за отхождения гнойного содержимого ребенок ощущает облегчение, боль значительно уменьшается. Но не исключено и ее возобновление, если отток гноя будет нарушен. Общее состояние ребенка на этой стадии отита улучшается, снижается температура тела вплоть до нормальных цифр. Во время осмотра врач наблюдает гнойное выделение из уха, выпячивание барабанной перепонки уменьшается, но контуры ее по-прежнему сглажены и она гиперемирована.
Третья стадия острого процесса сопровождается затиханием воспаления, перестает течь гной, прободение перепонки по краям начинает сращиваться. На этой стадии зачастую единственным клиническим проявлением становится снижение слуха у ребенка.
Острый отит имеет свои особенности развития у грудных детей. У них нередко первая стадия протекает скрыто, без каких-либо симптомов, а диагноз отита врач часто ставит на второй стадии, когда отмечается гноетечение. Болезненность может усиливаться во время сосания груди, так как это сопровождается повышением давления в среднем ухе.
Двусторонний отит
 Он чаще всего развивается у детей в возрасте до одного года. У грудных малышей частота двустороннего отита достигает 90%. Затем постепенно эта цифра уменьшается – примерно к 2 годам двусторонний отит развивается в 55% случаях. Причина этого в некоторых анатомических особенностях строения малышей. Как уже говорилось, широкая и короткая слуховая труба способствует тому, что инфекция из полости глотки быстро попадает в барабанную полость. Также слизистая оболочка в полости среднего уха у малышей имеет свои особенности – она очень рыхлая, плохо кровоснабжается, что является прекрасной средой для развития многих вирусов и микроорганизмов.
Он чаще всего развивается у детей в возрасте до одного года. У грудных малышей частота двустороннего отита достигает 90%. Затем постепенно эта цифра уменьшается – примерно к 2 годам двусторонний отит развивается в 55% случаях. Причина этого в некоторых анатомических особенностях строения малышей. Как уже говорилось, широкая и короткая слуховая труба способствует тому, что инфекция из полости глотки быстро попадает в барабанную полость. Также слизистая оболочка в полости среднего уха у малышей имеет свои особенности – она очень рыхлая, плохо кровоснабжается, что является прекрасной средой для развития многих вирусов и микроорганизмов.
Хронический отит
Причиной этого становится длительное течение острого отита. Переход в хроническую стадию может быть из-за сниженного иммунитета, при неправильном лечении острого отита, при наличии хронического воспалительного очага в полости носоглотки у ребенка.
При хроническом отите продолжается вялотекущее гноетечение из уха, барабанная перепонка остается с прободением, отмечается снижение слуха.
Осложнения при отите у детей
При неправильном лечении отита могут возникнуть осложнения, среди которых можно выделить:
- мастоидит – воспаление сосцевидного отростка;
- тугоухость (снижение слуха);
- гнойные внутричерепные осложнения (менингит, абсцесс и др.).
Воспаление сосцевидного отростка височной кости возможно при длительно текущем остром процессе и при его неадекватном лечении. Если мастоидит оказывается запущенным, то может потребоваться его хирургическое лечение.
Снижение слуха у ребенка может быть довольно быстро восстановлено при условии правильно проводимого соответствующего лечения у сурдолога и ЛОР-врача.
Лечение отита у детей
Справиться с отитом помогает своевременное и правильное лечение, которое может быть медикаментозным и хирургическим. Во многом способ лечения определяется стадией воспалительного процесса, но в любом случае оно включает в себя несколько моментов.
Во-первых, требуется лечение, направленное на избавление от боли. С этой целью детям назначаются препараты парацетамола в дозировке, соответствующе весу ребенка. Также обезболивающий эффект дают и некоторые ушные капли, которые следует применять строго по назначению врача. Среди таких капель можно отметить Отипакс.
 Во-вторых, требуется снизить отечность слуховой трубы. Для этого потребуется использование сосудосуживающих капель в нос. Например, можно использовать Називин. Детям, склонным к аллергическим реакциям, могут помочь антигистаминные препараты. Лучше всего применять препараты последнего поколения – Кларитин (действующее вещество лоратадин), Зиртек (цетиризин).
Во-вторых, требуется снизить отечность слуховой трубы. Для этого потребуется использование сосудосуживающих капель в нос. Например, можно использовать Називин. Детям, склонным к аллергическим реакциям, могут помочь антигистаминные препараты. Лучше всего применять препараты последнего поколения – Кларитин (действующее вещество лоратадин), Зиртек (цетиризин).
При переходе процесса в гнойный потребуется назначение антибактериальных средств. Как правило, после 2-3-х дней антибиотикотерапии симптомы отита заметно ослабевают, а состояние ребенка улучшается. Наиболее эффективными считаются препараты, содержащие амоксициллин. Действие этого антибиотика повышается в присутствии клавулановой кислоты (например, Аугментин).
Также в некоторых случаях показано и местное лечение, которое заключается в накладывании согревающих компрессов на область уха. Но в некоторых ситуациях компресс может вызывать усиление боли, в этом случае от него следует немедленно отказаться.
При тяжелом течении отита (особенно гнойного) может потребоваться хирургическое лечение. Среди таких способов широко используют шунтирование барабанной перепонки. Также может потребоваться принудительное вскрытие барабанной перепонки – парацентез.
Как выбрать ингалятор для ребенка
Как выбрать ингалятор для ребенка , вы можете узнать из нашей статьи.
, вы можете узнать из нашей статьи.
Какие льготы имеет мать одиночка, вы можете узнать тут.
Ушные капли при отите вы можете узнать по ссылке http://klubmama.ru/zdorove/detskie-bolezni/ushnye-kapli-pri-otite.html
Лечение отита у детей по Комаровскому
Для начала стоит сказать, что доктор Комаровский уделяет немало внимания профилактике отитов. А для этого требуется соблюдать несколько его рекомендаций.
Во-первых, нужно научить ребенка правильно сморкаться. При этом не стоит напрягаться. Сморкаться нужно спокойно, поочередно зажимая то одну, то другую ноздрю. При этом желательно только частично перекрывать проходимость ноздри, особенно эта рекомендация касается тех детей, которые хотя бы раз уже перенесли отит.
 Во-вторых, при острых отитах Комаровский советует полностью отказаться от использования согревающих компрессов. Польза от них не доказана, а во многих случаях применение компрессов может нанести вред и ухудшить течение болезни.
Во-вторых, при острых отитах Комаровский советует полностью отказаться от использования согревающих компрессов. Польза от них не доказана, а во многих случаях применение компрессов может нанести вред и ухудшить течение болезни.
Оптимальным лечением при отите Комаровский считает сочетание использования противовоспалительных, сосудосуживающих и секретолитических препаратов. При этом капли в нос могут одновременно обладать как сосудосуживающим, так и муколитическим эффектом. В наружный слуховой проход рекомендуется использовать капли с обезболивающим и противовоспалительным действием.
Насчет использования антибиотиков при лечении отита у детей Комаровский не высказывает однозначного мнения. При этом стоит учитывать, что нередко причиной отита у детей становится вирусная инфекция, при которой антибиотикотерапия не показана.
Как видите, отит у ребенка (его клинические проявления и лечение) представляет довольно сложную картину. Поэтому важно своевременное обращение к специалисту для постановки правильного диагноза и назначения адекватного и эффективного лечения.
Виды назальных аспираторов
 Существует несколько видов специальных приспособлений (аспираторов) для отсасывания соплей у малышей. Несколько слов о каждом из них:
Существует несколько видов специальных приспособлений (аспираторов) для отсасывания соплей у малышей. Несколько слов о каждом из них:
- Резиновая спринцовка, или груша. Аспиратор груша — это простое и безотказное, известное издавна приспособление. У нее могут быть разные насадки: резиновая или пластмассовая, тонкая или более широкая, снабженная ограничителем, чтобы наконечник не слишком глубоко проникал в носовые ходы младенца.
- Механический аспиратор. Это специальная трубочка, один конец которой направляется в ноздрю малыша, а через противоположный конец его мама втягивает ртом воздух, вызывая этим удаление из носика соплей. Преимущества такого устройства в довольно надежной защите нежной слизистой ребенка от травмирования за счет регулирования мамой силы отсасывания слизи.
- Электронный отсасыватель слизи. Действует он очень просто. Достаточно поднести наконечник аспиратора к носовому проходу младенца и нажать на специальную кнопку, чтобы избавить малыша от заложенности носа. При этом можно также увлажнить его и вводить аэрозоль.
- Вакуумный прибор. В этом случае предусмотрен уже специальный пылесос, который играет роль соплеотсасывателя. Некоторые пользователи опасаются, что устройство слишком мощное и может причинить малышу вред, но регулирование силы отсасывания предусмотрено конструкцией этого прибора с таким расчетом, чтобы он был безвреден и выполнил свою работу всего лишь за пару десятков секунд. Здесь также предусмотрены дополнительные функции.
 Многие родители не могут определиться, какой аспиратор для новорожденных лучше купить в аптеке. Краткий обзор основных типов аспираторов поможет вам понять, какой прибор для вас удобнее.
Многие родители не могут определиться, какой аспиратор для новорожденных лучше купить в аптеке. Краткий обзор основных типов аспираторов поможет вам понять, какой прибор для вас удобнее.
Как приучить к горшку годовалого ребенка? Полезные советы родителям вы найдете тут.
Основные правила использования аспираторов изложены в этом материале.
Правила пользования назальным аспиратором
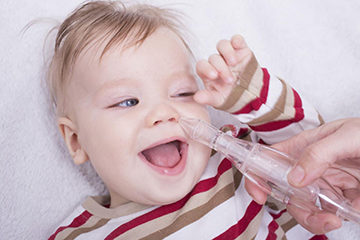
Чтобы облегчить носовое дыхание малыша, нужно знать, как отсасывать сопли грушей. Процедура эта не сложная, но из-за того, что дети не любят таких манипуляций и часто сопротивляются им, требует некоторых навыков:
- Чтобы безопасно удалить слизь из носика младенца, нужна предварительная подготовка. Она состоит в промывании носика детским солевым раствором, который продается в аптеке. Это может быть: аквамарин, морская вода, аквамарис или другой физраствор, соответствующий возрасту малыша. Вам его посоветуют в любой аптеке. В крайнем случае, можно приготовить его самостоятельно, растворив ложечку соли в полулитре теплой воды. Но все же лучше отдать предпочтение медицинскому стерильному раствору.
- Раствор вводят небольшой струйкой в каждую ноздрю попеременно с помощью пипетки, небольшой резиновой груши или пятимиллилитрового шприца без иглы. Чтобы малыш не захлебнулся, нужно держать его вертикально и следить, чтобы ротик все время был открыт. Если ребенок все же подавился жидкостью, то следует положить его на животик, подложив под него руку, и слегка похлопать по спинке.
- Можно делать промывания носа, используя отвары лекарственных растений — ромашки, шалфея, календулы, эвкалипта. Важно, чтобы у малыша не было аллергии на эти препараты. После этого нужно подождать пару минут, пока слизь размякнет, а малыш успокоится. Можно также аккуратно удалить из ноздрей с помощью ватной палочки близко находящиеся корочки.
- Резиновую грушу сжимают, чтобы воздух из нее вышел. Затем, вставляя наконечник аспиратора попеременно в каждую ноздрю, всасывают им слизь. Перед тем, как выдуть сопли из второй ноздри, наконечник тщательно очищают, а из груши опять удаляют воздух.
Молодым родителям следует знать, что сначала малыш будет сопротивляться проведению лечебной процедуры. Но, если она будет причинять ему минимальное неудобство, впоследствии привыкнет к ней. После манипуляции тщательно очищают использованный аспиратор от удаленного из носа содержимого. Хранят грушу в специальном месте, а перед следующим применением обязательно стерилизуют.
Даже самый простой прибор — резиновая груша — требует четких действий. Используя же другие назальные аспираторы, следует изучить инструкцию к ним.
Меры предосторожности
 При пользовании грушей для отсасывания соплей у новорожденных нужно быть чрезвычайно осторожным и точным в движениях.
При пользовании грушей для отсасывания соплей у новорожденных нужно быть чрезвычайно осторожным и точным в движениях.
Родители не всегда могут рассчитать силу нажатия и предвидеть реакцию малыша на это.
А ведь его слизистые оболочки чрезвычайно чувствительны, и любое неправильное движение может травмировать носик вплоть до появления кровотечения.
При слишком сильном нажатии на грушу или наконечник возможно присасывание устройства к носовому ходу и его травме. А при промывании носа физраствором ребенок может закашляться, и инфекция со слизистых может попасть в дыхательные пути.
Чтобы при проведении данной процедуры не причинить малышу вред, лучше использовать мягкий наконечник или специальный ограничитель. При появлении крови нужно наклонить головку младенца и зажать крыло носика.
Если же малыш захлебнулся жидкостью, то следует приподнять его и осторожно похлопать по спинке, удаляя тем самым жидкость из дыхательных путей.
Советы специалистов при проведении процедуры отсасывания соплей у младенца
Доктор Е. Комаровский и другие детские врачи рекомендуют для лучшего эффекта пользоваться спринцовками или другими аспираторами несколько раз в сутки: утром после пробуждения малыша, перед кормлениями и сном. Это улучшит отдых ребенка и позволит полноценно питаться.
 При слишком сильном надавливании на устройство или глубоком введении его в носик нередки травмы слизистой малыша.
При слишком сильном надавливании на устройство или глубоком введении его в носик нередки травмы слизистой малыша.
Поэтому, делая процедуры по удалению соплей из заложенного носа, не нужно спешить.
Доктор Комаровский считает, что применять аспираторы допустимо, но для избавления от слизи лучше пользоваться специальными устройствами с мягкими краями и приспособлениями, не позволяющими глубокому проникновению их в ноздри.
При этом нужно не забывать о чувстве меры и избегать дрожания рук.
Доктор напоминает о том, что жидкое носовое содержимое вытекает наружу самопроизвольно или заглатывается, стекая по задней стенке глотки. С густыми же соплями бороться очень сложно. Здесь зачастую бессильны даже самые современные аспираторы. Поэтому важно создавать такие условия, чтобы минимизировать потребность в аспираторах.
Для этого следует проводить следующие профилактические мероприятия, препятствующие появлению болезни:
- Не кутать малыша, одевая его по погоде.
- Не забывать о проведении ежедневных гигиенических процедур.
- Создавать в детской оптимальную температуру (чуть выше 20 градусов) и поддерживать высокую влажность.
- Проветривать помещение и регулярно гулять с малышом.
- При появлении у крохи соплей не допускать их засыхания, своевременно промывать носик физраствором.
Легче не допускать болезни, чем бороться с ней. Следование элементарным гигиеническим требованиям принесет пользы больше, чем использование самого современного технического средства для удаления соплей.
 Насморк у детей — дело серьезное и случается довольно часто. Аспиратор — наиболее удобное устройство для откачивания слизи и мокроты. Как пользоваться аспиратором для новорожденных, читайте на нашем сайте.
Насморк у детей — дело серьезное и случается довольно часто. Аспиратор — наиболее удобное устройство для откачивания слизи и мокроты. Как пользоваться аспиратором для новорожденных, читайте на нашем сайте.
Как научить ребенка читать быстро — обзор методик, которые могут применять родители, представлен по ссылке.
Отсасывание соплей у детей грушей или другим назальным аспиратором — эффективная и полезная для больного малыша процедура. Она улучшает его самочувствие, нормализует сон и аппетит. Но для того, чтобы эта манипуляция проходила безболезненно, даже самым простым устройством нужно умело пользоваться, соблюдать рекомендации специалистов.
Важно также ознакомиться с инструкцией, приложенной к прибору. А лучше всего — не допускать заболевания малыша: следить за его гигиеной, чаще бывать с ним на воздухе и соблюдать в детской комнате оптимальный температурный режим и влажность.
Что делать, если у ребенка насморк?
- Почаще промывайте нос. Маленькие дети еще не умеют высмаркиваться. Поэтому вам для удобства можно использовать назальный аспиратор (механический, электронный или в виде спринцовки). Месячного ребенка сложно чем-то завлечь, но маленький носик нужно почистить обязательно, чтобы он мог спокойно дышать, особенно при кормлении. Промывание солевыми растворами снизит симптомы заболевания и поможет скорейшему выздоровлению. Если у ребенка сопли сопровождаются заложенностью носа, то, помимо солевых растворов, вам понадобятся сосудосуживающие препараты. Они снимут отек и уменьшат количество выделений.
- Научите ребенка самостоятельно сморкаться. Если возраст ребенка 1 год и менее, этот навык еще не развился, но деткам чуть старше можно предложить в качестве примера задуть свечку ртом. Затем показать малышу, как это можно сделать носом. Однако выдыхать нужно осторожно. Если сделать это резко, то выделения могут уйти еще глубже, что осложнит течение болезни. После 2-3 лет ваш малыш научится это делать самостоятельно.
- Увлажните воздух. В период отопительного сезона воздух в квартире становится очень сухим и, словно губка, начинает поглощать влагу из организма. Что способствует снижению защитных функций и распространению инфекции. Увлажнитель воздуха поможет справиться с этой проблемой. С его помощью в квартире будет постоянно поддерживаться оптимальный уровень влажности, который так необходим для нашего организма.

Прозрачные сопли у ребенка — это их естественное состояние и цвет. Стоит обратить внимание на количество выделений и их продолжительность. Появление соплей у детей может быть связано с прорезыванием зубов. Обычно этот процесс начинается с 6 месяцев, у некоторых чуть позже — с 8 месяцев. Прозрачные сопли у ребенка первого года жизни могут быть достаточно долго. Активное кровоснабжение десен усиливает приток крови к слизистой носа, что увеличивает выделения. Поэтому прозрачные сопли у ребенка могут быть затяжными. Однако если это не сопровождается повышенной температурой тела и присутствует хороший аппетит, то жидкие прозрачные сопли — это не повод для беспокойства.
Сопли у ребенка и их лечение не может проводиться без специалиста в том случае, если жидкие сопли стали затяжными по времени, густыми по составу и поменяли цвет (стали желтыми или зелеными). Это может говорить о начале воспалительного процесса. Иногда быстро вылечить сопли у ребенка невозможно. В этом случае стоит понаблюдать за их составом и длительностью. Как вылечить сопли, если после оказания первой помощи стало хуже, состояние осталось прежним, так и не проходят сопли? Это может быть связано с различными причинами.
Причины длительного насморка:
- Бактериальная инфекция. Необходимо обратиться к врачу. Особенно это касается новорожденных и деток до 6-месячного возраста, которым требуется особый уход. Возможно, врач вам порекомендует ввести применение антибактериальных препаратов в виде спрея, аэрозоля или мази.
- Аллергический ринит. Если у ребенка текут сопли, как вода, то это может говорить об аллергической реакции на домашних животных, пыль, продукты питания, пыльцу растений и пр. В таком случае необходимо пройти обследование и начать лечение. Иначе затяжные выделения могут стать хроническими, что, в свою очередь, приведет к бронхиальной астме.
- Разрастание аденоидов. Увеличение аденоидной ткани приводит к уменьшению иммунных клеток, что приводит к частым простудным заболеваниям и затяжному насморку.

Во всех случаях необходима помощь специалиста, который выявит точную картину диагноза и назначит лечение. Главное при этом — не заниматься самолечением. В противном случае при самостоятельной терапии у ребенка могут возникнуть осложнения (отит, фарингит), и лечение соплей потребует присоединения антибиотиков.
Лечение насморка народными средствами:
- Солевой раствор. Его можно приготовить самостоятельно. Разведите 1 чайную ложку морской соли в 0,5 стакана теплой воды. Готовой смесью следует промыть нос с помощью спринцовки или назального аспиратора.
- Соки растений. Прекрасно справляются с этим соки алоэ или каланхоэ. Их необходимо развести с водой в соотношении 1:2, чтобы не вызвать раздражение слизистой. Закапывать в каждую ноздрю по 5 капель 2-3 раза в день. Это поможет снять отек и уничтожить бактерии.
- Ингаляции с отварами трав (календула, шалфей, эвкалипт) и эфирными маслами (кедровое, пихтовое). Это улучшит разжижение выделений и увлажнит слизистую оболочку носа.
Однако лечение ингаляциями может быть не таким уж безобидным. Здесь имеются противопоказания, на которые необходимо обратить внимание и проконсультироваться у своего лечащего врача.
Нельзя проводить ингаляции в следующих случаях:
- Имеется высокая температура.
- Наличие бронхиальной астмы, сердечной недостаточности или частых носовых кровотечений.
- Аллергическая реакция на определенные виды растений и другие компоненты, входящие в состав лекарственных препаратов.
Если у вашего ребенка сопли и все признаки начинающейся простуды, стоит давать как можно больше жидкости в виде обычной воды, а также морсов и компотов. Обильное питье будет способствовать выведению токсинов из организма и предотвращению обезвоживания.

А для того чтобы вопрос, как лечить насморк, возникал как можно реже, стоит уделить внимание профилактике данного недуга.
Профилактика ринита включает в себя:
- Систематическое закаливание.Обливания прохладной водой, когда ребенок совершенно здоров и поддержание оптимальной температуры в комнате, не превышающей 18-20°С — залог здоровья и хорошего иммунитета.
- Прогулки на свежем воздухе. Не упускайте возможность погулять с ребенком на улице, даже если там прохладно, а у ребенка сопли. Холодный воздух убивает вирусы и микробы. Одевайте ребенка по погоде, не стоит укутывать его слишком тепло, чтобы он не перегрелся. А небольшая прогулка повысит вам настроение, а значит и самочувствие.
- Правильное и сбалансированное питание, богатое витаминами и микроэлементами. В том числе малина, черная смородина, яблоки и апельсины, которые так богаты витамином С.
Сопли у ребенка — не приговор. Чуткое внимание, бдительность и постоянная забота помогут вылечить коварный насморк и увидеть счастливую улыбку здорового малыша!
Насморк у грудничка: промывание носа
Промывать нос грудному ребенку следует только по рекомендации лечащего педиатра. Если у новорожденного появился насморк, нужно обязательно вызвать врача. Зачастую бывает, что насморк носит функциональный характер, поэтому может пройти без вмешательства. Если же новорожденный простыл, необходимо следовать советам педиатра и в точности применять назначенные лекарства.
Ознакомьтесь так же: Лфк у детей с задержкой моторного развития
Содержание статьи:

Все препараты для лечения ребенка будут действовать намного эффективнее, если предварительно промыть грудничку носик.
Перед тем как промыть носик грудному ребенку, следует удалить из него накопившуюся слизь. Для этих целей отлично подойдет маленькая резиновая груша, приобрести которую можно в аптеке. Такой грушей легче всего отсасывать слизь из носика. Грудничку эта процедура, скорее всего, не понравится, как и само промывание носа. Но если этого не сделать, лечение не даст положительного эффекта.
Специальные детские солевые растворы для промывания носа продаются в аптеке. Провизор может предложить несколько их видов. Необходимо выбрать наиболее подходящий для лечения и соответствующий возрасту новорожденного.
Если нужного раствора не окажется, его можно сделать самостоятельно. Малышам до года промывают нос солевым раствором из расчета 1 ч.л. соли на 1 литр воды. Для этого необходимо в горячей воде растворить ложку соли.
Такой раствор уничтожит инфекцию и снимет отечность в носоглотке. Для малышей до года также подойдут отвары из календулы, эвкалипта, ромашки или шалфея.
Перед началом процедуры нужно заранее набрать подготовленный раствор в резиновую спринцовку.
Ребенка нужно поставить в вертикальное положение и удерживать над тазиком. Следует постоянно смотреть, чтобы рот у дитя был открыт. В этом случае жидкость свободно будет стекать по языку и носоглотке, и малыш не захлебнется.
На спринцовку следует нажимать очень осторожно, потихоньку ввести раствор в одну ноздрю, чтобы ребенок смог привыкнуть к находящейся в носике жидкости, и только потом усилить струю.
Во время промывания нужно обязательно следить за правильным положением ребенка. Голова у него должна быть немного наклонена вперед, для того чтобы раствор мог спокойно вытечь из ноздри. Подобную процедуру следует повторить и со второй ноздрей. В одну ноздрю следует закапывать раствор один раз.
Если ребеночек еще не уверенно держит головку, его нужно положить на спину и с помощью пипетки закапать подготовленный раствор. Закапывать надо небольшими порциями и следить, чтобы не попало слишком много жидкости в организм. После прочистки носа нужно отсосать остатки слизи из носика и почистить его ватными жгутиками.
Этапы развития насморка у детей
Насморк у здорового ребенка длится не более 7-10 дней. Весь этот период делится на несколько этапов:
- Первый этап занимает всего несколько часов. За это время сосуды полости носа сужаются, малыш может жаловаться на жжение в носу, отмечается учащенное чихание. Ребенок может часто чесать нос.
- Второй этап «забирает» на себя от двух до трех дней. Тогда сосуды расширяются, появляется отек, затрудненное дыхание. Организм вырабатывает большое количество прозрачной слизи, может отмечаться слезотечение, шум в ушах, головная боль. Малыш начинает гундосить. В этом периоде доктор Евгений Комаровский советует особенно тщательно следить за влажностью помещения, где находится заболевший ребенок, за температурой воздуха (не выше 20оС) и за обильным теплым питьем. Эти меры не дадут слизи засохнуть и перейти в третий этап развития насморка.
- Третий этап характеризуется наслоением бактериальной флоры. Состояние ребенка улучшается, дыхание через нос становится более-менее возможным, но слизь окрашивается от желтого до ярко-зеленого цвета, становится более вязкой, плохо высмаркивается.
При хорошем иммунитете ринит проходит через 2-3 дня, если соблюдаются все условия для скорейшего выздоровления (питье, прохлада и влажность). Тот или иной этап может либо отсутствовать, либо быть более выраженным. При слабом иммунитете или неадекватном лечении насморк может затянуться до месяца, либо стать хроническим, либо дать осложнения.
Что такое ингаляция, преимущества
Сразу вспоминается свое детство, почему-то именно те моменты, когда мама на кухне варит картофельные очистки, а потом папа садит меня рядом с собой на табурет, а мама ставит эту кастрюлю перед нами и накрывает нас одеялом. И начинается — глубокий вдох, открытым ртом, дышать не часто, или что-то в этом роде. А после мы с папой как из парилки, мокрые и довольные))).
Дело в том, что ингаляция берет свои корни с древних времен. Даже морской воздух очень полезен для организма. А если взять санатории — они всегда находятся в чистых природных зонах, со свежим воздухом и так далее. Все это природная ингаляция.
Ознакомьтесь так же: Альцгеймера болезнь пансионат
Но, не все могут позволить себе взять сразу и поехать на море или в санаторий лечится. К счастью есть множество способов делать ингаляции дома, не менее эффективные.
В чем же преимущества ингаляций? Дело в том, что это самый эффективный способ «транспортировки» лекарственных средств прямо к источнику неприятных заболеваний. Применяемые вещества оказывают эффект сразу на слизистую оболочку. Это очень эффективный способ ускорить процедуру выздоравливания, особенно если начать ингаляцию с первых дней заболевания.
Ингаляции можно разделить на три вида:
- Природные. Очень полезно. Это свежий воздух, лучше всего морской воздух. Если есть возможность, то нужно чаще бывать на свежем воздухе, на природе, желательно бывать в хвойных лесах. Не обязательно болеть, чтобы проводить такие процедуры, они всегда полезны.
- Ингаляции народными средствами, отварами. Это в основном ингаляции над паром, при помощи различных отваров. Действенный способ, но честно говоря для детишек опасен. А опасен тем, что не дай бог ребенок опрокинет на себя посуду с отваром и может ошпариться.
- При помощи небулайзера. Современный метод ингаляции. При помощи данного прибора можно с легкостью применять не только народные средства, но и различные лекарственные препараты, даже антибиотики. Ингаляции небулайзером детям абсолютно безопасны. Нет возможности обвариться кипятком или паром. Но не стоит увлекаться, перед ингаляцией необходимо проконсультироваться с врачем, выяснить каким раствором проводить ингаляции, дозировку и период ингаляции.
Хочется отметить, что первый и третий способы самые безопасные, а ингаляции небулайзером детям это идеальный вариант. Теперь разберемся, что такое небулайзер и какие виды существуют.
Что такое небулайзер
Само название аппарата говорит само за себя: «небула» переводится как туман или облако. Дело в том, что аппарат преобразует лекарственную жидкость в некий туман с мелкими частицами жидкости, которые легко проникают через дыхательные пути в легкие. При этом различные насадки делают различные размеры этих самых частиц, что позволяет данному «туману» проникать либо не глубоко (например для лечения насморка или бронхов), либо в самые удаленные уголки легких (для лечения серьезных заболеваний легких). Простыми словами как-то так.
Проще говоря, небулайзер — ингалятор, но более эффективнее обычных ингаляций и более безопасный. Плюс еще и очень прост в использовании.
Небулайзеры или ингаляторы, используются давно, но раньше они были в основном стационарными. И стоят они в основном в больницах или санаториях. Сегодня появились переносные ингаляторы и цены на них стали более доступны, что позволило иметь в каждой семье такой аппарат и не ходить каждый день на процедуры в поликлинику.
- Компрессионный.
 Самый распространенный вид и самый доступный. Но они очень шумные и без электричества не работают, что не позволяет брать его в дорогу. Принцип работы такого небулайзера прост. С помощью компрессора нагоняется воздух в специальный отсек, где лекарственная жидкость превращается в «туман». В таких аппаратах можно регулировать размер частиц тумана, применять различные насадки для ингаляции (для рта, для носа, маски). Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики.
Самый распространенный вид и самый доступный. Но они очень шумные и без электричества не работают, что не позволяет брать его в дорогу. Принцип работы такого небулайзера прост. С помощью компрессора нагоняется воздух в специальный отсек, где лекарственная жидкость превращается в «туман». В таких аппаратах можно регулировать размер частиц тумана, применять различные насадки для ингаляции (для рта, для носа, маски). Можно применять минеральную воду, физрастворы, гормональные препараты, антибиотики. - Ультразвуковой.
 Более совершенные аппараты. Они преобразуют лекарственные средства в пар под действием ультразвуковых колебаний. А значит такие аппараты менее шумные. Так же они более компактные, их можно использовать в лечении детей до 1 года, использовать в любом положении. Цена на них сравнительно не большая. Но в них нельзя регулировать размер частиц и не все препараты можно использовать.
Более совершенные аппараты. Они преобразуют лекарственные средства в пар под действием ультразвуковых колебаний. А значит такие аппараты менее шумные. Так же они более компактные, их можно использовать в лечении детей до 1 года, использовать в любом положении. Цена на них сравнительно не большая. Но в них нельзя регулировать размер частиц и не все препараты можно использовать. - Электронно-сетчатый или мембранный.
 Еще они называются меш-небулайзеры. Принцип работы их в следующем: лекарственное вещество продавливается через сетчатую мембрану при помощи ультразвука с частотой 180 кГц. Преимущества их в следующем: без шумные, работают как от сети, так и на батарейках, можно использовать любые растворы, большое количество насадок. Недостаток только один — высокая стоимость.
Еще они называются меш-небулайзеры. Принцип работы их в следующем: лекарственное вещество продавливается через сетчатую мембрану при помощи ультразвука с частотой 180 кГц. Преимущества их в следующем: без шумные, работают как от сети, так и на батарейках, можно использовать любые растворы, большое количество насадок. Недостаток только один — высокая стоимость.
Как выбрать небулайзер детям
Чтобы делать ингаляции небулайзером детям, нужно понять, что реально нужен и придерживаться некоторым критериям:
- Перед выбором аппарата желательно проконсультироваться с врачем, какой вид подойдем в вашем случае. И не забывайте, что Вы будите им пользоваться не один раз, но и в будущем тоже.
- Выбирайте небулайзер в форме игрушки, чтобы заинтересовать ребенка. Хорошо в этом плане работает фирма «Литл Доктор»
- Желательно выбирать небольшой и не шумный аппарат.
- Хорошо детишкам подходят меш-небулайзеры, ими удобно пользоваться и в дороге.
- Приобретая аппарат, объясните малышу что это добрый доктор-небулайзер.
- Если ребенок подвержен частым простудам, то лучше использовать ультразвуковой небулайзер.
Правила проведения ингаляций небулайзером
В первую очередь, после приобретения небулайзера необходимо внимательно прочитать инструкцию. А теперь рассмотрим не сложные рекомендации, которые позволят дольше проработать аппарату, правильно сделать процедуру ингаляции и не навредить своему чаду.
- Прочитайте инструкцию и запомните, а лучше выпишите, те препараты, которыми нельзя проводить ингаляцию на Вашем небулайзере (если таковые имеются).
- Перед ингаляцией нельзя применять отхаркивающие средства.
- Растворять препараты необходимо только в физрастворе! Ни в коем случае нельзя растворять в кипяченной воде. Кроме того, те средства, которые обычно используются для ингаляций паровых, нельзя использовать в небулайзере, ни в коем случае нельзя!
- Заправлять аппарат следует непосредственно перед самой ингаляцией, используя при этом стерильные шприцы и иглы.
- Во время проведения ингаляции следует дышать медленно и глубоко, этому нужно научить ребенка.
- Если вы используете маску, то она должна плотно прилегать к лицу, иначе результата не будет. Если ребенку не подходят маски по размеру, лучше использовать другую насадку (например для ингаляции ртом).
- После проведения ингаляции, аппарат необходимо тщательно вымыть, лучше всего стерилизовать.
- Обычное мытье заключается в замачивании в мыльном растворе, промывании в проточной воде и высушивании.
- Кипятить можно только те детали, которые подлежат кипячения по инструкции, иначе они могут испортиться. Если сомневаетесь, то не кипятите.
- Составные части, которые нельзя кипятить, можно продезинфицировать специальным раствором: перекиси водорода, раствором септодора или раствором хлорамина. Не забудьте удалить остатки этих растворов
Какие средства можно использовать в небулайзере
Перед тем как делать ингаляции детям, обязательно проконсультируйтесь у педиатра! Не стоит заниматься самолечением! Педиатр сама назначит вам раствор и дозировку, просто сообщит, что у вас есть небулайзер и какого типа.
Конечно ингаляции небулайзером детям очень эффективны при насморке и кашле. К тому же безопасны, чем паровые ингаляции. Можно применять ингаляции при ангине, единственное ограничение — гнойная ангина. В остальном, можно ускорить выздоравливание и облегчить боль в горле.
Нельзя еще делать ингаляции при температуре выше 37,4.
Вообще, не хотелось писать и расписывать конкретные рецепты для небулайзеров, так как при лечении детей нужно с особой осторожностью ко всему относиться, плюс сам я не врач и мало ли, могу навредить.
Но опять же, у нас есть опыт в использовании небулайзера, поэтому мы опишем самые простые и распространение растворы. Так же, усвоив данный материал, вы уже будете подкованными и будите знать, что спросить у педиатра.
Растворы для небулайзера при кашле у детей.
Начнем с того, что прежде чем делать ингаляции детям, внимательно читайте инструкции препаратов, даже если вам назначил педиатр, проверяйте, читайте и еще раз уточняйте у педиатра, если Вам что-то не понравилось. Таким образом Вы точно никак не навредите своему драгоценному ребенку, а сможете облегчить течение заболевания и вылечить быстро.
При сухом непродуктивном кашле, типичном для коклюша, стеноза гортани и других патологий в новорожденном возрасте назначают Атровент или Вентолин. В инструкции все подробно расписано.
Сальбутамол или Биротек назначают только с 4-х лет, а Беродуал только с 6-и лет.
При влажном кашле назначают муколитики, причем с рождения можно применять растворы на основе амброксола (Амбробене, Флавамед). С 3-х месяцев можно применять Бронхипрет. с 2-х лет уже можно применять АЦЦ.
Противовоспалительные средства стоит вводить с осторожностью, особенно на растительной основе. Они могут вызвать аллергию.
При бронхите, если он не сопровождается обструкцией дыхательных путей, можно использовать следующие растворы:
- Пертуссин. Детям до 12 лет разводят в соотношении 1:2 (2 части физраствора), старшим можно 1:1.
- Лазолван (Амбробене, Амброксол). Детям разводят 2:2.
- Минеральная вода Боржоми или Нарзан. Но перед использованием обязательно избавьтесь от газов!
Растворы для небулайзера при насморке у детей
От насморка отлично помогает раствор Синупрет. Он хорош богатством состава и способствует восстановлению естественных механизмов слизистой оболочки, устранению отека и выводу слизи из придаточных пазух.
Его разводят физраствором:
- от 2-х до 6-и лет — 1:3
- от 6-и до 16-и лет — 1:2
- для подростков и взрослых — 1:1
Иногда педиатры советуют дополнить терапию противовирусными средствами, но если только педиатр назначил! Можно использовать противовирусные такие как Деринат или обычный интерферон, который можно применять даже грудничкам. При этом порошковый интерферон разбавляют физраствором, а Деринат заливают в чистом виде.
И еще пара полезных растворов.
Часто, в виде ингаляции применяют обычны физраствор, которым растворяют любые другие препараты для ингаляции в небулайзере, он сам по себе очень полезен и для ингаляции небулайзером детям. Физраствор — физиологический или изотонический раствор натрия хлорида 0,9 %, идеальный для человеческого организма.
Его приобретают в аптеке или готовят самостоятельно (на 1 литр воды одну чайную ложку соли без горки). Его используют с целью:
- Увлажнению слизистых, что способствует облегчению раздражения в горле,
- Разжижает мокроту и способствует лучшему выведению,
- Оказывает противовоспалительное действие.
Делают следующие пропорции по возрастам:
- грудничку — 1 мл,
- до 4-х лет — 2 мл,
- от 4-х до 7-и лет — 3 мл,
- взрослым — 4 мл.
Количество влитой в камеру прибора жидкости и определяет время, которое ребенок будет дышать. Так грудничку достаточно и пары минут, а дошкольникам и школьникам — от 4-х до 10-и минут.
Содовый раствор для ингаляции небулайзером. Содой раствор — природный муколитик и антисептик, применяется при бронхитах и различных заболеваниях горла, гортани.
Когда применяются щелочной раствор для ингаляции, то разжижается вязкий секрет, происходит увлажнение и изменяется рН слизистой. А как известно, для большинства патогенных микроорганизмов благоприятной средой является кислая, поэтому щелочные растворы снижают активность таких организмов.
Поэтому содовый раствор можно применять как при влажном, так и при сухом кашле. Кроме того этот раствор является природным и ингаляции небулайзером детям безопасен, даже для самых маленьких детишек.
Существует уже готовый препарат для ингаляций — сода-буфер. Но можно и самим приготовить, тут ничего сложного. Для этого на 1 литр физраствора добавляем чайную ложку поваренной соды. Для ингаляции применяем точно такие же пропорции, как при физрастворе (4 мл для взрослого).
При гайморите, рините или боли в горле, в готовый раствор добавляют 1-2 капли йода, при этом длительность процедуры нужно уменьшить примерно в 2 раза.