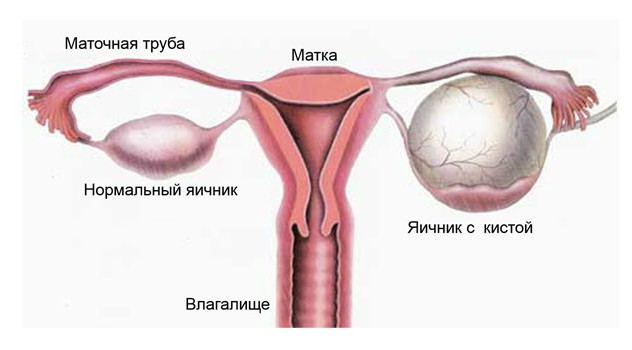
Содержание
- Хгч или гормон новой жизни: расшифровка по дням
- В чем его важность?
- На каких сроках его можно обнаружить?
- Что из себя представляет?
- Значение для медицины
- Как меняется уровень «гормона беременности» после овуляции?
- Другое применение «гормона беременности»
- Как изменяется уровень ХГЧ по дням после овуляции?
- Суть вопроса
- Отклонения от нормы
- Почему повышается уровень ХГЧ?
- Нормы ХГЧ по дням после овуляции
- Что такое ХГЧ
- Уровень ХГЧ у женщин после овуляции
- Хгч по дням при беременности
- Причины изменения уровня гормона
- Причины повышения вне беременности
- Снижение при беременности
- Когда сдавать анализ мочи и крови на ХГЧ
- Подготовка к сдаче анализа
- Нормальные показатели уровня ХГЧ во время овуляции
- Невидимый защитник эмбриона
- Как понять, что «визит аиста» состоялся?
- Такой важный и непостоянный — гормон ХГЧ
- Многозначительные цифры
- Стоит ли паниковать, если показатели ХГЧ — далеки от идеала?
- Хгч по дням после овуляции: концентрации и причины их изменения
- Что представляет собой ХГЧ
- Как проводится исследование ХГЧ
- Таблица нормальных значений ХГЧ в соответствии со сроком гестации
- Причины низкого и высокого ХГЧ
- Укол ХГЧ для овуляции
- Противопоказания к уколу ХГЧ
Содержание
В чем его важность?
ХГЧ в организме беременной женщины вкупе с другими гормонами выполняет ряд функций, делающих возможным полноценное развитие беременности.
- Тормозит наступление фолликулиновой фазы менструального цикла. Говоря простым языком, ХГЧ препятствует созреванию фолликулов в яйцеклетке, а значит и наступлению месячных.
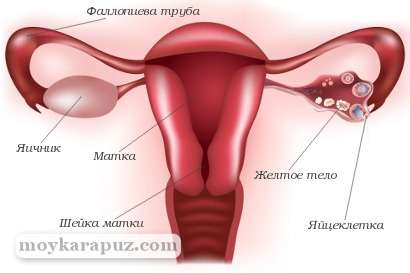
- Поддерживает функционирование желтого тела. Желтое тело – это эндокринный орган, вырабатывающий прогестерон (гормон подготавливающий матку к наступлению беременности). Если беременность не наступает, желтое тело атрофируется и подвергается распаду. В случае наступления беременности желтое тело продолжает функционировать примерно до 12 недели беременности, т. е. до того момента, когда плацента становится способной к выработке необходимого количества гормонов. ХГЧ не только продлевает функциональную активность желтого тела до необходимого срока, но и многократно увеличивает секреторную активность этой временной железы. Вырабатываемое ей количество прогестерона в десятки раз превышает привычный уровень этого гормона в организме небеременной женщины.
 Снижает тонус и сократительную активность мышечного слоя матки. Благодаря этой функции ХГЧ, становится возможным сохранение и дальнейшее развитие беременности.
Снижает тонус и сократительную активность мышечного слоя матки. Благодаря этой функции ХГЧ, становится возможным сохранение и дальнейшее развитие беременности.- Поддерживает выработку яичниками эстрогенов и андрогенов слабой активности.
- Создает умеренную иммуносупрессию, путем стимуляции коры надпочечников к выработке стероидных гормонов с целью предупреждения отторжения организмом беременной наполовину чужеродного организма ребенка.
На каких сроках его можно обнаружить?
После того, как произошла овуляция (выход зрелой яйцеклетки их фолликула) яйцеклетка становится доступной для оплодотворения. На этом этапе ХГЧ в организме здоровой женщины не обнаруживается. Если в этот период происходит незащищенный половой акт, мужские половые клетки (сперматозоиды) устремляются на «свидание» с яйцеклеткой.
После завершения процесса оплодотворения, образовавшаяся зигота должна пройти маточную трубу для проникновения в полость матки. Такой путь занимает от нескольких часов до 3-х суток. Двигаясь по фаллопиевой трубе (маточная труба) оплодотворенная яйцеклетка (зигота) многократно делится.
После того, как закончится движение по маточной трубе, и образовавшийся зародыш попадет в полость матки, происходит его прикрепление к внутренней стенке матки (имплантация). С момента благополучного завершения имплантации начинается беременность.
 При внедрении эмбриона в стенку матки одновременно начинают формироваться оболочки плода, в том числе и ворсины хориона. После того, как ворсины хориона начинают свое формирование, в кровь будущей мамы начинает поступать хорионический гонадотропин («гормон беременности»), источником которого и являются образующиеся ворсины.
При внедрении эмбриона в стенку матки одновременно начинают формироваться оболочки плода, в том числе и ворсины хориона. После того, как ворсины хориона начинают свое формирование, в кровь будущей мамы начинает поступать хорионический гонадотропин («гормон беременности»), источником которого и являются образующиеся ворсины.
Наступление имплантации совпадает с 6 днем после овуляции, следовательно, и обнаружение ХГЧ в минимальном количестве становится возможным, начиная с этого срока.
Далее, по мере развития беременности происходит лишь накопление хорионического гонадотропина.
Значение для медицины
ХГЧ выводится из организма беременной женщины с мочой. Именно в моче можно обнаружить характерные для хорионического гонадотропина бета-субъединицы.
Благодаря этому, стало возможным создание теста на беременность.
 Определение возможной беременности можно проводить не раньше 2-х недель после овуляции. Обычно этой информацией владеют женщины, стремящиеся забеременеть, так как, измеряя базальную температуру, они могут с большой долей вероятности назвать день наступления овуляции.
Определение возможной беременности можно проводить не раньше 2-х недель после овуляции. Обычно этой информацией владеют женщины, стремящиеся забеременеть, так как, измеряя базальную температуру, они могут с большой долей вероятности назвать день наступления овуляции.
В повседневной жизни большее значение имеет задержка менструации. Если задержка произошла на 3 -5 дней, то рекомендуется определение ХГЧ в утренней моче, так как именно она содержит наибольшую концентрацию «гормона беременности» (ХГЧ).
Если приход месячных задержался на срок более 7-ми дней, то определять ХГЧ можно и в дневной моче, поскольку к этому времени его уровень уже достаточно высок.
У беременных женщин анализ на ХГЧ используется для диагностики возможных патологий плода. Для этого будущей маме необходимо сдать кровь на ХГЧ в период с 16 по 20 неделю беременности. В комплексе с ХГЧ определяются такие гормоны как альфафетопротеин (АФП), эстриол (Е3). Определение такого комплекта гормонов делают возможным определение группы риска рождения ребенка с генетическими заболеваниями (синдром Дауна, Шершевского-Тернера), задержкой внутриутробного развития, аномалий развития некоторых отделов систем и органов.
Низкий уровень хорионического гонадотропина может свидетельствовать о нарушениях нормального течения беременности, например, о внематочной или замершей беременности. И в том, и в другом случае требуется немедленная врачебная помощь.
Высокий уровень ХГЧ может указывать на развитие многоплодной беременности, например, двойни или тройни. Следует помнить, что количество «гормона беременности» находится в прямой зависимости от количества плодов, сколько плодов вынашивает женщина, во столько раз и будет увеличен уровень ХГЧ.
 Следует отметить, что подобный метод диагностики позволяет выделить женщину в группу риска для дальнейшего детального обследования, но не делает возможным постановку точного диагноза.
Следует отметить, что подобный метод диагностики позволяет выделить женщину в группу риска для дальнейшего детального обследования, но не делает возможным постановку точного диагноза.
С помощью ХГЧ диагностируют не только беременность, но и наличие в организме гормонпродуцирующей опухоли у мужчин и небеременных женщин. У этих категорий людей возможно определение в крови большого количества «гормона беременности» (ХГЧ) источником которого является опухоль.
Другое применение «гормона беременности»
Учеными давно разработаны методы получения ХГЧ, который успешно используется для лечения бесплодия в комплексе с лютеинизирующим и фолликулостимулирующим гормонами.
Хорионический гонадотропин содержится в таких препаратах как «Хорагон», «Прегнил», «Гонакор» и другие.
После предварительной подготовки организма женщины препаратами, содержащими лютеинизирующий и фолликулостимулирующий гормон, делается укол одного из препаратов ХГЧ для стимуляции наступления овуляции.
 Достаточно одного укола ХГЧ, чтобы через сутки произошла овуляция. Но, для наступления долгожданной беременности одной лишь овуляции не достаточно. За 24 часа до и еще в течение 24 часов после введения ХГЧ должен произойти незащищенный половой акт. Только в этом случае возможно наступление беременности.
Достаточно одного укола ХГЧ, чтобы через сутки произошла овуляция. Но, для наступления долгожданной беременности одной лишь овуляции не достаточно. За 24 часа до и еще в течение 24 часов после введения ХГЧ должен произойти незащищенный половой акт. Только в этом случае возможно наступление беременности.
Такая схема лечения используется в основном для лечения бесплодия, в основе которого лежит гормональный дисбаланс, препятствующий наступлению беременности.
Происхождение и функции гормона
После оплодотворения яйцеклетка начинает вырабатывать новый для организма тип гормона. На шестые-восьмые сутки зародышевая ткань синцитиотрофобласт берет эту функцию на себя. ХГЧ по структуре похож на гонадотропные гормоны — лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) — но отличается строением бета-субъединицы. Поэтому и эффекты ХГЧ аналогичны ЛГ — стимуляция желтого тела для выработки прогестерона. Но хорионический гонадотропин, в отличие от лютеинизирующего гормона, более устойчив: его действие длится до 12 часов.
В организме небеременной женщины и у мужчин гормон не производится. Но во время гестации без него обойтись невозможно. ХГЧ при беременности играет ведущую роль в следующих процессах.
-
Желтое тело
. В норме оно регрессирует через 14 дней после овуляции. Но при высоком уровне ХГЧ функция желтого тела не ослабевает, а многократно возрастает до момента формирования плаценты.
- . Оказывает слабое стимулирующее действие на фолликулярный аппарат, что приводит к выработке эстрогенов и андрогенов.
-
Надпочечники
. Вызывает временную умеренную гиперплазию коры надпочечников, увеличивает выработку глюкокортикоидов. Они обеспечивают защиту женщины от стресса, а также вызывают иммуносупрессию, необходимую для вынашивания ребенка.
-
Плацента
. Поддерживает ее функцию, способствует увеличению ее питания и усиленному росту ворсин хориона.
-
Семенники плода
. Стимулирует клетки семенников ребенка мужского пола на выработку тестостерона и поддерживает эту функцию до самых родов. Под влиянием мужского гормона к моменту родов яички опускаются в мошонку.
Нормы ХГЧ по дням и неделям беременности (таблицы)
Вырабатываться ХГЧ начинает после слияния яйцеклетки и сперматозоида. Но анализ крови покажет его концентрацию не раньше, чем на шестые сутки от оплодотворения, а иногда только на девятые. При этом прирост гормона быстрый. Если эмбрион развивается правильно, на ранних сроках происходит удвоение ХГЧ каждые двое суток. Максимальная концентрация определяется к 11 неделе гестации, а затем происходит небольшое снижение показателей. Если за три месяца до конца беременности количество вновь становится повышенным, то это неблагоприятный симптом, который может быть показателем резус-конфликта матери и плода.
Показания для назначения анализа на ХГЧ при беременности следующие:
- установление факта беременности на раннем сроке;
- исключение внематочной беременности;
- угроза выкидыша;
- неразвивающаяся беременность;
- диагностика пороков развития плода;
- после искусственного аборта.
Этот гормон помогает выявить опухоли: пузырный занос, хорионэпителиому.
Динамика изменений
Ниже приведена таблица, в которой отражены нормальные показатели ХГЧ по неделям. Динамика изменений расскажет, хорошо ли протекает беременность.
Таблица — ХГЧ по неделям беременности (норма)
Для исследования нужна венозная кровь. Сдают ее утром натощак. Накануне вечером отказываются от острой и жирной пищи. Если женщина предполагает беременность в данном цикле, ХГЧ можно сдать еще до наступления задержки, через две недели после полового акта. При отрицательном результате анализа и задержке месячных анализ повторяют через неделю.
Исследование во время искусственного оплодотворения
При ЭКО исследование проводится через две недели после подсадки эмбриона. Анализ позволяет определить:
- прижились ли зародыши;
- наличие внематочной беременности;
- гибель эмбриона;
- пороки развития.
Но в случае с ЭКО одного исследования недостаточно. Требуется анализ динамики ХГЧ, которую отслеживают по определенным суткам. Показатели оценивают по специальной таблице.
Таблица — ХГЧ по дням (норма)
Если женщина вынашивает несколько плодов, то содержание гормона будет пропорционально увеличиваться. Например, при двойне значения ХГЧ, приведенные в таблице, удвоятся.
Причины отклонений в анализах
Отклонение значений гормона ХГЧ от нормы может происходить как в большую, так и в меньшую стороны. Причины высокой концентрации заключаются в следующем:
- хромосомные аномалии у ребенка;
- пороки развития плода;
- беременность двойней, тройней;
- гестационный сахарный диабет;
- трофобластические опухоли;
- прием препаратов ХГЧ.
Пониженный ХГЧ наблюдается при определенных патологических состояниях:
- угрожающий выкидыш;
- внематочная беременность;
- антенатальная гибель плода;
- замершая беременность;
- хромосомные патологии.
При развитии тяжелого гестоза хорионический гонадотропин может значительно увеличиваться, но происходит это не ранее 20 недели вынашивания.
Внематочная беременность
Если оплодотворенная яйцеклетка прикрепилась вне полости матки, то симптомы будут такими же, как и при обычной беременности на ранних сроках:
- сонливость;
- слабость;
- задержка менструации;
- нагрубание молочных желез.
При задержке женщины используют экспресс-тесты, действие которых основано та определении хорионического гонадотропина в моче. Если его концентрация в крови достаточно высока, он начинает выводиться почками. Но при внематочной тест может оказаться слабоположительным, что не отменяет наступление беременности.
Иногда тест остается отрицательным, а симптомы беременности нарастают. Тогда на помощь приходят УЗИ и анализ крови на ХГЧ. В первые две-три недели плодное яйцо не всегда удается обнаружить. Расшифровка анализа покажет несоответствие величины гормона предполагаемому сроку гестации. Затем могут появиться дополнительные симптомы, указывающие на эктопическое прикрепление плодного яйца:
- боль в животе;
- кровянистые выделения из половых путей;
- сердцебиение и слабость.
Низкий уровень гормона связан с нарушением функционирования трофобласта: зародыш прикрепляется в полости маточной трубы, где нет условий для достаточного кровоснабжения и питания.
Гибель плода
С помощью экспресс-теста на ранних сроках беременности в моче может определяться ХГЧ. Женщина ощущает все признаки свершившегося зачатия. Но при динамическом осмотре у врача обнаруживается отставание размеров матки от срока гестации. Анализ при замершей беременности покажет очень низкий ХГЧ. Погибший зародыш перестает вырабатывать гормон, но концентрация в крови снижается постепенно.
При антенатальной гибели плода, которая случается во втором-третьем триместрах, к анализу на гормон не прибегают. УЗИ и КТГ при диагностике этого состояния более информативны и занимают намного меньше времени.
Аномалии развития
В сроке до 12 недель женщинам проводят обязательный пренатальный скрининг. Он должен выявить грубые пороки развития, являющиеся показаниями для прерывания беременности. Обязательными этапами являются УЗИ, а также анализ на ХГЧ и РАРР-А. Даже при нормальном результате в 16-18 недель рекомендуется проведение тройного теста, который включает:
- ХГЧ;
- АПФ;
- эстриол-А.
Отклонение от нормальных показателей, по отзывам врачей, встречается при следующих тяжелых наследственных патологиях:
- синдром Дауна;
- дефекты нервной трубки;
- синдром Патау;
- трисомия 18 (синдром Эдвардса);
- синдром Тернера.
Диагноз не ставят только на основании одного анализа, но это является показанием для проведения инвазивных исследований:
- амниоцентеза;
- кордоцентеза;
- биопсии ворсин хориона.
Риск хромосомных аномалий увеличивается, если женщина старше 35 лет и ранее не рожала. Обследование рекомендуется и тем, у кого есть дети с пороками развития, были выкидыши в раннем сроке.
Трофобластические опухоли
Иногда вместо полноценной беременности развивается пузырный занос — на месте хориона формируется множество разрастаний в виде пузырей. Эмбриональные ткани могут отсутствовать или быть изменены. ХГЧ при этом превышает норму в два и более раз.
Иногда после аборта или родов формируется опухоль хорионкарцинома. При высоком риске патологии исследование проводится через 40 дней после прерывания беременности или родов. Показатели анализа могут или сохраняться высокими, или даже увеличиваться.
Уровень ХГЧ при беременности должен быть достаточным для стимуляции желтого тела и сохранения ребенка. Этот гормон выпускается и в виде инъекционных препаратов, но используется в других целях. Его назначают мужчинам при необходимости повысить выработку тестостерона, чтобы обеспечить рост сперматозоидов. Женщинам, которые готовятся к ЭКО, хорионический гонадотропин вводят для стимуляции овуляции и дальнейшего поддержания функции желтого тела.
Причины для сдачи анализов
Не всем парам при обследовании назначается анализ крови на гормоны при планировании беременности: происходит это только в определённых случаях, представляющих собой проблему. Это может касаться как неудачных попыток зачатия ребёнка, так и его вынашивания при предыдущих беременностях. Чаще всего обследование предлагают, когда:
- нарушается менструальный цикл;
- наблюдаются признаки гиперандрогении: чрезмерное ожирение, сильная угревая сыпь, повышенное оволосение;
- в наличии — проблемное зачатие: беременность не наступает при активной половой жизни в течении целого года;
- неблагополучно протекали предыдущие беременности, которые закончились такими последствиями, как замирание плода или выкидыш;
- возраст женщины составляет больше 35 лет.
Любая из вышеназванных причин является поводом для прохождения целого ряда дополнительных обследований. Врач-эндокринолог посоветует, какие именно и когда сдавать анализы на гормоны при планировании беременности: лучше всего сделать это примерно за полгода до предполагаемой даты зачатия малыша. В этом случае можно будет выявить проблему и заняться её полным устранением. Кровь из вены и анализ мочи покажут, всё ли в порядке с гормональным фоном будущих родителей и готовы ли они к зарождению новой жизни.
Созревание яйцеклетки
Созревание яйцеклетки – это один из этапов менструального цикла. Овогенез – научное название процесса образования яйцеклеток в яичниках. Форма яйцеклетки – сферическая, в ней находится питательный запас для жизнеобеспечения зародыша на первых этапах развития.
Весь менструальный цикл контролируется гормонами, уровень которых то повышается, то понижается в крови. При повышении уровня фолликулостимулирующего гормона происходит развитие (созревание) яйцеклетки.
Сколько дней созревает яйцеклетка?
Период созревания яйцеклетки может длиться от нескольких дней до месяца, однако чаще всего процесс созревания яйцеклетки занимает 2 недели.
В самих фолликулах вырабатывается гормон эстроген, без которого невозможно нормальное созревание яйцеклеток и овуляция. При достижении эстрогеном определенного уровня (максимального), гипофиз резко увеличивает продуцирование еще одного вида гормона – лютеинизирующего. Под влиянием этого гормона созревшая яйцеклетка покидает фолликул, происходит овуляция.
Иногда происходит одновременное созревание двух яйцеклеток, при одновременном оплодотворении которых на свет появятся близнецы. Не обязательно они будут очень похожими, поскольку являются разнойяцевыми. А вот если в процессе деления одна оплодотворенная яйцеклетка разойдется на две или более частей, то родятся абсолютно идентичные однояйцевые близнецы.
Женская половая клетка, из которой может развиться здоровый организм в результате оплодотворения, содержит гаплоидный (одинарный) набор хромосом. От того, какой набор хромосом имеет яйцеклетка, зависит конечный результат. Если в процессе созревания в яйцеклетке происходит нарушение структуры хромосом или изменение в их числе, то речь идет об аномальной яйцеклетке. Если такая яйцеклетка оплодотворяется, то в большинстве случаев зародыш, развивающийся из нее, погибает на одной из стадий беременности.
Когда яйцеклетка готова к оплодотворению?
После того, как произошла овуляция и созревшая яйцеклетка вышла из фолликула в брюшную полость, она захватывается маточной трубой и направляется в ее внутреннюю часть. Яйцеклетка медленно спускается по трубе к матке. Это – самый подходящий период для оплодотворения яйцеклетки. Если оплодотворения не произойдет, то в течение 24-х часов яйцеклетка погибнет. Для того чтобы повысить шансы зачатия, нужно знать, на какой день созревает яйцеклетка. Обычно созревшая яйцеклетка готова к оплодотворению на 14 день цикла. Этот день является наиболее благоприятным для оплодотворения.
Почему яйцеклетка может не созревать?
Причин для такого явления существует несколько. Наиболее частые из них:
- проблемы с овуляцией, когда менструальный цикл слишком короткий или, наоборот, слишком длинный. Возникает риск, что яйцеклетка не успевает созревать или попросту нежизнеспособна;
- дисфункция яичников вследствие нарушения выработки необходимых гормонов, из-за чего нарушается процесс созревания фолликула. Яйцеклетка в этом случае или не созревает вообще, или является нежизнеспособной.
От чего зависит продолжительность овуляции?
Поскольку женская половая клетка живет не очень долго, правильнее говорить не о продолжительности овуляции, а о продолжительности овуляторного периода. Это тот промежуток времени, когда женщина может забеременеть. Поскольку сперматозоиды могут находиться в организме женщины до недели, то благоприятный промежуток времени для зачатия – 5 дней до овуляции и 2 дня после. Именно по этой причине неделя в середине цикла считается очень хорошей для зачатия.
Продолжительность данного периода может зависеть от многих факторов.
- Продолжительность цикла
- Физнагрузки
- Нервное напряжение и стрессы
- Заболевания гинекологической сферы
- Прием гормональных таблеток.
Когда наступает овуляция
При стандартном 28 дневном цикле, выход яйцеклетки происходит на 14 день цикла. Запомните, что первый день цикла – это первый день менструации. Конечно, это средняя цифра. Чем короче цикл, тем раньше происходит овуляция. И наоборот – при длинном цикле яйцеклетка выйдет позже. Например, при 30 дневном цикле овуляция произойдет на 17 день цикла. При 25 дневном цикле яйцеклетка выходит на 11 день.
Увы, по многим причинам овуляция может не произойти вовсе. Главный враг всей репродуктивной системы – стрессы. Нервная работа вполне может заставить яичники угаснуть.
Что происходит при зачатии после овуляции?
При оплодотворении женской половой клетки она сливается со сперматозоидом. В дальнейшем эта зигота может путешествовать еще несколько дней, пока не произойдет имплантация. Это внедрение будущего эмбриона в слизистую матки. Там зигота начинает свое развитие. Как только это произошло, беременность можно считать наступившей.
Симптомы овуляции.
Как узнать, когда наступает овуляция? Лучше всего прислушаться к своим ощущениям. Есть несколько признаков, по которым можно распознать выход яйцеклетки из яичника.
- Боли в яичнике.
- Покалывание в матке.
- Розоватые выделения.
- Влагалищные выделения становятся похожими на яичный белок.
- Женщина может чувствовать усиление сексуального желания и обострение сексуальных ощущений.
Все это можно назвать субъективными признаками. А вот как точно определить овуляцию?
Методы определения овуляции.
Итак, определить, когда яйцеклетка выйдет из яичника, можно как дома, так и у врача. К домашним методам можно отнести использование тестов и измерение базальной температуры.
Тесты. В аптеке можно купить специальные тесты, которые улавливают повышение уровня лютеинизирующего гормона. Самый простой вариант – тестовые полоски, которые стоят недорого. Однако у них есть и минус – они не всегда достоверны.
В настоящее время пользуются популярностью электронные тесты. Они стоят дороже, однако ими можно пользоваться не один раз, кроме того, они гораздо достовернее. В дальнейшем нужно будет приобретать лишь полоски-индикаторы для мочи, которые стоят дешево.
Стимуляция овуляции
Что делать, если овуляции нет? В этом случае врач принимает решение о том, чтобы стимулировать яичники женщины. Один из наиболее простых методов – прием гормональных контрацептивов около трех месяцев. Яичник впадает в спячку, а затем начинает работать с удвоенной силой. Увы, иногда такой метод может не подействовать.
В таком случае врач назначает более серьезные гормональные препараты и уколы. В период стимуляции возможно появление некоторых побочных эффектов – повышение аппетита, плаксивость, раздражительность. Чтобы провести стимуляцию, нужно пройти ряд исследований.
- Общий анализ крови, анализы крови на сахар, на свертываемость крови, а также на ВИЧ, гепатит и сифилис. Анализы проходят оба партнера.
- Исследование функции щитовидной железы.
- Мазки из половых путей на наличие ЗППП. Также сдают оба партнера.
- УЗИ груди
- Онкологический анализ соскоба из шейки матки.
- Исследование на проходимость труб
- Исследование жизнеспособности спермы мужчины.
- Исследование полости матки на воспаления.
Перед стимуляцией обязательно необходимо рассказать врачу обо всех перенесенных заболеваниях.
Как подготовить организм к стимуляции.
Подготовка к стимуляции и заключается в проведении всех необходимых исследований. Однако стоит немного подготовить организм к такому вмешательству.
Прежде всего, следует наладить питание. Меню должно быть сбалансированным. Полностью исключить необходимо алкоголь и сигареты. Уменьшить потребление сладкого, острого, жирного и копченого. В рацион следует добавить как можно больше свежих фруктов, овощей, молочных продуктов. Необходимо пить много воды.
Далее необходимо минимизировать стрессы. Если совсем избежать их не получается, желательно начать прием легких успокоительных препаратов.
На этапе планирования и перед стимуляцией яичников оптимальным будет увеличить количество прогулок на свежем воздухе. Чтобы восстановить силы организма, необходимо также спать не меньше 9 часов в сутки.
Фазы менструального цикла
 Менструальный цикл — период, начинающийся с 1-ого дня менструации и заканчивающийся 1-го дня следующей. Среднестатистическая длительность его составляет 28-29 дней, предельная продолжительность — 23-35 дней. Если меньше или больше, то это свидетельствует о наличие сбоя в гормональной системе женщины.
Менструальный цикл — период, начинающийся с 1-ого дня менструации и заканчивающийся 1-го дня следующей. Среднестатистическая длительность его составляет 28-29 дней, предельная продолжительность — 23-35 дней. Если меньше или больше, то это свидетельствует о наличие сбоя в гормональной системе женщины.Менструальный цикл делится на 2 фазы. При нормальном цикле первая фаза составляет 7-21 дней. В этот период женский организм готовится к возможному зачатию — созревает в яичнике доминантный фолликул, из которого позже появится яйцеклетка, готовая к оплодотворению. После выхода их фолликула яйцеклетка попадает в брюшную полость, где захватывается в ампулу маточной трубы и начинает очень медленно по ней перемещаться. Если на ее пути встретятся сперматозоиды — наступит оплодотворение. Вторая фаза начинается с момента овуляции, которая, независимо от длительности менструального цикла, длится 14 дней (плюс/минус 2 дня). В период 2-ой фазы в яичнике на месте выхода яйцеклетки созревает желтое тело, которое в случае наступления беременности будет обеспечивать ее сохранность в первое время. Если же оплодотворение не произошло, желтое тело разрушится, яйцеклетка погибнет, уровень гормонов упадет и начнутся месячные. Все — один менструальный цикл закончился и тут же начался следующий такой же.
Зачем знать симптомы и признаки овуляции
- Определение овуляции поможет узнать благоприятный день для зачатия ребенка.
- Помогут предотвратить незапланированную беременность. Но это возможно лишь в том случае, если у женщины регулярный менструальный цикл.
- Помогут при планировании пола будущего ребенка. Существует мнение, что половой акт в день овуляции приведет к рождению ребенка мужского пола, а за 1-2 дня до нее — женского пола. Считается, что сперматозоиды, носящие в себе мужские хромосомы более быстрые, но менее выносливые, поэтому, если пара хочет мальчика, то в день овуляции способны быстрее добраться до яйцеклетки именно эти сперматозоиды. Сперматозоиды, носящие женские хромосомы наоборот — медленные, но обладают высокой жизнеспособностью. Если половой акт произошел за 1-2 дня до выхода яйцеклетки, то сперматозоиды с мужскими хромосомами все уже погибнут, а с женскими поплывут выполнять свое предназначение.
Как определить и узнать день овуляции

Признаки овуляции
Зачастую женщины могут определить день овуляции без тестов и анализов — им достаточно прислушаться к собственным ощущениям. Это могут быть кратковременные ноющие боли внизу живота, обычно с одной стороны; набухание молочных желез; усиление метеоризма; изменение настроения (раздражительность, плаксивость); острое сексуальное желание.
Происходящие изменения в организме можно не только ощутить, но и увидеть. Выделения из влагалища при овуляции изменяют свою консистенцию — становятся вязкими, слегка пенистыми, похожими на ячный белок, их количество заметно увеличивается.
Что происходит, когда после месячных созревает яйцеклетка?
Во время гинекологического осмотра врач увидит изменения в шейки матки — она становится рыхлее, мягче, изменяет свое положение и слегка приоткрывается.

Определение овуляции по базальной температуре
Если утром ежедневно, не вставая с постели, проводить измерения температуры в прямой кишке по 5 минут одним и тем же ртутным градусником, отмечая показания и построив из них график, то можно заметить, что в один прекрасный день ровная линия из показаний однажды резко снизится, а потом на следующий день резко повысится — этот спад и является днем выхода яйцеклетки из фолликула. Способ достоверен на 70%.

Календарный способ
Как было сказано выше, менструация наступает после овуляции через 14 дней (плюс/минус 2 дня). Таким образом, при регулярном цикле в 28 дней выход яйцеклетки из фолликула произойдет на 13-14 день. Предлагаем определить день овуляции, воспользовавшись на сайте онлайн-калькулятором.
(расчет займет несколько секунд)

Определить день овуляции по УЗИ
Наблюдения УЗИ являются самым точным способом, позволяющим узнать день овуляции. УЗИ позволяет отследить рост, развитие фолликула и момент его разрыва. Наблюдения начинают проводить ежедневно после окончания менструации.

Определение овуляции по тестам
Это самый простой, доступный и к тому же точный способ, который можно провести в домашних условиях. Тесты на овуляцию можно приобрести в аптеке, сделаны они по принципу тестов на беременность. Только определяют в моче не уровень гормона ХГЧ (хорионический гонадотропин), а уровень ЛГ (лютеинизирующий гормон). Тесты поводят за 5-6 дней до возможной овуляции, строго соблюдая инструкцию.
Важно помнить, что даже при регулярном цикле, стабильной овуляцией возможны в организме сбои, связанные с переутомлением, болезнями, поездками, стрессами. В следствии чего сроки могут существенно сдвигаться. Соответственно, возможно забеременеть в дни, которые считались безопасными. Поэтому, если вы не готовы к беременности, то не стоит пренебрегать элементарными способами контрацепции.
Просмотров: 884379.
Когда женщина очень хочет забеременеть, она буквально считает дни после возможного зачатия и задумывается о том, на каком сроке можно определитьбеременность точно. Для того чтобы узнать ответ, нужно понимать, как происходит процесс зачатия и какие изменения происходят с организмом будущей мамы дальше.
Некоторые женщины полагают, что процесс отсчета предполагаемого оплодотворения яйцеклетки начинается с момента полового акта.
На какой день беременности проявляются ее признаки?
Если женщина не планирует забеременеть, она редко задумывается о том, на каком сроке можно узнать беременность. Однако если зачатие состоялось, она может узнать это благодаря особым признакам. Они могут проявиться буквально через три два-три после оплодотворения.
Считается, что первый признак – это тошнота. Но на самом деле, токсикоз начинает проявляться лишь спустя несколько недель после зачатия.
 На какой день можно сказать, что зачатие произошло? Самый первый признак – это вовсе не тошнота, а набухание груди, и происходит это буквально спустя три дня после того как яйцеклетка будет оплодотворена. Часто вокруг сосков образуются коричневые круги. Грудь начинает болеть, как перед менструацией.
На какой день можно сказать, что зачатие произошло? Самый первый признак – это вовсе не тошнота, а набухание груди, и происходит это буквально спустя три дня после того как яйцеклетка будет оплодотворена. Часто вокруг сосков образуются коричневые круги. Грудь начинает болеть, как перед менструацией. 
Также у женщины может болеть низ живота.
В данном случае необходимо отслеживать, как долго боль не исчезает, так как постоянно ноющий живот является неблагоприятным признаком.
На какой день беременности ощущаются частые позывы к мочеиспусканию? Обычно будущая мама начинает чаще ходить в туалет уже в первую неделю после того как яйцеклетка оплодотворится. Кроме этого могут появиться обильные выделения. Важно следить за их цветом и консистенцией.
Достаточно быстро меняется и пищевое поведение будущей матери. У нее резко может пропасть аппетит или наоборот.
На какой день можно узнать, удалось ли забеременеть? Каждый женский организм индивидуален, поэтому срок выявления беременности различается. Для более точного диагностирования лучше использовать разные методы.
 Менструальный цикл зависит от гормональных процессов, которые происходят у женщин репродуктивного возраста.
Менструальный цикл зависит от гормональных процессов, которые происходят у женщин репродуктивного возраста.Гормональные изменения делают возможным дозревание и выход яйцеклетки из яичника (овуляцию) и обеспечивают изменения эндометрия в матке, необходимые для имплантации оплодотворенной яйцеклетки и развития плода.
Внешнее проявление гормональных циклических процессов — это ежемесячные выделения эндометрия и крови из влагалища (месячные).
Месячные начинаются, если не состоялось прикрепление оплодотворенной яйцеклетки к слизистой оболочке (эндометрию) матки. Слизистая, которая устилает полость матки, отторгается и
выделяется вместе с кровью.
Причины низкого и высокого ХГЧ
Следует подчеркнуть, что только уровень ХГЧ не является 100% подтверждением определенной акушерско-гинекологической патологии. Оценить весь комплекс информации может только доктор.
Повышение концентрации ХГЧ в венозной крови, не соответствующее сроку гестации, может наблюдаться в таких случаях.
- Многоплодная беременность (каждый плод синтезирует свою часть ХГЧ, так как плацент несколько).
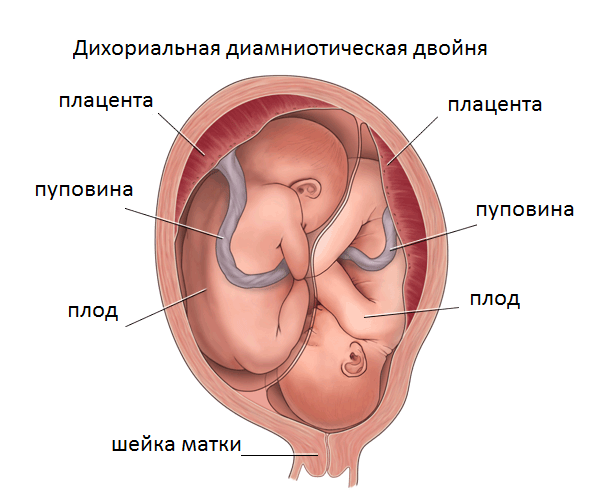
- Пороки развития будущего ребенка (в частности, синдром Дауна).
- Возникновение опухолевых процессов трофобласта (инвазивные процессы плаценты, хорионкарцинома, пузырный занос) или эмбрионального зачатка (тератомы).
- Злокачественные, реже доброкачественные новообразования другой локализации (кишечника, легких, печени, поджелудочной железы).
Понижение концентрации ХГЧ может свидетельствовать о следующей патологии.
- Угроза прерывания беременности вследствие недостаточной функции желтого тела или плацентарной недостаточности (низкое содержание прогестерона).
- Замершая беременность (срок гестации не соответствует сформированности плода).
- Внематочная беременность (например, трубная).
- Пороки развития будущего ребенка (синдром Эдвардса).
Если в процессе динамического обследования возникает та или иная ситуация – требуется более детальное лабораторное и инструментальное обследование.
Укол ХГЧ для овуляции
Для лечения определенных видов женского бесплодия применяется стимуляция хорионическим гонадотропином. Эта процедура целесообразна, если овуляция не происходит естественным путем. Для ее обоснования и применения необходимо детальное обследование: обязательно нужно установить причину, в результате которой не происходит овуляция.
Если фолликулы в женских яичниках созревают до необходимых размеров (формируется доминантный фолликул), но не происходит его разрыва, для стимуляции овуляции применяют укол ХГЧ (дозировка подбирается индивидуально). После этого происходит долгожданная овуляция – выход яйцеклетки из яичника. Половым партнерам рекомендуются ежедневные половые акты для наступления беременности.
Бывают и другие варианты бесплодия, когда стимулировать нужно не разрыв фолликула, а его созревание. Для этого используются комбинации лекарственных средств: таблетированные (Клостилбегит и другие) и инъекция ХГЧ. Таблетки назначают на 5 или 7 день после овуляции.
Если произошел разрыв доминантного фолликула, на 11 день после овуляции производится укол ХГЧ. Последний необходим уже после того, как произошла овуляция, он способствует поддержанию функции желтого тела и сохранению беременности.
Противопоказания к уколу ХГЧ
ХГЧ при стимуляции овуляции противопоказан в тех ситуациях, когда овуляция происходит, а оплодотворение яйцеклетки, ее внедрение в эндометрий и последующее развитие беременности невозможно. Среди противопоказаний такой стимуляции известны:
- воспалительные, опухолевые и инфекционные процессы органов репродуктивной системы;
- другие заболевания эндокринной сферы;
- непроходимость маточных труб;
- период менопаузы у женщины;
- склонность к повышенному тромбообразованию;
- плохие показатели спермограммы полового партнера.
Во всех этих случаях требуются другие способы лечения бесплодия, а уровень ХГЧ в крови должен проверяться, как и при ведении пациентки с физиологической беременностью.
httpss://youtu.be/JiI2amOqbhk?t=7s
Что такое ХГЧ?
Хорионический гонадотропин называют «гормоном беременности». Он может вырабатываться организмом женщины, которая находится в детородном возрасти, после момента зачатия. Его синтезирует оплодотворенная яйцеклетка. После продвижения по фаллопиевой трубе в полость матки она начинает имплантироваться в эндометрий. Так образуется трофобласт — наружный слой клеток зародыша, из которого в дальнейшем будет образована плацента. Именно при формировании этой структуры плодного яйца и продуцируется ХГЧ. Проще говоря, при отсутствии патологий в половой или эндокринной системе такой гормон может вырабатываться исключительно при наступлении беременности.
Гормон беременности — что это?
При оценке факта зачатия берется анализ на особую гормональную субъединицу бета-типа (HCGb), при этом в массовом употреблении используется универсальная аббревиатура ХГЧ. Расшифровка результатов подобного тестирования всегда проводится в динамике. Дело в том, что особенности организма у каждой женщины свои, а значит, вырабатываться хорионический гонадотропин может по-разному. Этот подход позволяет убедиться в корректном течении беременности, отсутствии угроз для эмбриона и каких-либо других проблем.
ХГЧ при ЭКО принципиально важен для нормального развития малыша. Благодаря ему:
- на начальных этапах стимулируется выработка прогестеронов и эстрогенов, воздействующих на трофобласт и необходимых для имплантации и нормального развития зародыша;
- предупреждается исчезновение или преждевременное истощение желтого тела, временной железы, питающей матку и плод до образования плаценты;
- подавляет «агрессивный» иммунитет матери, который может спровоцировать отслойку плодного яйца или замирание беременности;
- дается старт физиологическим изменениям в организме будущей матери;
- обеспечивается половая дифференциация малышей мужского пола;
- оказывается прямое влияние на половые железы и надпочечники плода.
Иными словами, именно за счет ХГЧ при ЭКО беременность и развивается: этот гормон в буквальном смысле «настраивает» организм женщины на благополучное вынашивание ребенка и помогает плоду расти правильно.

Анализ на ХГЧ после ЭКО нужен для контроля наступления беременности
Как меняется уровень ХГЧ по дням после имплантации
ХГЧ при ЭКО можно обнаружит в плазме крови уже на 9-10 день после овуляции. Кроме того, хорионический гонадотропин выводится только почками, именно на основании этой особенности и работают аптечные тесты-полоски всех видов. Тем не менее нужно понимать, что для оценки результатов экстракорпорального оплодотворения просто положительной реакции на гормон недостаточно, нужен контроль его роста. Если было зафиксировано его наличие даже в минимальной концентрации, необходим контроль в динамике. В норме показатели ХГЧ после переноса эмбрионов и удачной имплантации хотя бы одного зародыша должны удваиваться каждые 48 часов.
Как и в случае с естественным зачатием, показатели ХГЧ после ЭКО меняются по определенной схеме. Его концентрация начинает увеличиваться после того, как яйцеклетка внедрится в эндометрий. Первые результаты можно оценить через 10-14 дней с момента зачатия. Пиковый уровень хорионического гонадотропина в норме приходится на 8-10 акушерскую неделею беременности. До этого срока уровень гормона в крови повышается, а после — начинает постепенно сокращаться. Спад концентрации ХГЧ завершается примерно на 20-21 неделе, после этого на протяжении всей беременности показатели остаются стабильными. Резкое его снижение на последних месяцах — один из симптомов старения плаценты, опасного для развития малыша.

Нормы ХГЧ после ЭКО — от чего они зависят?
Существуют специальные таблицы ХГЧ по дням после ЭКО. Они позволяют примерно оценить то, как развивается беременность. Тем не менее интерпретацией любого анализа должен заниматься врач, т.к. только он в состоянии оценить динамику с учетом состояния здоровья конкретной пациентки. Все сведения в таких таблицах носят исключительно справочный характер, т.к. не учитывают индивидуальные особенности организма будущей матери. Кроме того, нужно отдельно рассматривать случаи, когда после переноса приживаются 2 или 3 эмбриона и наступает многоплодная беременность.
Как определяется
ХГЧ можно проверить двумя способами:
- с помощью анализа крови.
- с помощью тест-полоски и мочи.
Второй способ является самым простым. Тесты можно приобрети в любой аптеке. Их вид достаточно разнообразен. Тест не дает значение ХГЧ. Он только показывает двумя полосками, что количество гормона в моче обнаружилось выше нормы. Числовое значение ХГЧ, качество беременности и развитие плода можно определить только с помощью анализа крови.
Такие анализы сдаются регулярно, особенно в первой половины беременности. При сдаче анализов необходимо предупредить врача о лечении специальными гормональными препаратами. Например, такими как , Утрожестан, Инсулин и другими.
Очень важно вовремя сдать необходимые анализы на названный гормон. Этому моменту всегда уделяют особое внимание врачи. В первом триместре кровь на ХГЧ сдается через 2-3 дня. Во втором триместре сдавать материал так часто не потребуется. Будет достаточно обращаться в лабораторию один раз в две недели. Но при любых обстоятельствах каждый случай индивидуален. И поэтому нужно обязательно слушать рекомендации докторов.
Анализ мочи дома
Сделать анализ ХГЧ можно в домашних условиях с помощью тест-полоски. На этот момент уровень гормона в организме женщины уже должен достигнуть отметки 10-20 мЕд/мл.
Для проведения проверки зачатия необходимо собрать утреннюю мочу. При этом берется ее последняя порция. Собранный материал нужно обязательно поместить в чистую посуду. Сейчас это сделать очень просто. В аптеках продаются специальные стерильные контейнеры, предназначенные для сбора биологической жидкости.
Если уже есть задержка в один день, то время сбора не играет значимой роли. Если тест делается на совсем раннем сроке, то вечерний анализ может дать ложный результат. Проводить гигиенические процедуры перед домашним тестированием на уровень ХГЧ не требуется.
Чтобы получить стопроцентный результат с помощью тест-полоски за два дня до тестирования необходимо:
- отказаться от приема мочегонных средств;
- не употреблять алкоголь;
- не пить большое количество жидкостей.
Напрямую эти факторы, конечно, не влияют на показатель ХГЧ, но они изменяют саму концентрацию мочи и дают в итоге неверный результат.
Тестирование с помощью тест-полоски необходимо проводить строго по инструкции. Такая диагностика очень достоверна и дает 99% из 100.
Анализ мочи на ХГЧ в лаборатории
Мочу проверяют в условиях лаборатории, если наблюдаются неясные случаи с точи зрения диагностики. Например, такая ситуация складывается при подозрениях на замирание плода. Так же мочу проверяют в случае, если пока невозможно услышать сердцебиение ребенка при ультразвуковом исследовании. Еще такая диагностика может потребоваться при одновременном сочетании внематочной и маточной беременности.
Анализ крови в лаборатории
Анализ крови на уровень ХГЧ всегда сдается утром. Кровь берут из вены. Перед процедурой запрещается кушать (минимум 6 часов), но употребление воды допустимо. Так же накануне дня исследования необходимо ограничить физические нагрузки и исключить сексуальную связь.
Обычно анализ крови берут не раньше седьмого дня после зачатия. Динамику хорошо покажет исследования, проведенные три раза подряд с небольшим интервалом, в два дня.
Повышение уровня ХГЧ и что это означает
Как было сказано выше, названный гормон позволяет контролировать не только наступление зачатия, но и весь процесс протекания беременности. Если полученное значение ХГЧ не сильно отличается от нормированных, то на небольшое отклонение внимание не обращают. Если разница между числовыми данными значительна, то говорят о серьезных отклонениях у матери и у плода.
К повышению уровня ХГЧ обычно приводят:
- синдром Дауна или нарушение деятельности хромосом;
- лечение лекарственными препаратами, в состав которых входят гестагены;
- трофобластические опухоли;
- эндокринные нарушения;
- беременность несколькими плодами;
- сахарный диабет.
Снижение уровня ХГЧ
Отклонение от нормальных значений в заданном приделе всегда говорит о том, что плод болен или беременность протекает ненормально.
Низкое значение ХГЧ может наблюдаться при:
- замершей беременности;
- неправильно установленном сроке беременности (или срока гестации);
- замершей беременности;
- плацентарной недостаточности;
- гибели плода на 2-3 триместре;
- при угрозе выкидыша значение ХГЧ снижается на 50 и более %.
- задержки развития плода;
- перенашивании ребенка.
ХГЧ и диагностика развития
Наступление беременности является очень радостным моментом в жизни женщины или супружеской пары. Особенно это ощущается, когда момента беременности очень долго ждешь, а он никак не наступает по разным причинам. Плюс если беременность все-таки произошла в результате работы программы ЭКО женщина начинает чувствовать, что материальные и психологические затраты не прошли впустую.
На наступление беременности очень сильно влияет экология, стрессы и некоторые другие факторы. Из-за них будущему ребенку всегда что-то угрожает. Уровень сегодняшней медицины отвечает за своевременную диагностику отклонений. Благодаря современным возможностям врачей патологии на ранних стадиях можно откорректировать. С этой целью в процессе беременности женщине назначаются специальные скрининг-исследования. Их делают на разных сроках.
Так, первый скрининг делают на сроке 10-14 недель. В его состав входит УЗИ-диагностика, контроль гормона РАРР-А и, конечно, ХГЧ.
Второй скрининг проводят на сроке 16-18 недель, то есть это во втором триместре. Это исследование состоит из УЗИ и проверки гормонов эстриола, ХГЧ и АФП. Именно второй скрининг более точно и достоверно помогает получить информацию о состоянии плода.
Как же рассматриваются совокупность показателей?
- Если числовое значение АФП низкое и так же обнаружилось низкое содержание эстриола, а ХГЧ имеет показатель больше нормы, то скорее всего у ребенка развивается синдром Дауна.
- Если все названные три показателя (эстриола, ХГЧ и АФП) имеют низкое значение, то врачи говорят, что скорее всего у плода синдром Эдвардса или синдром Патау .
- Если ХГЧ имеет нормальное значение, а АПФ и эстриол низкое, то у плода синдром Тернера.
Врачи, конечно, делают предварительные прогнозы и анализируют индивидуальное протекание беременности. Ведь нормальное течение зависит от возраста будущей матери, роста и ее веса, от наличие вредных привычек и возможных патологий у детей от предыдущих беременностей.
В случае если подтвердились вышеописанные отклонения и заболевания, женщину отправляют на консультацию к отдельному специалисту, к генетику.