Оглавление:
- Васкулит геморрагический
- Высыпания при менингите
- Как выглядит сыпь при менингите
- Другие симптомы менингита
- Диагностика менингита
- Дифференциальная диагностика высыпаний при менингите
- Сыпь пятнисто-папулезная с преимущественной локализацией на туловище
- Сыпь на теле — виды, причины и заболевания
- Сыпь на теле
- Виды сыпи на теле
- Причины сыпи на теле
- Что делать при сыпи на теле
- Вопросы и ответы
- Импульс здоровья
- У ребенка красная сыпь на ногах и руках
- Причины сыпи на ногах и на руках
- Сыпь на руках у ребенка
- Сыпь у ребенка на ногах и руках без температуры, с температурой, чешется, не чешется
- Сыпь с повышенной температурой
- Энтеровирусная инфекция
- Геморрагический васкулит
- Высыпания неинфекционного происхождения с зудом
- Мелкая сыпь без зуда
- Аллергическая реакция
- Что нельзя делать при обнаружении сыпи у ребенка
- Красная сыпь на руках и ногах
- Реакция на избыточное пребывание на солнце
- Заболевания кровеносной системы
- Инфекционные заболевания
- Причины и методы лечения сыпи на ногах у детей и взрослых
- Почему возникают высыпания на ногах?
- Высыпания на ногах при аллергии
- Сыпь на ногах при инфекционных заболеваниях
- Сыпь на ногах при аутоиммунных болезнях
- Сыпь на ногах при беременности
- Сыпь на ногах при других заболеваниях
- Выявление причин и лечение красной сыпи на руках
- Распространенные причины
- Инфекционные поражения
- Кожная сыпь у ребенка на руках и ногах
- Лечение и профилактика сыпи у ребенка
Содержание
Геморрагический васкулит: фото
Как выглядит геморрагический васкулит на ногах, предлагаем к просмотру подробные фото симптомов.
К возможным осложнениям геморрагического васкулита относят:
Осложнения при геморрагическом васкулите встречаются только в случаи несвоевременного лечения, поэтому очень важно как можно быстрее начать лечение. Известно, что любое заболевание намного проще лечить в начале его развития. Самолечение, бесконтрольный прием лекарственных препаратов или средств народной медицины приведет к ухудшению состояния больного.
При подозрении на геморрагический васкулит врач проводит осмотр пациента, собирает анамнез, назначает лабораторные и диагностические обследования, которые помогут составить полную картину болезни и назначить соответствующее лечение.
Основными методами диагностики геморрагического васкулита считаются следующие обследования:
- Коагулограмма.
- Выявление циркулирующих иммунных комплексов (ЦИК).
- Определение иммуноглобулинов классов A (повышены) и G (снижены), криоглобулинов и компонентов системы комплемента.
- Биохимический анализ (белковые фракции, СРБ, антистрептолизин О, серомукоид).
- Общий (развернутый) анализ крови с подсчетом абсолютных значений показателей лейкоцитарной формулы.
Легкие проявления кожного синдрома могут предполагать амбулаторный (но постельный!) режим с обязательным соблюдением особой диеты (исключение мяса, рыбы, яиц, облигатных аллергенов, новых продуктов) и назначением медикаментозного лечения. Однако острый период требует нахождения в стационаре, постоянного врачебного контроля, а в случае вовлечения внутренних органов в патологический процесс — применения большого количества лекарственных средств, назначаемых по специальным схемам и в определенных дозировках.
Характер лечения при геморрагическом васкулите различается в зависимости от фазы болезни :
Схема медикаментозного лечения включается в себя:
Длительность лечения геморрагического васкулита у детей и взрослых зависит от степени тяжести заболевания и от его клинической формы. Обычно оно занимает 2-3 месяца при легком течении, 4-6 месяцев при среднетяжелом и до года при тяжелом течении болезни Шенлейна-Геноха, сопровождающемся рецидивами и нефритом.
Терапия больных геморрагическим васкулитом осложнена тем, что сейчас не существует лекарственных препаратов, эффективно подавляющих основной патологический процесс независимо от его локализации. Необходимо исключить воздействие заведомо активных антигенных воздействий, особенно тех, которые хронологически совпадали с клиническими проявлениями болезни.
Очень важно во время лечения предотвратить дополнительную сенсибилизацию больного. Поэтому требуется соблюдение диеты, исключающей экстрактивные вещества, шоколад, кофе, цитрусы, клубнику, яйца, промышленные консервы, а также продукты плохо переносимые пациентом.
Специальные диеты назначаются дополнительно при выраженных абдоминальном или почечном синдромах. Так, при тяжелых нефритах рекомендуется соблюдение диеты № 7 без соли и мяса.
Диагностика геморрагического васкулита
Изменения, которых претерпевают показатели биологических образцов пациента при лабораторном обследовании, нельзя назвать специфическими. С целью подтверждения диагноза обращают внимание на уровень:
- СОЭ;
- тромбоцитов;
- лейкоцитов;
- альфа-2-глобулинов;
- иммуноглобулинов А и G;
- реактивных протеинов;
- серомукоидов;
- фибринолиза;
- фибриногена;
- криоглобулинов;
- ДФА;
- антигиалуронидазы;
- фибринмономеров;
- антистрептолизина.
- кишечной непроходимостью;
- панкреатитом;
- холециститом;
- перитонитом;
- воспалением аппендикса.
- тромбоцитопении;
- криоглобулинемического васкулита;
- паранеопластического синдрома;
- сепсиса;
- менингококкового менингита.
- глюкокортикостероиды;
- витамины Е и А;
- мембраностабилизаторы;
- цитостатики;
- анальгетики;
- спазмолитики;
- энтеросорбенты;
- противовоспалительные.
- Малая – общее состояние удовлетворительное, температура тела может оставаться нормальной или незначительно повышаться (до 38°С). Высыпаний на коже немного, другие симптомы болезни отсутствуют. В общем анализе крови – повышение СОЭ до 20 мм/час.
- Умеренная – общее состояние среднетяжелое, температура тела превышает отметку 38°С, появляются признаки интоксикации (головная и мышечная боль, слабость). Петехии на коже в больших количествах, присоединяются суставные боли, абдоминальный, почечный и другие синдромы. По результатам анализа крови — повышение уровня лейкоцитов и эозинофилов, СОЭ увеличивается до 40 мм/час.
- Высокая – тяжелое состояние больного, высокая интоксикация. Все синдромы ярко выражены. Возможно поражение ЦНС, развитие анемии. В анализе крови – значительное повышение лейкоцитов, нейтрофилов и понижение тромбоцитов, СОЭ выше 40 мм/час.
- острый – симптомы ярко выражены, заболевание длится 30-40 дней;
- хронический – при несвоевременном лечении болезнь переходит в затяжную форму (более 2-х месяцев);
- молниеносный – заболевание развивается быстро и тяжело переносится.
- кожная пурпура;
- кожно-ревматоидная (суставная);
- кожно-абдоминальная;
- почечная;
- легочная;
- аллергическая.
- Хороший эффект в лечении достигается при терапии Гепарином, а также Дипиридамолом, Курантилом, Персантином, Агапурином, Тренталом, Пентоксифиллином.
- При воспалении суставов параллельно назначаются нестероидные противовоспалительные препараты — Мовалис, Диклофенак, Бутадион, Резохин, Реопирин.
- При затрагивании патологическим процессом почек возможно применение гормональной терапии или переливание плазмы крови.
- При абдоминальном синдроме обязателен прием энтеросорбентов (активированный уголь, Энтеросгель) и спазмолитических препаратов (Но-шпа), для обезболивания внутривенно вводится раствор Новокаина (2-10 мл в зависимости от веса ребенка). Проводится дезинтоксикационная внутривенная терапия растворами Реополиглюкин, Реомакродекс, Реоглюман.
- Уртикарный васкулит имеет аллергическую природу, поэтому лечить его следует антигистаминными препаратами (Супрастин, Зодак, Кларитин, Диазолин).
- Антибиотики назначают при бактериальной форме заболевания.
- Для улучшения общего самочувствия пациента и поддержания иммунитета назначается комплекс витаминов.
- фрукты, овощи и другие продукты питания красного цвета;
- продукты пчеловодства;
- фундук, арахис, грецкий орех, миндаль;
- шоколад;
- куриные яйца;
- апельсины, лимоны, грейпфруты;
- цельное коровье молоко;
- продукты, содержащие красители.
- Легкую – у больного отмечается удовлетворительное состояние: небольшие высыпания на коже и слабовыраженные боли в суставах.
- Среднюю – на теле имеется обильная сыпь, болезненные ощущения в суставах усиливаются, чувствуется дискомфорт в животе, в моче появляется примесь крови.
- Тяжелую – на кожных покровах множественные высыпания с некротическими участками, возможен отек Квинке, нарушается белково-липидный обмен из-за поражения почек, которые могут перестать функционировать, в моче присутствует кровь, в органах ЖКТ наблюдаются кровотечения.
- острое – продолжается до двух месяцев;
- затяжное – около полугода;
- хронически-рецидивирующее – длится годами.
- Кожный – страдают только кожные покровы. Заболевание часто носит наследственный характер. Сыпь появляется на ягодицах, животе и суставных сгибах.
- Почечный – характеризуется поражением почек: плохой аппетит, слабость, тошнота, присутствие белка и эритроцитов в анализе мочи. Кожные высыпания отсутствуют.
- Кожно-суставной – наблюдается отек суставов верхних и нижних конечностей, появляется сыпь на коже.
- Кожно-абдоминальный – отмечаются схваткообразные боли в районе живота и сыпь на кожных покровах.
- перенесенные заболевания инфекционного характера;
- аллергия на продукты питания или лекарственные препараты;
- хроническая инфекция;
- травмы или перенесенные операции;
- вакцинация;
- глистные инвазии;
- переохлаждение.
- общее недомогание;
- тошнота и рвота;
- болезненные ощущения в животе;
- отечность суставов;
- покраснение кожных покровов;
- сбой в пищеварительной системе – диарея, потеря аппетита;
- лихорадка;
- наличие крови в моче или кале.
- общий анализ крови и мочи;
- копрограмма кала и анализ на яйца глист;
- ЭКГ;
- УЗИ почек и брюшной полости;
- рентгенографию;
- тесты для определения состояния иммунитета;
- биопсию сыпи.
- Тушеные, паровые, вареные или запеченные овощи и мясо.
- Использовать молочные и протертые супы.
- Сваренные на воде каши.
- Сладкие фрукты.
- Свежевыжатые соки, отвары из шиповника, зеленый чай.
- цитрусовые;
- кофе;
- шоколад;
- какао;
- фрукты, ягоды и овощи красного цвета:
- яйца куриные.
- Постельный режим – на период кожных высыпаний и двух недель после появления последней папулы.
- Гипоаллергенная диета – исключают все продукты, способные вызвать аллергию.
- Энтеросорбция – назначают в течение одной недели энтеросорбенты, активные вещества которых выводят из организма метаболиты и токсины.
- Медикаментозная терапия – проводится в три этапа.
- Улучшающие микроциркуляцию крови – способствуют расширению кровеносных сосудов и повышают кровоснабжение органов и тканей: «Никотиновая кислота», «Эуфиллин», «Дибазол».
- Противовоспалительные нестероиды – уменьшают воспалительные процессы: «Ибупрофен», «Вольтарен».
- Глюкокортикоиды – подавляют иммунную систему и оказывают противовоспалительное действие: «Преднизолон».
- Витамины A и E.
- Противоаллергические препараты.
- Гломерулонефрит с последующей почечной недостаточностью, переходящей в хроническую форму.
- Инвагинация кишечника, когда одна часть кишки входит в просвет другой, вызывая непроходимость.
- Повреждение стенки кишечника и проникновение содержимого в брюшину.
- Кровотечение в ЖКТ.
- Резкое падение гемоглобина из-за большой потери крови.
- Диспансерное наблюдение за ребенком не меньше пяти лет, учитывая, что почки не повреждены. В противном случае контроль остается пожизненно.
- Два раза в год посещение педиатра, при отсутствии обострений.
- Осмотр у стоматолога и отоларинголога три раза в год.
- Освобождение от занятий физкультурой на один год, после этого переход в подготовительную группу.
- Отвод от плановой вакцинации на два года, затем по разрешению лечащего врача с обязательным приемом антигистаминных средств.
- Постоянный контроль результатов анализа мочи и кала.
- Обязательное соблюдение антиаллергенной диеты.
- Мам часто интересует вопрос по поводу диеты. Например, когда следует давать сладкое после перенесенного заболевания? Советуют это делать постепенно, начиная с подслащенных каш.
- Некоторых очень волнует то, что болезнь постоянно возвращается, хотя строго соблюдается диета и никакие новые препараты не принимаются. На вопросы ответит врач. Он советует не обращаться за помощью к людям, дети которых переболели той же болезнью. У всех разный организм и свои особенности. Консультироваться надо только очно с доктором, который осуществляет лечение геморрагического васкулита у детей.
- Отзывы о том, можно ли отдавать ребенка после болезни в детский сад, тоже разные: одни родители говорят, что можно, но только чтобы он там не питался, другие советуют выдержать ребенка год дома и только потом попробовать водить его в садик. Ну а третье мнение – перевести малыша на домашнее воспитание.
- Мамы, чьи дети переболели геморрагическим васкулитом, рекомендуют не отчаиваться, строго выполнять все рекомендации врача: диету, осторожно относиться к приему лекарственных средств, не менять постоянное место жительства, укреплять иммунитет и все со временем наладится.
- кожную и кожно-суставную форму
- абдоминальную и кожно-абдоминальную форму;
- почечную и кожно-почечную форму;
- смешанную форму.
- геморрагического васкулита (болезни Шенлейна–Геноха);
- тромбоцитопенической пурпуры (болезни Верльгофа);
- инфекционного мононуклеоза;
- кори;
- скарлатины;
- ветряной оспы.
- Бугорки — не имеют полости, располагаются глубоко в дерме, до 1 см в диаметре. При этом окрас и рельеф кожи отличен. Могут после себя оставлять шрамы, перерастать в язвы.
- Волдыри — без полости, имеют размытые очертания и розовый цвет. Появляются из-за отека сосочкового слоя дермы. Проходят бесследно, чешутся.
- Папулы или узелки — не имеют полости. Могут быть воспалены или нет, окраска изменена. Проходят, не оставляя следов.
- Пузырьки — имеют дно, покрышку, полость. После того как их раскрывают, может образоваться эрозия.
- Пустулы или гнойнички — имеют внутри гной. Могут быть поверхностными или глубокими.
- Розеола представляет собой пятна розового цвета неправильной формы. При растягивании кожи пятно исчезает.
Если сыпь появилась вторично, то могут образовываться:
Если появилась сыпь у ребенка на ногах и руках, нужно срочно обратиться за помощью к педиатру и врачу-дерматологу. Сначала доктор должен внимательно изучить:
Как правило, сыпь — не основное заболевание, а является симптомом какой-либо болезни. Она выступает знаком того, что в организме произошел сбой. Чтобы установить причину такого проявления, врач назначает анализы. В первую очередь — анализ крови и мочи. Также возможно проведение анализа секрета гнойников. После осмотра и анализа врач назначает лечение. Каковы могут быть причины того, что появилась сыпь у ребенка на ногах и руках?
Для детского организма сыпь — это очень важный симптом проявления некоторых заболеваний, поэтому важна консультация врача. Причины ее могут быть следующими:
- Аллергические заболевания.
- Инфекционные.
- Паразитные инфекции.
- Сосудистые заболевания и болезни крови.
- Нарушения правил гигиены.
Если сыпь сопровождает инфекционное заболевание, непременно будет повышена температура тела. Имеются и другие признаки, это могут быть:
Давайте рассмотрим некоторые заболевания, которые сопровождаются, помимо сыпи, еще и температурой.
Причины страшного недуга
Может поразить внезапно человека неприятный васкулит причины его до конца не выявлены. Специалисты лишь выделили несколько популярных теорий возникновения недуга. Инфекционные, а также вирусные болезни могут дать толчок к началу воспалительных процессов в сосудах. Особенно опасен вирусный гепатит, после него воспаление сосудов наблюдается наиболее часто.
 Еще одна популярная версия того, откуда появляется васкулит причины возникновения напрямую зависят от аутоиммунного недуга, когда организм начинает бороться против себя самого. Клетки иммунитета, призванные защищать организм перестают нормально воспринимать клетки сосудов и распознают их как чужеродные тела. Вследствие этого и возникают воспалительные процессы. В течение жизни на человеческий организм оказывает влияние множество неблагоприятных факторов. Люди пьют загрязненную воду, едят продукты, богатые химическими добавками, дышат воздухом, в котором находятся вредные вещества, принимают медикаменты, которые не всегда им подходят. Все это вместе с генетической предрасположенностью может стать причиной васкулита.
Еще одна популярная версия того, откуда появляется васкулит причины возникновения напрямую зависят от аутоиммунного недуга, когда организм начинает бороться против себя самого. Клетки иммунитета, призванные защищать организм перестают нормально воспринимать клетки сосудов и распознают их как чужеродные тела. Вследствие этого и возникают воспалительные процессы. В течение жизни на человеческий организм оказывает влияние множество неблагоприятных факторов. Люди пьют загрязненную воду, едят продукты, богатые химическими добавками, дышат воздухом, в котором находятся вредные вещества, принимают медикаменты, которые не всегда им подходят. Все это вместе с генетической предрасположенностью может стать причиной васкулита.Симптомы недуга
Можно на ранней стадии распознать васкулит симптомы его являются явным признаком, который не стоит игнорировать. Васкулит, если он вторичный может стать осложнением менингита, тифа, псориаза, скарлатины, рака.
Независимо от того первичный или же вторичный недуг имеется у человека симптомы его будут одинаковыми. У взрослых людей внезапно пропадает аппетит, они худеют. Температура тела повышается. Человек быстро утомляется, постоянно испытывает слабость. На коже обнаруживаются неэстетичные высыпания. Боль в суставах постоянно преследует.
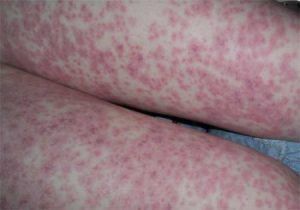
Симптомы васкулита напрямую зависят оттого, какой именно орган поражен. Пальпируемая пурпура является определенным видом сыпи. Возникает она при геморрагическом васкулите. Сыпь часто наблюдается на сгибе локтей, а также в районе нижних конечностей. Помимо появившейся сыпи человек страдает от лихорадки. Васкулит может поразить сосуды, питающие внутренние органы. Тогда последствия могут быть весьма печальны. Если воспалены ткани сосудов сердца, то возникает опасность инфаркта. Человек страдает от отдышки, у него постоянно болит сердце, возникает аритмия. Болезнь васкулит может поразить сосуды мозга. Это грозит инсультами. Если у человека диагностировали Гранулематоз Вегнеру, тогда беспокоить будет нос. На слизистой появятся язвы. Также, мучают кровяные выделения из носа с гноем.
Лечение болезни
Лечение васкулита должно быть своевременным и тщательным. Если заболевание запущено, тогда избавиться от него будет сложнее, чем на раннем этапе. Имеет значение то, сколько всего органов человеческого организма пострадало и насколько они пострадали. Если недуг возник на фоне аллергии, тогда не исключено, что он пройдет самостоятельно. Специалистам даже не нужно будет вмешиваться в этот процесс.
 Воспалительные процессы в сосудах способны нарушить нормальное функционирование органов и тканей организма. Нужно устранить не только васкулит лечение направлено на восстановление утраченных функций внутренних органов. Нужно избавиться от тяжких последствий воспаления ткани сосудов. Применяют также меры, направленные на недопущения возврата болезни.
Воспалительные процессы в сосудах способны нарушить нормальное функционирование органов и тканей организма. Нужно устранить не только васкулит лечение направлено на восстановление утраченных функций внутренних органов. Нужно избавиться от тяжких последствий воспаления ткани сосудов. Применяют также меры, направленные на недопущения возврата болезни.Васкулит как лечить подскажет только опытный специалист. Избавление от него не во всех случаях является одинаковым, как раз наоборот, часто оно разное. Применяют гормональную терапию. В некоторых случаях даже показана химиотерапия. Прием клюкокортикоидов помогает избавиться от причины васкулита — аутоиммунного недуга. Гормональные препараты быстро подавляют неоправданную активность иммунитета, направленную на борьбу с собственным организмом. Благодаря устранению причины воспаление в сосудах исчезает, следовательно, и болезнь проходит. Применение нестероидных противовоспалительных препаратов также показано благодаря им человек избавится от сильной боли, а также удастся уменьшить воспаление. При геморрагическом васкулите применяют антибиотики. Необходимо также использовать препараты разжижающие кровь. Благодаря этому удастся избежать образования тромбов.
Заболевание васкулит в осложненной форме лечится химиотерапией с использованием цитостатиков. Необходимо очищение крови. Этого добиваются с помощью гемосорбции, а также плазмофереза. Врач-ревматолог — вот к кому больному, прежде всего, стоит обратиться. Но, так как недуг сосудов имеет множество симптомов, которые могут быть признаками самых разных патологий, то придется получить консультацию у разных специалистов, чтобы в итоге поставленный диагноз оказался точным.
Необходимая профилактика
Васкулит что это такое? Лучше человеку постараться в своей жизни избежать этого вопроса. Если удастся избежать этой патологии, тогда не придется и что-либо узнавать о ней. Пусть лучше этот вопрос беспокоит только квалифицированных врачей, но не людей, трудящихся на других рабочих местах.
 Желательно, заниматься профилактикой тяжкого недуга. Стоит сказать о том, что такие профилактические приемы уберегут и от других заболеваний. Профилактика также поможет продлить жизнь человеку. Она не является сложной. Нужно лишь соблюдать простые правила. Хотя, зачастую людям это вовсе не кажется простым.
Желательно, заниматься профилактикой тяжкого недуга. Стоит сказать о том, что такие профилактические приемы уберегут и от других заболеваний. Профилактика также поможет продлить жизнь человеку. Она не является сложной. Нужно лишь соблюдать простые правила. Хотя, зачастую людям это вовсе не кажется простым.Человеку нужно хорошо высыпаться. Питание должно быть полноценным. Не нужно злоупотреблять солью или жирными блюдами. Также с осторожностью нужно относиться к копченостям, приправам, содержащим глюконат натрия, продуктам, богатым синтетическими добавками.
Умеренные физические нагрузки будут весьма полезны человеку. Если есть возможность, то следует закаляться. Начинать это делать нужно постепенно. Не стоит переусердствовать. Людям следует избегать большого потребления медикаментов. В случае болезни целесообразно обратиться к врачу, но не употреблять разные препараты неконтролируемо, руководствуясь сомнительными соображениями. Если болезнь вернулась после излечения, тогда нужно начать бороться с ней как можно раньше. Человеку, перенесшему патологию сосудов и поборовшему ее необходимо следить за своим здоровьем, возникшими вновь симптомами. В случае необходимости поход к врачу не стоит откладывать. Человеку нужно соблюдать все профилактические меры, чтобы никогда не узнать о том, что такое васкулит. Можно ли вылечить его? Да можно и на современном этапе развития медицины вылечить васкулит не представляет собой проблему.
Васкулит: симптомы и причины возникновения
Прежде чем разобрать, что такое васкулит, фото, симптомы, лечение этого заболевания, следует понять, каковы же причины данной патологии? Точно утверждать, что стало следствием возникновения васкулита, не может ни один врач, так причины точно не установлены. Специалисты связывают эту болезнь с некоторыми факторами. Так, заболеть может человек, у которого были:
- инфекционные патологии, особенно если это были воспалительные процессы острой или хронической формы, развивающиеся в верхних дыхательных путях, либо корь, ветряная оспа, тиф, стрептококковые заболевания;
- травмы и прочие повреждения кожного покрова и кровеносных сосудов;
- поражения высокой дозой солнечного излучения, радиации;
- аллергии на медицинские средства, продукты, укусы насекомых;
- интоксикации;
- глистные инвазии;
- изменения в организме вследствие развития новообразований, имеющих злокачественное или доброкачественное течение;
- изменения в женском организме при беременности;
- сбои в процессе метаболизма в случае развития эндокринных патологий;
- наследственность.
Если геморрагический васкулит возникает у взрослых, то чаще всего в пожилом возрасте, когда ослаблен защитный механизм иммунитета.
Симптоматика этого заболевания возникает неожиданно, никаких предварительных признаков не наблюдается. Постепенно проявления начинают выражаться более ярко. В большинстве случаев у пациента повышается температура тела, ухудшается общее состояние, возникает слабость и головные боли. Такая симптоматика относится к признакам интоксикации. Но при них поставить диагноз невозможно, так как так протекает множество болезней.
Самым выраженным симптомом является сыпь на теле. Она может локализоваться на стопах, ягодицах, голенях, редко встречается на животе, руках, спине. Сыпь на лице, ладонях, шее не проявляется вообще, что врач берет во внимание при дифференциальном методе обследования.
Высыпания могут проявляться в разных формах:
- маленькие волдыри, обладающие красным оттенком;
- папулы, которые становятся бледными, если на них давить;
- красноватые папулы, расположенные на слизистой рта и глотки;
- узелки, имеющие пурпурную расцветку;
- синяки небольшого размера.
В диаметресыпь на руках и прочих частях тела может достигать 1 см. Проявления длятся до 4 дней, после чего становятся бледными и постепенно вовсе исчезают. Через неделю пациент может ожидать повторное высыпание.
В самой ранней стадии патологии оно выглядит, как мелкая петехиальная сыпь, которая находится на голенях и верхней области стоп.
Вместе с кожными проявлениями больных беспокоит сильный зуд, отечность губ, век, промежности. При пальпации сыпь вызывает болезненные ощущения. После того, как она исчезнет, на теле остаются пигментные пятна, которые в процессе рецидивного состояния шелушатся.
Также к симптоматике геморрагического васкулита относится поражение внутренних органов и суставов. Пациента может мучить боль во время двигательной активности, отечность, покраснение тела. Нарушения структуры суставов не происходит, но болевой синдром может продолжаться по несколько часов.
Также наблюдаются сбои в деятельности желудочно-кишечного тракта, которые проявляются в виде схваткообразных болезненных ощущений в области живота, тошноты и рвоты, кровяных выделений в каловых массах, возникающих вследствие кровотечения из слизистой оболочки кишечника.
В том случае, если терапия заболевания проводится не вовремя, то патология может вызвать сильную рвоту, жидкий стул с кровяными примесями, появляющиеся из-за кровотечения в желудке или кишечнике. Выделения крови не несут особой опасности, они проявляются практически у половины пациентов.
Помимо всего прочего, существует анемический синдром заболевания
Он выражается тем, что у больного понижается уровень гемоглобина и эритроцитов. Пациент жалуется на головокружение, общее недомогание, шум в голове, обмороки, тахикардию.
Опасность вакулита состоит в том, что могут возникнуть нарушения деятельности почек. Встречается это последствие у многих людей, которые замечают кровяные выделения в моче, а также острая форма гломерулонефрита аутоиммунного характера. В основном такие симптомы проявляются спустя 1–3 недели после возникновения сыпи.
В отношении дыхательной системы также могут происходить сбои, из-за которых пациента мучает кашель и одышка. Кроме того, в мокроте могут находиться выделения крови. Также в симптоматику вакулита входят нарушения нервной системы, которые могут привести к негативным осложнениям. Больной может чувствовать проявления схожие с симптомами менингита, энцефалита. К примеру, человека беспокоят сильные головные боли, нарушается координации, мучают судороги.
В ходе проведения исследований необходимо дифференцировать геморрагический васкулит. Диагностика заболевания не представляет сложности для медиков.
Трудность может заключаться лишь в определении его формы развития и возможности спутать, например, абдоминальную форму патологии с каким-либо другим заболеванием:
Также геморрагические папулы могут являться одним из проявлений:
Длительность и характер лечения геморрагического васкулита у детей и взрослых зависят от степени тяжести, клинической формы и фазы его развития. При всех формах заболевания назначается прием антиагрегантов – Трентала и Курантила. В особо тяжелых случаях, с целью усилить антиагрегационный эффект, пациенту выписывают два указанных препарата одновременно.
Также назначают и прием антикоагулянтов. Смеха приема, разовая и суточная дозировки подбираются индивидуально для каждого пациента. Нередко больным назначают внутривенное или подкожное введение Гепарина. Во втором варианте лекарство попадает в организм через жировую клетчатку в районе брюшной полости.
При необходимости врач выписывает активаторы фибринолиза. Таковыми являются никотиновая кислота и все ее производные. Помимо указанных препаратов, назначаются:
При лечении геморрагического васкулита у взрослых может быть показано прохождение процедуры плазмафереза. Метод проведения выбирается исходя из тяжести патологии. Посредством плазмафереза можно добиться очищения плазмы крови от токсических агентов на молекулярном уровне.
Хирургические методы лечения проводятся в крайних случаях – когда требуется трансплантация новой почки взамен пораженной, функции которой не подлежат восстановлению. Также оперативное вмешательство может проводиться и на кишечнике с целью удаления пораженного участка.
Геморрагический васкулит в МКБ причисляется к тяжелым сосудистым патологиям и является одним из видов иммунного васкулита. Его обозначают кодом D69.0 и чаще называют аллергической пурпурой.
1. Пропустите через мясорубку 3 лимона и 2 шт. гвоздики (пряность). Добавьте в смесь 500 г сахара и залейте теплой водой (1,5 л). Массу поместите в стеклянную банку с крышкой и уберите на 15 суток в темное место. По истечении срока принимайте средство трижды в день перед едой по 15 г.
2. Измельчите 5 частей листьев руты и добавьте к ним 1 часть сливочного масла (можно заменить растительным). Тщательно перемешайте и поместите в стеклянную емкость, которую оставьте на 10 дней в темном сухом месте. Когда смесь настоится, втирайте ее 4 раза в сутки в пораженные болезнью места.
3. Мелко порубите и смешайте травы (по 10 г каждой): мяту, ноготки, хвощ, череду, тополиные почки, бузину и тысячелистник.
Каждое утро заливайте 10 г травяной смеси кипятком (300 мл), настаивайте, процеживайте и выпивайте настой, разделив его на три приема.
Разновидности и симптомы заболевания
По интенсивности симптомов патологию разделяют на степени:
По течению геморрагический васкулит разделяют на:
Сыпь на кожи в результате выхода эритроцитов крови из сосудов
Геморрагический васкулит в зависимости от места поражения разделяют на следующие формы:
Кожная пурпура – это самая простая форма болезни, характеризующаяся точечными подкожными кровоизлияниями (петехиями). Размер элементов сыпи — от маленькой точки до пятна диаметром 1 см, при надавливании они бледнеют, но не исчезают. В зоне поражения возникает отек, зуд и болезненные ощущения.
Через 4-5 дней петехии приобретают синюшный оттенок, затем исчезают, оставляя пигментацию. Новые высыпания будут появляться вплоть до выздоровления. В период рецидива в этих зонах наблюдается шелушение.
Кожно-ревматоидная форма
Кожно-ревматоидная форма диагностируется у 40-50% заболевших и характеризуется не только наличием геморрагических высыпаний, но и поражением крупных суставов (обычно — тазобедренных, коленных и голеностопных, реже – локтевых и лучезапястных). В течение 4-7 суток после возникновения первых симптомов появляется гиперемия и отечность в области воспаленных суставов.
Мигрирующая боль в конечностях вызывает плач и беспокойство малышей, старшие дети могут указать на больное место. Воспаление и сильные болевые ощущения могут временно изменить походку, но, как правило, деформации суставов и нарушения двигательной функции не наблюдается.
Кожно-абдоминальная форма
Абдоминальный синдром характеризуется поражением органов желудочно-кишечного тракта. Тошнота, рвотные позывы и колики в животе появляются вместе с сыпью на кожных покровах или немного позже. При поздней диагностике и некачественном лечении возможно появление крови в рвоте и поносе. Такое воспаление может привести к перфорации стенки кишки, нарушению кишечной проходимости и воспалению забрюшинного пространства. В этом случае у ребенка наблюдается тахикардия, слабость, головная боль, шум в ушах, нарушение зрения, обморок.
Геморрагический васкулит с поражением мочевыделительной системы характеризуется развитием острого гломерулонефрита, в анализе мочи будут присутствовать эритроциты и протеин. Снижается функция почек, появляются отеки, в тяжелых случаях может развиться хроническая почечная недостаточность (ХПН).
Острая форма заболевания у грудничка
Легочная форма болезни Шенлейн-Геноха проявляется болезненными ощущениями в груди и кашлем, в мокроте – следы крови. Самой тяжелой является смешанная форма геморроидального васкулита – когда присутствуют несколько симптомов или все сразу. В этом случае больному требуется экстренная госпитализация, в противном случае возможны серьезные осложнения, вплоть до летального исхода.
Уртикарный васкулит проявляется на фоне аллергии в виде крапивницы – на коже по всему телу появляются красные волдыри, через 3-4 дня на их месте возникает геморроидальная сыпь. На месте поражения могут остаться пигментные пятна.
Диагностические методы
Для постановки диагноза, врач проводит осмотр ребенка, собирает анамнез, назначает дополнительные исследования и консультации других специалистов (иммунолога, ревматолога, нефролога и др.). Специальных анализов, подтверждающих наличие болезни Шенлейн-Геноха, не существует. В общем анализе крови возможно повышение СОЭ и лейкоцитов, при кишечном кровотечении показатель гемоглобина будет ниже нормы. Также необходимо сдать биохимический анализ крови (белковые фракции, СРБ, антистрептолизин О, серомукоид), коагулограмму, иммунограмму и анализ мочи по Нечипоренко.
При заболевании врач обязательно направит на клинический и биохимический анализ крови
При необходимости специалист направит на УЗИ печени, поджелудочной железы и почек, эндоскопические процедуры (ФГДС, бронхоскопия, колоноскопия и др.), электрокардиограмму. При гломерулонефрите, не поддающемся лечению, показана нефросцинтиграфия и биопсия почки. Аллергический васкулит у детей определяют путем проведения аллергопроб.
При лечении геморрагического васкулита у детей показана обязательная госпитализация. Больному назначается постельный режим, нарушение которого чревато новыми высыпаниями и ухудшением самочувствия. В зависимости от симптомов заболевания, врач подбирает индивидуальную терапию. Лечение в стационарных условиях занимает 3-6 недель, в осложненных случаях — дольше:
В течение всего периода лечения и не менее года после выздоровления ребенку необходимо придерживаться диеты, которая подразумевает исключение наиболее аллергенных продуктов:
В период лечения запрещено употреблять любые продукты-аллергены
Пищу желательно готовить на пару, тушить или варить, с минимальным количеством соли. Исключаются острые, жаренные, копченые продукты. При желудочно-кишечном синдроме предпочтительнее употребление полужидкой, протертой пищи. Такое соблюдение правил в питании значительно облегчит состояние малыша и ускорит выздоровление.
Классификация геморрагического васкулита
По клиническому течению заболевание подразделяется на следующие степени:
По течению заболевание бывает:
Геморрагический васкулит у детей, клинические формы которого зависят от пораженного органа, может быть следующих видов:
Причины заболевания
Точные причины геморрагического васкулита у детей (фото проявлений недуга можно найти на специализированных источниках) по нынешний день не выявлены. Предполагают, что недуг развивается в результате сбоя иммунной системы, когда начинают вырабатываться антитела, разрушающие стенки мелких сосудов. В результате они становятся рыхлыми, нарушается их проницаемость и появляются точечные кровоизлияния. Факторами, провоцирующими возникновение аутоиммунного процесса, нередко являются:
Немаловажную роль играет и наследственный фактор.
Симптомы болезни
Геморрагический васкулит у детей, клиническое начало которого сопровождается резким подъемом температуры, нередко возникает вследствие перенесенного ОРВИ. После этого проступает сыпь и появляются другие симптомы, которые зависят от формы болезни. Ими могут быть:
При геморрагическом васкулите у детей синдром в виде характерной сыпи у отдельных форм болезни не проявляется, что очень затрудняет диагностику. При этом иногда болезнь через 2–3 недели внезапно проходит, а затем, появляется новый рецидив.
Диагностика
Для постановки диагноза лечащий врач выслушивает жалобы, проводит визуальный осмотр, изучает историю болезни пациента, а затем назначает следующие мероприятия:
Для диагностики геморрагического васкулита у детей, скорей всего, потребуются консультации узких специалистов и, может быть, дополнительные обследования и анализы. После того как выставлен точный диагноз, врач назначает необходимую терапию.
Диета для детей
Всем детям при васкулите рекомендуется специальный режим питания, состоящий из 5–6-разового приема пищи. Необходимы продукты, богатые витаминами A, K, C, B, причем употребление соли надо ограничить. Для восполнения нехватки кальция советуют использовать нежирные молочные продукты. При почечной форме заболевания нельзя употреблять продукты, содержащие калий. Общая диета при геморрагическом васкулите у детей включает следующие продукты:
При этом в рацион не включают жирную и острую пищу.
Исключают из употребления:
После окончания лечения геморрагического васкулита у детей рекомендуется двенадцать месяцев придерживаться антиаллергенной диеты, постепенно включая в рацион запрещенные продукты. В период ремиссии врач индивидуально для каждого пациента подбирает необходимые продукты и схему питания, учитывая особенности организма и форму заболевания.
Методы лечения
В основу лечения геморрагического васкулита у детей, по клиническим рекомендациям, входит проведение следующих мероприятий:
Типичное течение заболевания лечится около месяца, а волнообразное, когда ремиссия сменяется обострением, до трех.
Первый этап медикаментозной терапии
При лечении геморрагического васкулита у детей стремятся устранить активное воздействие антигенов, перепадов температуры и нагрузки на ноги. Для терапии используются следующие лекарственные средства:
При противопоказаниях к гормонам используют противовоспалительные средства: «Плаквенил», «Ортофен».
Геморрагический васкулит у детей: последствия и осложнения
При адекватной и своевременной терапии ребенок полностью поправляется. Иногда возможно спонтанное выздоровление через 2–3 недели после начала патологического процесса. При поражении только кожных покровов заболевание проходит в нетяжелой форме и для лечения используют щадящие препараты. Если поражаются почки и ЖКТ, состояние больного становится тяжелым: поднимается температура, наблюдается слабость и болезненные ощущения, поражаются центральная и периферическая система. Но самым опасным является стремительное (молниеносное) развитие болезни в большинстве случаев приводящее к летальному исходу. В настоящее время разработаны методы его лечения, и они дают положительные результаты, но часто возникают серьезные осложнения:
Такие последствия возникают и при хронической или затяжной форме болезни. Особенно опасны тяжелые поражения почек, приводящие к необратимым процессам, когда они отказываются работать и без гемодиализа в этом случае не обойтись.
Геморрагический васкулит у детей: рекомендации
После выписки ребенка из стационара родителям необходимо внимательно следить за его состоянием. Врачи рекомендуют:
Посещая лечащего врача, родители получают советы о лечении возникших заболеваний, рационе питания, поведении ребенка в быту и в школе. При строгом соблюдении всех рекомендаций геморрагический васкулит у детей никогда не дает рецидивов.
Отзывы о геморрагическом васкулите
Многие родители, у кого дети переболели геморрагическим васкулитом, делятся своим приобретенным опытом с новичками. Вот несколько из них:
Васкулит геморрагический
Геморрагический васкулит – это системное поражение сосудов кожи, суставов, почек и желудочно-кишечного тракта. За рубежом геморрагический васкулит известен как пурпура Шенляйна-Геноха.
Главный симптом – это красная сыпь (кожный синдром). Часто ее отдельные элементы сливаются между собой, образуя сплошные поля. Сыпь обычно сначала возникает на ногах, точнее, на стопах и голенях, а потом поднимается выше, на бедра и ягодицы. Однако живот, спина и руки редко страдают от нее. Через некоторое время яркая сыпь бледнеет и постепенно сходит на нет. В это же время у страдающего может незначительно подняться температура.
Второй признак – это поражение суставов (суставной синдром), они отекают и болят. Этот симптом наблюдается у 2/3 пациентов. Он обычно возникает вместе с сыпью, но может развиться и после того, как сыпь начинает проходить. Характерно, что болят сразу несколько суставов, чаще всего это голеностопные и коленные. Боль в суставах продолжается от нескольких часов до нескольких дней.
Третий важный признак геморрагического васкулита – это боль в животе (абдоминальный синдром). Она может возникать вместе с сыпью и поражением суставов, а может и предшествовать им. Эта боль не имеет четкой локализации, может сопровождаться тошнотой, рвотой, поносом или запором, может быть постоянной или приступообразной. Она проходит самостоятельно, без лечения.
Почечный симптом развивается после первых трех. При этом в моче обнаруживается кровь и белок.
У некоторых больных поражаются легкие. Тогда заболевание проявляется кашлем с мокротой с прожилками крови, одышкой.
При поражении центральной нервной системы пациент испытывает головную боль, головокружение и раздражительность.
У мальчиков могут поражаться яички, они отекают и становятся болезненными. Но эти симптомы бывают редко.
Геморрагический васкулит может начаться в любом возрасте. Однако чаще всего этим заболеванием страдают дети 4-12 лет. А дети до трех лет болеют им редко. Обычно заболевание развивается через несколько недель после перенесенных ангины, гриппа, ОРВИ, скарлатины или других инфекционных заболеваний. Геморрагический васкулит может развиться и после вакцинации. Иногда эта болезнь начинается после аллергических заболеваний, травм, переохлаждения или укусов насекомых.
Болезнь Шенляйна-Геноха – заболевание аутоиммунное. Оно начинается, когда организм вырабатывает слишком много иммунных комплексов. При этом поражаются стенки сосудов, повышается их проницаемость. Это приводит к отекам, сыпи и другим проявлениям болезни.
Течение геморрагического васкулита может быть молниеносным, острым, подострым, затяжным и хроническим.
В зависимости от пораженных органов выделяют:
Диагностика
Диагноз ставят на основании симптомов. Так как они неспецифичны, то требуется, чтобы было хотя бы два симптома, чтобы подозревать геморрагический васкулит: характерная сыпь, возраст начала болезни (не более 20 лет), обнаружение при биопсии гранулоцитов и боли в животе.
Также делают анализ крови. При абдоминальном синдроме проводят эндоскопическое исследование.
Дифференцировать геморрагический васкулит нужно с тромбоцитопенической пурпурой, сывороточной болезнью, криоглобулинемией.
Лечение геморрагического васкулита – задача сложная. Лечение комплексное, оно включает диету (детям нельзя употреблять цитрусовые, какао, кофе, шоколад, землянику, клубнику, продукты, к которым имеется индивидуальная непереносимость), постельный режим и медикаментозную терапию. Назначают вещества, препятствующие свертыванию крови. В некоторых случаях для предотвращения тромбообразования, назначают активаторы фибринолиза. Обязательно лечат поражения внутренних органов, назначают противовоспалительные препараты, причем часто это стероидные гормоны. Также назначают средства, угнетающие иммунную систему.
Прогноз заболевания благоприятный.
Образ жизни
После выписки из стационара дети находятся на диспансерном учете у кардиоревматолога. Первые полгода ребенок должен проходить обследование раз в месяц, сследующие полтора года – каждые три месяца. А через два года после выписки достаточно появляться у врача раз в полгода.
Детям, находящемся на учете нельзя ставить профилактические прививки, им противопоказано санаторно-курортное лечение.
При отсутствии обострений в течение пяти лет пациенты снимаются с диспансерного учета.
Профилактика
Для профилактики геморрагического васкулита нужно своевременно лечить инфекционные заболевания. Важно укреплять иммунитет, закаляться, устранять возможные аллергены и с осторожностью назначать любые лекарственные препараты. Кроме того, нужно правильно питаться и не изнурять ребенка физическими нагрузками.
Дифференциальная диагностика высыпаний при менингите
Врачи Юсуповской больницы проводят дифференциальную диагностику сыпи при менингите с геморрагическими высыпаниями, которые являются проявлением следующих заболеваний:
Геморрагический васкулит, как и менингококковый сепсис, может протекать с геморрагическими высыпаниями, лихорадкой, артритами. Он отличается от менингита тем, что протекает более длительно, высыпания представлены в основном папулами (узелками) и эритемой (покраснением).
Геморрагический характер лишь некоторые элементы сыпи. Высыпания располагаются симметрично, преимущественно вокруг суставов и на разгибательной поверхности конечностей. У пациентов часто возникают серозные артриты, может увеличиваться селезёнка. Иногда возникают кровоизлияния в оболочки и вещество мозга с соответствующими изменениями в спинномозговой жидкости и менингеальным синдромом. В крови выявляют нормальное или незначительно увеличенное количество лейкоцитов.
Тромбоцитопеническая пурпура отличается от менингококцемии постепенным началом, хроническим течением, частыми кровотечениями из слизистой оболочки полости рта. Сыпь, в отличие от менингита, локализуется преимущественно на коже туловища и сгибательной поверхности верхних конечностей. Часто увеличивается селезёнка. В анализе крови находят выраженную гипохромную анемию, тромбоцитопению (малое количество тромбоцитов).
При инфекционном мононуклеозе высыпания бывают полиморфными, даже геморрагическими. Сыпь не располагается на кистях и стопах. Пациенты часто болеют ангиной. У них увеличены все группы лимфатических узлов. Постоянным признаком заболевания является увеличение печени и селезёнки. В крови выявляются атипичные мононуклеары на фоне большого количества лимфоцитов и моноцитов.
Для кори, в отличие от менингита, характерны пятна Коплика – мелкие беловатые папулы на слизистой оболочке щёк. Они видны до начала коревых высыпаний. Сыпь на коже появляется поэтапно. Наибольшее количество высыпаний располагается на лице и туловище. Имеют место явления трахеобронхита, необильное серозное отделяемое из носа. В крови уменьшается количество лейкоцитов.
Скарлатину от менингококцемии отличают «малиновый» язык, «пылающий зев», обильная мелкоточечная сыпь на фоне красной кожи, которая захватывает лицо, туловище и конечности. Высыпания особенно обильны в местах естественных складок. На лице в области носогубного треугольника виден бледный участок кожи, свободный от сыпи. У пациентов часто выявляют ангину. В мазках обнаруживают грамположительные кокки.
Ветряная оспа отличается от менингококцемии характером высыпаний и их чёткой динамикой: пятно – папула – везикула – пустула – корочка. Для менингококкового менигита не характерны пустулёзные высыпания. В первые сутки заболевания, когда ещё нет типичных везикул, отличием ветряной оспы от менигококковой инфекции является обилие элементов сыпи на лице.
При появлении геморрагической высыпаний на коже, похожих на сыпь при менингите, немедленно звоните по телефону Юсуповской больницы. Врачи проведут обследование пациента, дифференциальную диагностику сыпи при менингите и других инфекционных заболеваний, для которых характерны геморрагические высыпания. Чтобы выявить менингококк, проведут исследование спинномозговой жидкости, полученной во время диагностической люмбальной пункции. После установки точного диагноза проведут комплексную терапию менингита.
Сыпь у ребенка на ногах и руках без температуры, с температурой, чешется, не чешется
Дети — это самые любимые, беззащитные человечки. Именно от взрослых зависит порою здоровье малыша. Наше внимание им необходимо в первую очередь. Кожа у детей еще несовершенна и очень восприимчива к разным инфекциям. Так, появление сыпи на руках и ногах может оказаться невинным проявлением, а может быть сигналом опасного заболевания. Ниже рассмотрим, по какой причине может появиться сыпь у ребенка и как действовать в этой ситуации.
Что же представляет собой такое явление? Сыпь — это патологические изменения кожных покровов, слизистых оболочек, которые отличаются от нормальной кожи внешним видом, структурой, цветом. Она может быть первичной и вторичной, то есть появляться на месте прежних высыпаний. Сочетание первичных и вторичных элементов определяют картину сыпи при заболевании. Это может быть реакция на какой-то аллерген, а может оказаться, что сыпь — это признак какого-либо заболевания.
Оказывается, высыпания бывают различной природы и типа. Выделяют первичные и вторичные высыпания. Такой бывает сыпь у ребенка на ногах и руках: