Содержание
Классификация ФПН
Плацентарная недостаточность при беременности может классифицироваться по нескольким критериям. В зависимости от механизма возникновения, она бывает:
- первичная – выявляется в первом триместре и связана с нарушением имплантации плодного яйца или механизмом формирования плаценты. О том, что происходит с мамой и малышом в этот период читайте в статье 1 триместр беременности>>>;
- вторичная – может появиться в уже сформировавшемся органе, в результате воздействия на него любых негативных факторов.
Исходя из клинических проявлений, ФПН бывает:
- Острая. В большинстве случаев, причиной становится отслойка плаценты. Произойти это может абсолютно на любом этапе беременности;
- Хроническая. Диагностируется на разных сроках беременности. В свою очередь, хроническая плацентарная недостаточность может быть компенсированной (если присутствуют метаболические нарушения, но кровообращение не нарушено) или декомпенсированной (выявлено нарушение кровообращения).
Существует несколько степеней декомпенсированной фитоплацентарной недостаточности:
- ФПН 1а степени при беременности проявляется нарушением движения крови в маточно-плацентарном круге;
- 1б степень – нарушение было обнаружено исключительно в плодово-плацентарном круге;
- Недостаточность 2 степени – нарушение произошло сразу в 2 кругах;
- 3 степень – характер нарушений критический и такое состояние угрожает жизни плода.
Причины патологии
Прежде чем назначить лечение и определить возможные риски, врачу предстоит определить точные причины плацентарной недостаточность при беременности. Привести к нарушению формирования и функционирования органа могут:
- Генетические отклонения у плода и эндокринные патологии в материнском организме;
- Проникновение в организм беременной вирусов и бактерий в течение первого триместра (чтобы уберечься от возможных заболеваний, читайте статью по теме: Простуда при беременности>>>);
- Хронические болезни мамы (сахарный диабет, патологии сердечно-сосудистой системы и т. д.);
- Акушерские патологии (гестоз, многоводие, резус-конфликт и т. д.);
- Аномальное строение матки (двурогость и т. д.), наличие миоматозных узлов, аборты в прошлом и т. д.;
- Социально-биологические факторы (возраст беременной до 18 лет или старше 35 лет, частые стрессы и чрезмерные физические нагрузки, курение и другие вредные привычки, контакт с вредными веществами).
Лечение ФПН
Если во время УЗИ вам был поставлен диагноз плацентарная недостаточность, то врач назначит необходимое лечение. Его целью является:
- улучшение кровотока в плаценте;
- профилактика нарушений внутриутробного развития плода. (узнайте больше о том, как растет и развивается малыш у вас в животике из статьи Развитие ребенка в утробе матери>>>)
Для этого обычно назначают сосудорасширяющие препараты (Курантил), спазмолитики (Но-шпа, статья по теме: Но-шпа при беременности или Гинипрал), успокоительные средства (Глицин, настой валерианы). В некоторых случаях может потребоваться прием медикаментов, повышающих свертывание крови (Гепарин).
Обычно лечение ФПН проводится в домашних условиях. Госпитализация показана только в тех случаях, когда назначенная терапия в течение 10-14 дней не дала должного результата или же во время обследования были выявлены сопутствующие патологии.
Возможные последствия
Плацентарная недостаточность – достаточно опасная патология, которая требует обязательного лечения. Это связано с тем, что ФПН может вызывать целый ряд серьезных осложнений, среди которых:
- гипоксия плода (количество кислорода, которое попадает к малышу недостаточно для его полноценного развития). Подробнее о гипоксии плода при беременности>>>;
- нарушение и задержка внутриутробного развития (в результате размеры малыша не соответствуют установленным для конкретного периода беременности);
- гибель плода;
- недостаточная масса тела новорожденного при родах, которые произошли в срок (после 38 недели);
- выявление у новорожденного врожденной желтушки, пневмонии или других заболеваний;
- нарушения нервной системы в период внутриутробного развития или в процессе родов.
Решение о методе родоразрешения врачи принимают после комплексной оценки общего состояния мамы, плода и готовности родовых путей. Если все в удовлетворительном состоянии, то вы можете рожать самостоятельно.
В случае, когда во время УЗИ выявлена задержка развития плода или родовые пути оказались не готовы, то проводится кесарево сечение.
Профилактика
Чтобы избежать возникновения нарушений в состоянии или работе плаценты, важна профилактика ФПН. И начинать ее желательно еще до наступления беременности. Профилактика плацентарной недостаточности заключается в:
- Отказе от любых вредных привычек еще на этапе подготовки к зачатию малыша;
- Качественном планировании беременности. Для этого нужно посетить врача, который сможет оценить состояние вашего здоровья. При наличии любых хронических заболеваний, важно пролечить их еще до зачатия;
- Важно встать на учет еще до 12 недель беременности. В этот период врач проведет осмотр и сможет выявить любые отклонения в работе вашего организма;
- Посещать доктора нужно регулярно. Во время первого триместра, достаточно являться в женскую консультацию не реже 1 раза в месяц. На протяжении второго триместра частота посещений составляет 1 раз в несколько недель. В третьем триместре делать это нужно еженедельно;
Это необходимо для своевременного выявления любых отклонений в состоянии или работе плаценты и при необходимости лечения такого состояния.
- Будущая мама должна правильно питаться;
В ее рационе должны присутствовать все необходимые для развития плода витамины и микроэлементы. Важно употреблять много продуктов, в составе которых присутствует природная клетчатка. Также следует отказаться от жареной пищи, острых и консервированных продуктов.
О том, какие продукты можно и нужно кушать в вашем положении, я рассказываю в книге Секреты правильного питания для будущей мамы>>>.
- Дополнительно нужно принимать витаминно-минеральные комплексы, которые специально разработаны для будущих мам;
- Во время беременности следует больше времени отводить на отдых. Также полноценным должен быть сон (не менее 8 часов);
- Избегать физического и психоэмоционального перенапряжения;
- Заниматься спортом. Существует целый ряд комплексов специальной гимнастики для беременных;
- Необходимо чаще бывать на свежем воздухе. При этом, для пеших прогулок следует выбирать места, вдали от автомобильных дорог. Сколько нужно гулять и как правильно это делать, вы можете узнать из статьи Прогулки при беременности>>>
Легкой и спокойной вам беременности!
Читайте также:
- УЗИ на ранних сроках беременности
- Витамин С при беременности
- Цвет околоплодных вод
Причины фетоплацентарной недостаточности
Фетоплацентарная недостаточность неоднородна по своей природе, так как причины ее развития могут быть:
- экстрагенитальными:
- анемия;
- заболевания нейроэндокринной системы;
- инфекционные заболевания, в том числе и хронические инфекционные заболевания;
- курение;
- нарушения работы сердечно-сосудистой системы беременной женщины, проявляющиеся в форме артериальной гипертензии или гипотензии, пороков сердца, недостаточности кровообращения;
- неблагоприятное влияние факторов внешней среды;
- патологии крови, печени, почек;
- стрессы;
- хронические заболевания (например, такие, как бронхиальная астма, нарушения работы щитовидной железы и пр.);
- гинекологическими:
- неправильное прикрепление плаценты;
- опыт абортов, регрессирующей беременности;
- осложнения беременности (гестоз, резус-конфликт и пр.);
- патология матки (гипоплазия миометрия, пороки развития, эндометриоз и пр.);
- угроза выкидыша.
Фетоплацентарная недостаточность: виды
Существует несколько классификаций видов фетоплацентарной недостаточности при беременности. В их основе следующие критерии:
- время развития;
- характер течения заболевания;
- степень нарушения кровотока;
- степень нарушения функций плаценты.

В зависимости от времени развития принято различать первичную и вторичную фетоплацентарную недостаточность. Первичная представляет собой нарушение строения и функций плаценты на 16-18 неделе беременности. Часто заболевание приводит к самопроизвольному выкидышу. Вторичная фетоплацентарная недостаточность — нарушения функций плаценты, возникших уже после того как формирование плаценты было завершено.
Определение характера течения заболевания позволяет выделять такие виды фетоплацентарной недостаточности, как:
- хроническая;
- острая.
Острая форма проявляется в виде нарушения функции газообмена. Острая гипоксия плода, риск его гибели могут явиться результатом тяжелой формы течения заболевания. Осложнения могут проявляться в виде преждевременной отслойки плаценты, инфаркта плаценты, тромбоза сосудов плаценты.
Хроническая фетоплацентарная недостаточность предполагает способность организма беременной женщины вырабатывать защитные компенсаторные механизмы и реакции, в связи с чем следует назвать еще один критерий, положенный в основу классификации. Речь идет о степени нарушения функций плаценты или степени нарушения состояния здоровья плода. Так, ученые выделяют:
- компенсированную;
- декомпенсированную;
- субкомпенсированную.
Первый вид не всегда проявляется в полной мере, поэтому узнать о существующих нарушениях можно только в результате УЗИ-исследования. Компенсированная форма фетоплацентарной недостаточности связан с незначительными патологическими изменениями; при этом плод продолжает развиваться, врач в состоянии выбрать необходимые методы ведения беременности и способ родовспоможения. При адекватном лечении и ведении родов рождение здорового малыша вполне возможно.
В случае острой и хронической декомпенсированной формах фетоплацентарной недостаточности будущая мама может заметить снижение активности малыша, что, безусловно, является поводом для незамедлительного обращения к врачу. Самым опасным симптомом считается появление кровянистых выделений, что иногда указывает на вероятную преждевременную отслойку плаценты. Нормально прогрессирующая беременность при этой форме нарушений функций плаценты практически невозможна.
При субкомпенсированной форме внутриутробное развитие плода протекает с отклонениями от нормы. Кроме того, достаточно высоки риски возникновения сопутствующих осложнений разного характера.
В зависимости от степени нарушения кровообращения существует:
- маточно-плацентарная недостаточность при условии отсутствия нарушений в плодово-плацентарном кровотоке (степень 1а);
- плодово-плацентарная недостаточность при нормальном маточно-плацентарном кровотоке (степень 1б);
- плодово-плацентарная и маточно-плацентарная недостаточность при условии сохранения конечного диастолического кровотока (2 степень);
- критическое нарушение плодово-плацентарного кровотока в сочетании с сохранением или частичным нарушением маточно-плацентарного кровотока (3 степень).

Диагностика
Только комплексное обследование будущей мамы и подробный анамнез способны указать на возможные причины возникновения фетоплацентарной недостаточности. Часто женщина обращается к врачу с жалобами на боли в области живота, тонус матки, изменение активности плода, появление кровянистых выделений из влагалища.
Тщательный осмотр пациентки позволяет сопоставить данные, полученные в ходе осмотра, с существующими нормами развития беременности и состояния плода. УЗИ-исследование имеет важное значение в выявлении фетоплацентарной недостаточности. В ходе УЗИ можно получить фетометрические показатели развития плода, определить толщину плаценты, установить степень ее зрелости.
Проведение доплерометрического исследования позволяет исследовать кровоток сосудов плода и матки, а также состояние пуповины и самой плаценты. Кардиотокографическое исследование (КТГ) помогает оценить состояние сердечно-сосудистой системы плода.
Кроме перечисленных выше методов обследования, следует обратить внимание на такие методы исследования, как:
- определение гормональной активности;
- анализу крови на предмет определения ее ферментативной активности.
Так или иначе, при подозрении на наличие фетоплацентарной недостаточности будущая мама нуждается в комплексном обследовании и лечении.
Лечение
В силу многофакторности заболевания единственно рекомендованного, универсального способа лечения нет. Это обусловлено индивидуальным сочетанием этиологических факторов и путей развития этого осложнения беременности. При выборе способа лечения важно установить этиологию и форму заболевания, а также подобрать терапию, направленную на стабилизацию патологического процесса.
Лечение компенсированной фетоплацентарной недостаточности возможно в амбулаторных условиях при условии отсутствия угрозы выкидыша или развития дополнительных осложнений. При этом регулярный лабораторный и УЗИ-скрининг являются обязательными на протяжении всей беременности.
Прочие виды фетоплацентарной недостаточности требуют незамедлительного интенсивного лечения в условиях стационара. Лечение проводится в течение 3-4 недель с последующим наблюдением врача в течение 6-8 недель. Способ лечения должен быть направлен на
- оптимизацию гомеостаза;
- устранение основной причины появления заболевания;
- поддержание работы компенсаторно-защитных механизмов;
- подготовку к родоразрешению в оптимальные сроки;
- нормализацию сосудистого тонуса матки и пр..
Классификация заболевания при беременности
Существует несколько классификаций разновидностей фетоплацентарной недостаточности.
Классификация ФПН по отношению к срокам формирования плаценты:
- Первичная – развивается до 16 недель беременности.
- Вторичная – развивается не ранее второго триместра беременности. Зависит от неправильного и осложненного течения беременности в целом.
Классификация ФПН по особенностям клинического течения:
- Острая фетоплацентарная недостаточность – часто является сопровождающим фактором отслойки плаценты, может возникать на любом сроке беременности.
- Хроническая фетоплацентарная недостаточность – возникает начиная со 2 триместра беременности и встречается значительно чаще, чем острая.
Хроническая ФПН в свою очередь делится на:
- Компенсированную – начальный этап формирования ФПН.
- Субкомпенсированную – более тяжелый вариант хронической ФПН. Характеризуется значительным увеличением риска развития патологий у ребенка.
- Декомпенсированную – характеризуется развитием глобальных изменений в развитии ребенка. Иногда может провоцировать его смерть.
- Критическую – в большинстве случаев заканчивается смертью ребенка.
Причины появления ФПН
Плацентарная недостаточность при беременности обычно возникает по следующим причинам:
- возраст беременной женщины выше 35 лет;
- гестоз или поздний токсикоз;
- многоводие;
- наличие вредных привычек у матери;
- предшествующие аборты;
- неправильное строение матки;
- резус-конфликт матери и ребенка;
- сахарный диабет;
- вирусные и бактериальные инфекции;
- воспалительные заболевания;
- генетические аномалии плода;
- заболевания эндокринной системы матери.
Чем опасно заболевание для будущей мамы и плода
Нарушение в строении и работе плаценты влекут за собой достаточно большое количество возможных осложнений.
Осложнения, возникающие в результате фетоплацентарной недостаточности:
- гипоксия плода;
- преждевременные роды;
- самопроизвольный выкидыш;
- замирание беременности;
- развитие внутриутробных патологий плода;
- неправильное расположение плаценты;
- внутриутробная задержка развития плода;
- угроза жизни ребенка и возможный летальный исход;
- многоводие;
- маловодие;
- перенашивание беременности.
Симптомы патологии
Симптомы фетоплацентарной недостаточности при беременности зависят от разновидности данного осложнения.
Симптомы хронической компенсированной ФПН отсутствуют. Выявляется исключительно при прохождении ультразвукового исследование.
Симптоматика декомпенсированной ФПН:
- повышенная активность плода, частые шевеления;
- резкое уменьшение активности ребенка;
- живот беременной женщины небольших размеров;
- кровянистые выделения из влагалища.
Если появились один или несколько из вышеперечисленных симптомов важно как можно скорее обратиться к врачу. Своевременная врачебная помощь значительно снижает риски развития осложнений.
Диагностика при беременности
После обращения беременной женщины с жалобами характерными для ФПН врач назначает комплексное обследование.
Оно позволит с высокой степенью точности установить наличие осложнения.
Основными методами диагностики плацентарной недостаточности являются:
- ультразвуковое исследование;
- кардиотокография;
- допплерометрия.
Во время процедуры УЗИ врач устанавливает степень зрелости плаценты, ее расположение и толщину. Гинеколог отмечает соответствуют ли эти показатели сроку беременности.
Также производится оценка активности плода и количество амниотической жидкости. Исходя из этих показателей, можно сделать предположение о наличии ФПН у женщины.
КТГ или кардиотокография дает возможность оценить работу сердца ребенка.
Процедура допплерометрии оценивает кровоток в пуповине, матке и головном мозге ребенка.
После проведения соответствующих процедур и установления диагноза беременной женщине назначается соответствующее лечение.
В некоторых случаях требуется наблюдение в стационаре.
Лечение и профилактика беременных
Наличие фетоплацентарной недостаточности требует обязательного лечения.
На первом этапе выявляется причина заболевания, и все меры направляются на ее устранение.
Если у женщины выявлен компенсированный тип плацентарной недостаточности, лечение проводится амбулаторно.
Если же существует более тяжёлое развитие осложнения, беременной женщине дают направление на лечение в условиях стационара.
Лечение ФПН направлено на улучшение кровотока в плаценте, устранение повышенного тонуса матки и улучшение кислородного питания ребенка.
Необходимо понимать, что в настоящее время не существует лекарственных препаратов и процедур, которые бы полностью восстановили структуру плаценты в нормальное состояние.
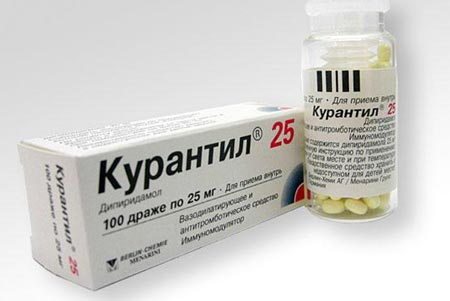
Для лечения плацентарной недостаточности часто назначают такие лекарственные препараты как:
- Курантил;
- Актовегин.
Их действие направлено на улучшение обменных процессов и состояния кровотока в плаценте.
Курантил устраняет проявления гипоксии у плода. Действие Актовегина больше проявляется в активизации обменных процессов.
При тяжелых проявлениях ФПН в условиях стационара беременным назначают внутривенное введение препаратов:
- Магнезия;
- Гинипрал;
- Эуфиллин;
- Глюкозо-новокаиновую смесь.
Родоразрешение при фетоплацентарной недостаточности может пройти как естественным путем, так и при помощи операции кесарева сечения.
Выбор того или иного способа зависит от степени тяжести осложнения и состояния ребенка в утробе.
Профилактика фетоплацентарной недостаточности:
- полноценный сон;
- употребление специальных поливитаминных препаратов для беременных;
- сбалансированное питание;
- употребление кислородных коктейлей;
- заблаговременное планирование беременности и прохождение всех необходимых обследований;
- отказ от вредных привычек.
Фетоплацентарная недостаточность – достаточно частое явление в современной акушерской практике. Правильное планирование беременности и грамотное ведение беременности сводит риски этого осложнения к минимуму.
Что это такое?
Любая женщина, которая готовится стать матерью, наверняка знает, что такое плацента. Это орган, который образуется в женском организме только в период беременности. Плацента связывает плод и организм матери, обеспечивая малышу все необходимо для питания, дыхания и работы других жизненно важных систем.
Если в работе плаценты по каким-то причинам возникают сбои, говорят о фетоплацентарной недостаточности. В результате возникают нарушения в кровообращении, плод не получает достаточно питательных веществ.
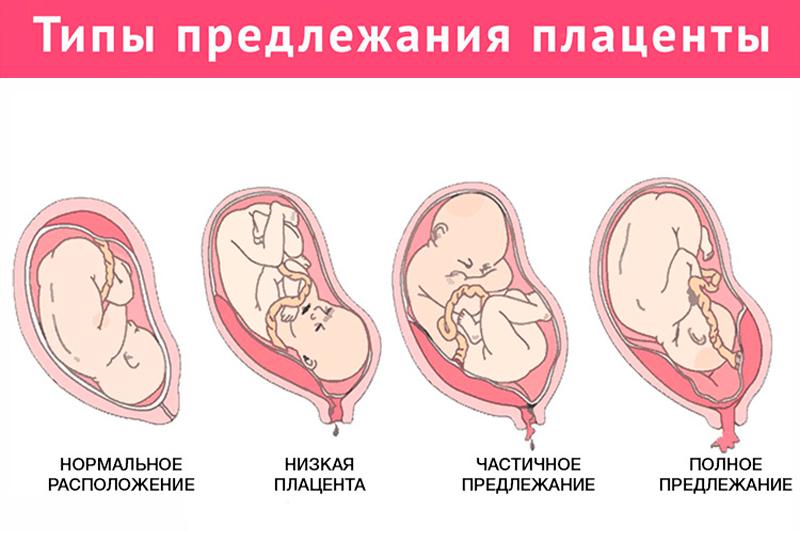
Существует классификация видов плацентарной недостаточности:
- Первичная – появляется в период до 16 недель беременности, когда плод только прикрепляется к матке, а плацента проходит стадию формирования.
- Вторичная – плацента уже сформирована, но внешние факторы приводят к сбою в ее работе.
В зависимости от того, какие органы и системы затрагиваются, выделяют:
- Компрессированную – заболевание, при котором взаимосвязь организма матери, плаценты и плода не затрагивается.
- Декомпрессированная – болезнь, при которой указанная выше связь нарушается, и плод страдает.
В зависимости от формы выделяют:
- Острую – плацента отделяется, если ее расположение слишком низкое или в норме. Чаще всего наблюдается во время родов.
- Хроническую – возникает на любом сроке, часто ее болеют женщины из группы риска.
Выделяют 3 степени тяжести недостаточности, которую определяют по внутриутробному развитию и росту плода:
- 1 степень – плод по показателям отстает на 1-2 недели.
- 2 степень – плод отстает в развитии на 2-4 недели.
- 3 степень – отставание в развитии на 4 недели и более.
Почему развивается патология?
Развитие заболевания, дорогие читательницы, во многом зависит от вас. Причинами плацентарной недостаточности могут быть:
- некачественное питание;
- возраст женщины менее 18 и старше 35 лет;
- заболевания эндокринной системы;
- инфекции мочеполовых органов;
- аборты;
- нарушения в менструальном цикле;
- другие причины угрозы прерывания беременности;
- заболевания в области гинекологии, сердечно-сосудистой системы;
- гормональные нарушения;
- наследственные заболевания;
- вредные привычки;
- стрессы;
- анемия;
- конфликт резус-факторов;
- повышенная свертываемость крови;
- гестоз;
- поражение сосудов при гипертонии.
В основном все причины связаны с недостаточным вниманием беременной женщины к своему здоровью.
Самостоятельно очень трудно заподозрить плацентарную недостаточность. Как правило, первые подозрения появляются на плановом УЗИ.
Чтобы самостоятельно проконтролировать возникновение этой болезни и вовремя сообщить о подозрениях специалисту, следует внимательно относиться к движениям плода в утробе во второй половине беременности.
После 28 недель плод должен двигаться не менее 10 раз в сутки. Если сначала ребенок некоторое время вел себя активно, а затем стал затихать, можно говорить о подозрении на плацентарную недостаточность.
На более ранних сроках о заболевании могут сообщить остановка роста живота и кровянистые выделения, возникающие при отслойке плаценты.
Если эти симптомы присутствуют, женщине назначают внеплановое УЗИ. С его помощью определяются показатели:
- состояние плаценты;
- степень ее зрелости;
- структура;
- толщина;
- параметры плода, которые сравниваются с нормой.
При внешнем осмотре у врача принимаются во внимание:
- длина окружности живота;
- характер выделений;
- количество сердцебиений;
- параметры самой женщины;
- напряженность матки.
При необходимости проводится допплерометрия, благодаря которой можно определить состояние кровотока. Если плацентарная недостаточность присутствует, и плод при этом страдает, назначается лечение.
К сожалению, полностью устранить плацентарную недостаточность и бывает невозможно. Цель лечения состоит в улучшении кровотока, благодаря чему нормализуется поступление питательных веществ к плоду. Терапия строго индивидуальна и может включать:
- седативные медикаменты и токолитики, чтобы успокоить беременную и снять общий тонус;
- антиагреганты – препараты, понижающие свертываемость крови;
- сосудорасширяющие медикаменты, чтобы усилить приток кислорода к плоду.
Если вовремя не провести лечение, последствия могут стать самыми печальными.
Чем опасна?
Хроническая плацентарная недостаточность грозит печальными последствиями и осложнениями для мамы и плода:
- задержка в развитии ребенка вплоть до гибели;
- гипоксия – недостаток кислорода, что грозит умственной отсталостью малыша;
- врожденные болезни (желтуха, пневмония);
- угроза поражения нервной системы;
- недоношеность.
Причин более чем достаточно, чтобы обратиться к специалисту при первых подозрениях на болезнь. Но лучше всего ее не допускать.
Профилактика


В силах женщины предотвратить опасное для малыша состояние. Для этого нужно:
- сдавать все анализы при беременности, посещать гинеколога;
- питаться правильно и разнообразно;
- исключить вредные привычки и тяжелые физические нагрузки;
- принимать витаминные комплексы;
- высыпаться;
- выполнять небольшую гимнастику.
Если вы будете следовать этим советам, то наверняка сможете обеспечить здоровое развитие своему малышу.
Так же вы можете прочитать о многоводии и маловодии во время беременности в моих статьях.
Если вам понравилась статья, рекомендуйте ее своим друзьям. Информация дана для ознакомления.
До новых обсуждений, друзья!
Почему возникает патология – возможные причины
Существует множество факторов риска развития ФПН. Опасность патологии состоит в том, что она возникает не только хронических или острых заболеваний, связанных с физиологией матери, но и на фоне психоэмоциональных отклонений. Рядовой стресс или депрессия могут стать провоцирующими факторами. Рассмотрим подробнее, какие провоцирующие факторы влияют на возникновения недуга.
Социально-бытовые
К социально бытовым критериям, провоцирующим развитие болезни, можно отнести активную физическую деятельность, работу с опасными веществами (особенно химического происхождения), положение в раннем возрасте, употребление спиртосодержащей и табачной продукции, наркотических веществ, несбалансированный рацион.
Депрессии и стрессы, конфликты, происходящие в семейном кругу или на работе, негативным образом влияют на женщину в положении и провоцируют развитие ФПН.
Осложненное течение периода гестации
Проблемы, связанные с гестацией возникают не только у женщины, но и будущего ребенка.
Как правило, существует перечень наиболее актуальных причин осложнений во время вынашивания ребенка:
- отклонения в сердечно-сосудистой системе;
- нарушение в гормональном фоне, особенно опасно для плода;
- предшествующие этой беременности аборты;
- вынашивание двух и более детей;
- острые воспалительные процессы в матке или яичниках;
- упадок иммунитета и сопротивляемости организма;
- асоциальный образ жизни, алкоголизм, курение;
- несбалансированный рацион, потребление жирной и холестериновой пищи в больших количествах.
Это далеко не все факторы, способные вызвать осложнения во время гестации.
Патология репродуктивной системы
Среди отклонений в женской репродуктивной системе, стоит отметить, что неудачное протекание предыдущей беременности сильно влияет на ход текущей. Неправильные месячные (сбиваются сроки), производимые ЭКО (при бесплодии), рождение недоношенных детей – все это отображается на анатомии женщины, а именно – репродуктивной системы. Также к патологиям репродуктивной системы относится перенесенные заболевания яичников.
Хронические экстрагенитальные заболевания
К экстрагенитальным болезням относятся:
- нарушения в сердечной системе;
- заболевания почечной структуры, включая хронический пиелонефрит и гломерунефрит, почечную недостаточность;
- туберкулез;
- поражение крови (к слову, наличие атеросклеротических бляшек также негативно отображается на женщине в положении);
- инфекционные или вирусные поражения половых органов (к примеру, влияние кандидоза).
Как можно было отметить, экстрагенительные болезни – отклонения, возникающие в жизненно-важных органах. Перед планированием зачатия, рекомендуется вылечить все хронические заболевания, чтобы у будущего плода не было врожденных патологий.
Врожденные или наследственные заболевания
Болезни, передающиеся по наследству, могут отразиться здоровье будущего малыша. К примеру, наследственная миома матки или анатомические дефекты в половой структуре матери негативным образом сказываются на протекании беременности.
Если это врожденная причина, то критерий риска плацентарной недостаточности будет велик, даже при проведении соответствующих профилактических мероприятий.
Что делать при плацентарной недостаточности – методы лечения
После диагностики встает вопрос, какие меры по устранению плацентарной недостаточности рекомендуется предпринять? Главное условие – терапевтические мероприятия проводятся в условиях стационара. Домашнее лечение или использование средств народной медицины категорически запрещено.
Сегодня в фармакологической отрасли и медицине в целом не существует средств, позволяющих в краткие сроки остановить развитие болезни и предотвратить нехватку кислорода у плода.Но системное длительное лечение приводит к положительным результатам.
Пациентке назначаются следующие группы лекарственных препаратов:
- Вазодилатирующие препараты. К ярким представителям этой категории лекарственных средств относится Курантил. Это – стимулирующий препарат, обогащающий плаценту необходимыми питательными элементами и предубеждающий ее деформацию
- Лекарственные средства, возобновляющие обмен веществ. Поможет Троксевазин и группа витаминизированных препаратов, содержащих витамин Е.
- Противовоспалительные и обезболивающие медикаменты. Женщине назначается Но-шпа в таблетированном виде.
- Препараты стимулирующие сердечную деятельность — Кардиомагнил.
- Чтобы возобновить полноценное кровообращение в матке, рекомендуется применять совокупность глюкозы с новокаином (в таблетированном виде).
- Выше упоминалось, что причиной развития ФПН становятся стрессовые ситуации. Чтобы предупредить развитие недостаточности, пациентке назначаются препараты, успокаивающие ЦНС (корень валерианы).
Все лекарственные средства назначаются пациентке после постановки диагноза. Важно помнить, что самостоятельное назначение медикаментов существенно увеличивает фактор риска неблагоприятного исхода развивающейся плацентарной недостаточности. Производите прием лекарственных средств строго под наблюдением специалиста.
Что делать для профилактики
Профилактика – самая важная часть при беременности. Такие мероприятия стоит начинать еще до момента зачатия, чтобы исключить большинство осложнений, включая угрозу развития ФПН. Профилактические меры назначает специалист, однако пациентка вправе проводить их в самостоятельном порядке, но после консультации.
Для исключения фактора риска патологии следует предпринять следующие меры:
- Вести здоровый образ жизни.
- Прекратить половые акты на третьем месяце беременности или по указанию специалиста.
- Рекомендуется за два месяца до момента зачатия отказаться от спиртосодержащей и табачной продукции. При употреблении наркотических веществ, следует пройти реабилитацию.
- Стабилизировать рацион. В приоритете должны быть овощи и фрукты, пища, приготовленная на пару.
- Ежедневно гулять на свежем воздухе хотя бы на 30 минут. Проветривать помещение.
- Если трудовая деятельность связана с химическими или токсическими веществами, рекомендуется сменить место работы или взять раньше декретный отпуск.
- Устранить факторы, способствующие ухудшению психоэмоционального плана. Обходить стрессовые ситуации, не конфликтовать.
- Принимать витаминизированные препараты, содержащие витамин E.
- Своевременно посещать лечащего специалиста в назначенные дни.
- При возникновении отклонений незамедлительно произвести диагностику.
Все вышеприведенные профилактические меры помогут предотвратить ненужные осложнения, включая плацентарную недостаточность. Остальной рекомендационный ряд назначает специалист по своему усмотрению и отталкиваясь от текущего состояния пациентки, протекания беременности, а также факторов риска.
Комментарий врача о последствиях плацентарной недостаточности:
Причины и механизмы
Плацентарная недостаточность – это понятие многофакторное. Существует широкий список явлений, способных стать причиной патологии. Прежде всего речь идет о неблагоприятном влиянии эндогенных (внутренних) состояний – со стороны женского организма в целом и матки в частности. Но есть и причины, связанные с плодом или самой плацентой, а также внешние факторы, воздействующие на организм беременной.
Исходя из причин, в акушерстве принято различать плацентарную недостаточность первичного и вторичного характера. Если нарушается функция плаценты еще на раннем сроке беременности, то источником нарушений могут стать:
- Генетическая патология плода (трисомия, делеция).
- Инфекции, перенесенные матерью в первом триместре (вирусные и бактериальные).
- Лютеиновая недостаточность (гипофункция желтого тела в яичнике).
- Недостаточная протеолитическая активность ворсин хориона.
- Структурные изменения в матке и эндометрии (аномалии, рубцы, спайки, воспаление, опухоли).
Эти факторы приводят к отклонениям в прикреплении, формировании и созревании плацентарного комплекса. Наблюдаются морфологические отклонения, дефекты васкуляризации и дифференцировки ворсин. Они развиваются первично, т. е. орган получает ухудшение работы изначально. Если же указанные процессы не были нарушены, а неблагоприятные факторы воздействовали позднее, то развивается другой вариант патологии. Вторичная недостаточность формируется при содействии причин, всецело связанных с материнским организмом. К ним относят многочисленные акушерские и экстрагенитальные состояния. Первые затрагивают текущую беременность или предыдущие периоды:
- Низкое прикрепление и предлежание плаценты.
- Многоводие.
- Поздние токсикозы (гестозы).
- Угрожающий аборт.
- Резус-конфликт.
- Кровотечения.
- Антифосфолипидный синдром.
- Выкидыши в прошлом.
- Рождение детей с низкой массой.
- Менструальная дисфункция.
- Бесплодие в анамнезе.
Уже сформированная плацента нарушает свою работу под влиянием различных заболеваний беременной. К значимой в этом плане экстрагенитальной патологии относят болезни почек, сердечно-сосудистой системы, легких, сахарный диабет, анемию и тромботические состояния. А внешними факторами считаются курение, употребление алкоголя и наркотиков, плохое питание, интенсивная физическая нагрузка, вредные условия труда, радиационное облучение, прием некоторых лекарств.
Деление на первичную и вторичную плацентарную патологию достаточно условно. Бывает так, что нарушения, возникшие на ранних сроках, оказываются нераспознанными. А дополняясь другими во втором периоде беременности, приводят к явной плацентарной дисфункции. Поэтому чаще всего речь идет о смешанном происхождении расстройств. Все указанные факторы провоцируют нарушения оксигенации или скорости кровотока в межворсинчатом пространстве, страдают газообмен, биохимические и трофические процессы, что в конечном итоге отражается на функциональном состоянии плода – возникает гипоксия и замедляется внутриутробное развитие.
Причины плацентарной недостаточности при беременности очень разнообразны. Они включают акушерскую, гинекологическую, экстрагенитальную патологию и внешние факторы.
Классификация
У рассматриваемой патологии есть определенные разновидности и типы. Классификационными критериями служат сроки развития, характер течения, степень выраженности плацентарной дисфункции. Как уже было указано выше, на ранних этапах гестации (до 16 недель беременности) формируется первичная недостаточность, а позже – вторичная. Исходя из прогрессирования нарушений, она бывает:
- Острой – развивается внезапно (чаще всего при отслойке плаценты или в родах).
- Хронической – появляется в результате продолжительных гемодинамических расстройств.
Если кровоток в системе мать-плацента-плод достаточен, а нарушаются лишь биохимические процессы, то говорят о компенсированной недостаточности. А более глубокие и выраженные расстройства со снижением гемодинамики являются свидетельством декомпенсации.
Дополнительная диагностика
Ключевую роль в диагностике ФПН играют дополнительные методы. Они позволяют оценить характер кровотока, структуру, размеры и положение плаценты, биометрические и функциональные показатели состояния плода, обменно-метаболические процессы, состав околоплодных вод. Необходимо комплексное обследование беременной для уточнения патологии, поэтому врач назначает такие исследования:
- Общий анализ крови (эритроциты, тромбоциты, гемоглобин, цветной показатель).
- Биохимический анализ крови: гормональный спектр (хорионический гонадотропин, прогестерон, эстриол, лактоген, кортизол), альфа-фетопротеин, трофобластический p-гликопротеин и бета-глобулин, плацентоспецифический альфа-макроглобулин, коагулограмма, трансаминазы, оксигенация.
- Кардиотокография.
- Функциональные пробы (нестрессовый тест).
- Оценка биофизического профиля плода.
- УЗИ (фетометрия, плацентография, актография, эхокардиография).
- Допплерография сосудов.
- Амниоскопия.
- Амнио- и кордоцентез.
Наилучшие результаты показывает сочетание лабораторных и инструментальных средств. Но инвазивные манипуляции, например, амнио- или кордоцентез, показаны не всем женщинам, а в особо тяжелых для диагностики случаях, требующих качественного дифференцирования.
Диагностировать плацентарную недостаточность можно благодаря лабораторно-инструментальным методам, регистрирующим структурно-функциональные нарушения и их последствия для плода.
Лечебная коррекция
Основными целями терапевтических мероприятий считается улучшение и нормализация маточно-плацентарно-плодового кровотока, предотвращение гипоксических нарушений и задержки внутриутробного развития, оценка сроков и способов дальнейшего родоразрешения. Лечение проводится консервативно с помощью медикаментов. Наиболее распространены схемы с применением следующих лекарств:
- Спазмолитики (Но-шпа).
- Токолитики (Партусистен).
- Антиагреганты (Курантил).
- Сосудистые (Актовегин).
- Седативные (Персен).
- Витамины и антиоксиданты.
Необходимо также проводить коррекцию сопутствующей акушерской и экстрагенитальной патологии, которая инициирует и поддерживает плацентарную недостаточность. В процессе лечения важно динамически контролировать состояние плода. Если же показатели кардиотокограммы или биофизического профиля оцениваются как патологические, то женщине необходима госпитализация.
Роды через естественные пути возможны в тех случаях, когда нет дистресс-синдрома плода. Экстренное кесарево сечение проводят, если регистрируются критические изменения в пуповинном артериальном кровотоке, наблюдается острая гипоксия, а шейка матки еще незрелая.
Превентивные меры
Большое значение при беременности имеет профилактика плацентарной недостаточности. Чтобы не допустить этой патологии, женщине следует придерживаться простых рекомендаций:
- Заранее планировать беременность.
- Своевременно стать на учет в женской консультации (до 12 недель).
- Регулярно проходить осмотры акушера-гинеколога.
- Полноценно питаться и отдыхать.
- Отказаться от вредных привычек.
- Избегать стрессовых ситуаций и физического перенапряжения.
- Выполнять гимнастику для беременных.
Если будет нужно, врач посоветует женщине принимать витаминно-минеральные комплексы. В сочетании с изменением образа жизни и бережным отношением к собственному здоровью это окажет очень хороший эффект, обеспечив нормальное течение беременности и оградив от плацентарной недостаточности.
Почему уровень сахара повышается или понижается?
Незначительно повышенный или пониженный уровень сахара в крови у беременной женщины не представляет угрозы. Он может быть обусловлен такими причинами, как:
- особенности обмена веществ;
- переохлаждение или ОРВИ;
- плохой сон;
- длительная пешая прогулка и др.
Однако определить, насколько опасно отклонение от нормы, способен только врач, так как если сахар понижается или повышается значительно, это говорит о наличии проблемы. Повышенные показатели обычно наблюдаются при:
- развитии сахарного диабета, когда нарушается выработка инсулина;
- сбоях в работе поджелудочной железы.
В группу риска по вероятности развития диабета попадают женщин, у которых наблюдается во время гестации или имеется в анамнезе:
- поздняя первая беременности (в возрасте после 30–35 лет);
- отягощенная наследственность;
- рождение детей с весом больше нормы;
- мертворождение или выкидыш;
- многоводие;
- избыточный вес.
Почему концентрация сахара может быть ниже нормы? Причины обычно связаны с:
- несбалансированным питанием, когда в рационе присутствует много сладкого;
- чрезмерными физическими и психологическими нагрузками;
- голоданием или соблюдением чрезмерно строгой диеты;
- наличием хронических эндокринных патологий, заболеваний печени и поджелудочной железы.
Причины нарушений
Следует отметить, что повышение сахара, связанное с вынашиванием ребенка, – достаточно распространенное явление, вызванное активизацией патологических процессов, имеющихся ранее в организме, но не дающих о себе знать.
Гестационный диабет, наблюдаемый только у беременных, как правило, после родов проходит бесследно. Но даже такой тип патологии представляет угрозу для матери и ребенка, поэтому оставлять его без внимания недопустимо.
Среди основных причин повышения сахара при беременности следует отметить:
- Значительное увеличение нагрузки на поджелудочную железу и снижение эффективности природного инсулина.
- Повышение уровня глюкозы вследствие изменения гормонального фона.
- Гестационный диабет, перенесенный в предыдущих беременностях.
- Возраст более 30 лет.
- Излишняя полнота.
- Поликистоз яичников.
- Глюкоза в моче.
- Большой размер плода.
- Наследственная предрасположенность к диабету.
Молодые женщины менее подвержены риску развития диабета во время беременности.
Кроме описанных факторов, способных привести к отклонениям от нормы, следует отметить и другие причины.
- излишняя эмоциональность, стрессы, характерные для беременных;
- наличие в организме инфекции;
- нарушение правил подготовки к анализу.
Обнаружение отклонений в большую/меньшую сторону является показанием к проведению повторного тестирования.