Витамин Д – это активное вещество, которое играет большую роль в обмене веществ человека. Особенно важно достаточное употребление витамина для детей, так как в раннем возрасте происходит закладка органов и систем. Недостаток витамина Д у детей может вызвать тяжелые осложнения со стороны опорно-двигательного аппарата и внутренних органов. Чтобы не допустить возникновения отклонений, родителям необходимо знать основные симптомы гиповитаминоза Д и уметь вовремя заподозрить данную патологию на ранней стадии.
Содержание
Микрофлора

При появлении ребенка на свет происходит его перемещение из внутриутробной атмосферы с полной стерильностью в окружающее пространство, которое населено огромным количеством различного вида микроорганизмов.
Организм младенца моментально становится объектом заполнения микробами. С их помощью производится расщепление пищевых фрагментов, поступающих в желудочно-кишечный тракт, а также правильное всасывание и усваивание ценных для организма веществ.
Все это способствует правильному функционированию пищеварительной системы, вследствие чего образуются клетки структурной системы иммунитета, укрепляющие защитные силы организма.
Состав микрофлоры здорового кишечника содержит приблизительно 500 разнообразных типов микроорганизмов, которые делятся на две группы:
- облигатную (обязательную);
- условно-патогенную.
Облигатные микроорганизмы образуют 90% от общего числа бактерий кишечной микрофлоры и осуществляют наиважнейшие иммунные и пищеварительные функции. Это:
- Бифидобактерии – являются наиболее значимыми, производят впитывание витаминов и улучшают иммунитет.
- Лактобактерии – сражаются с возбудителями болезнетворных инфекций, препятствуя появлению чужеродных микробов.
- Пропионовокислые бактерии – способствуют активизации защитных сил, поддерживая нормальное течение обменных процессов организма.
- Пептострептококки и энтерококки, которые осуществляют нормальный процесс брожения в кишечнике, расщепляя нужные полезные вещества.
Наибольшую долю облигатной микрофлоры новорожденный приобретает от матери в период прохождения по родовым путям, а также во время грудного вскармливания, играющее наибольшее значение в формировании его будущего здорового развития.
Защитные компоненты, имеющиеся в составе ценнейшего для ребенка молозива, так же как грудного молока, препятствуют разрастанию условно-патогенной флоры в кишечнике. Именно поэтому во избежание возникновения дисбактериоза младенца рекомендуется прикладывать к груди сразу же после появления в этом мире.
В период первых дней после рождения малыша кишечная микрофлора постепенно заполняется различными микроорганизмами, среди которых, наряду с полезными микробами, присутствуют и вредные бактерии.
Это может спровоцировать развитие транзиторного дисбактериоза кишечника уже с первых дней существования ребенка, при котором возникают неприятные симптомы. Среди них могут быть:
- частые срыгивания;
- присутствие жидкого стула, иногда даже с примесью слизи;
- спазматические боли.
Физиологический вид дисбактериоза у новорожденных, как правило, длится около 2 недель и прекращается за счет вытеснения бифидобактериями других представителей кишечной флоры. Но иногда, в силу влияния некоторых неблагоприятных факторов происходит перерастание транзиторного дисбактериоза в истинное течение.
Причины возникновения

Расстройство микрофлоры кишечника, приводящее к развитию дисбактериоза, может происходить по определенным причинам. Среди них выделяют:
- несвоевременное прикладывание к груди новорожденного;
- резкое или слишком раннее прерывание грудного вскармливания, вызывающее запоздалый эффект заселения полезными микроорганизмами при искусственном кормлении;
- несоблюдение правильного режима питания, применение в пищу рафинированных продуктов, в которых практически отсутствует наличие клетчатки, необходимой для размножения полезных бактерий;
- патологические процессы желудочно-кишечного тракта, включая поносы и запоры;
- пищевая аллергия;
- хронические заболевания желудка и кишечника, такие как гастродуоденит, язвенные болезни, эзофагит, колит;
- острое течение инфекционных и вирусных заболеваний;
- радиационные поражения;
- состояния после оперативных вмешательств;
- применение антибиотиков.
Симптоматика заболевания

Болезнь у детей обычно сопровождается характерными для данного заболевания неприятными симптомами:
- нестабильность стула в виде поносов, сменяющихся запорами, с примесью слизи, крови, не переваренных кусочков пищи в кале;
- метеоризм;
- периодические спазмирование и болезненные ощущения в районе живота;
- потеря аппетита;
- присутствие неприятного запаха из ротовой полости.
При выявлении подобных признаков у детей необходимо обязательное посещение врача с целью диагностирования заболевания и применения правильного лечения, не допуская развития других серьезных патологических процессов.
Проведение диагностирования
Для выявления дисбактериоза кишечника у ребенка следует обратиться к педиатру, а также получить консультацию специалиста в области гастроэнтерологии, которые назначат проведение необходимых лабораторных и инструментальных обследований.
С помощью внешнего осмотра определяется клиническое состояние по кожным покровам и слизистым оболочкам ребенка. При пальпации живота специалист может определить болезненные зоны кишечника.
Проведение лабораторных исследований происходит с применением бактериологического, а также биохимического анализа каловых масс на определение у малыша дисбактериоза. При этом микробиологический способ выявления заболевания предполагает определение численности полезных бактерий, кишечных палочек, а также степень превышения количества патогенных грибов и микробов.
Биохимическое исследование кала направлено на выявление уровня метаболитов жирных кислот, вырабатываемых кишечными микробами.
Кроме того, для обнаружения причин, спровоцировавших нарушение баланса микрофлоры в детском возрасте, используется целый ряд методов обследования. Наиболее важными из них являются:
- УЗИ ЖКТ;
- гастроскопия;
- лабораторное обследование кала на наличие яиц гельминтов и лямблий;
- биохимический анализ печеночных проб;
- копрограмма по определению уровня нарушения процессов расщепления и усваивания принимаемой пищи.
Лечение
Для получения наилучшей результативности в избавлении от дисбактериоза у детей необходимо определить первопричину, вызвавшую его развитие, а также применить комплекс терапевтических действий по устранению проблемы.
Наиболее важными составными этапами лечения являются:
- соблюдение диеты;
- применение медикаментозного лечения;
- симптоматическая терапия.
Для детей всех возрастных категорий наиболее важным критерием в достижении выздоровления выступает диетическое питание.
Для младенцев применение грудного вскармливания является самой эффективной профилактической мерой. При искусственном кормлении малыша необходимо с помощью рекомендаций врача правильно подобрать молочную смесь, либо же начать использование ее лечебных аналогов, например, «Бифидолакт» или «Хумана».
В незапущенных случаях восстановление баланса микрофлоры ребенка осуществляется только при помощи коррекции питания, не прибегая к медикаментозным методам лечебной терапии. При этом необходимо убрать из диетического меню ребенка употребление молока.
Его питательный рацион должен обязательно содержать в себе кисломолочные продукты, а для новорожденных — смеси, которые насыщены большим количеством полезных микроорганизмов, называемых натуральными пробиотиками:
- Бифидок — кефир, содержащий в себе Бифидумбактерин. Применяется для восстановления микрофлоры, уничтожения патогенных микробов, приостановления роста стафилококковых бактерий.
- Бифилин — вмещает в себе бифидобактерии, разрешено употребление с момента рождения детей, а также в период приема антибиотиков, эффективно возобновляет полезную флору кишечника.
- Иммунеле — имеет в своем составе число лактобактерий, а также ценных минеральных веществ и витаминов. Приводит в норму пищеварительный процесс, укрепляет иммунитет.
- Активия — питательный продукт с бифидобактериями. Рекомендовано для приема детям от трех лет.
- Актимель – в нем находится большое количество лактобактерий. Обладает восстановительными свойствами для микрофлоры кишечника.

В выборе кисломолочного продукта для малыша сможет посодействовать детский врач. Приготовление кефира с добавлением полезных микроорганизмов, различных йогуртов с успехом осуществляется в домашних условиях.
Для этого необходимо лишь обзавестись йогуртницей, а также любой бактериальной закваской, приобретенной в аптеке.
Соблюдение рекомендаций по диетическому питанию у детей предполагает исключение из их рациона жареных продуктов, копченостей, солений, маринованных, а также острых блюд, фаст-фудов, сладостей, газированных напитков.
Очень важно придерживаться определенного режима питания, полностью отказаться от перекусов между приемами пищи.
Дисбактериоз является не самостоятельным заболеванием, а лишь сопутствующим другим. Поэтому очень важно перед началом проведения лечебных мероприятий по его избавлению вывить основную причину, спровоцировавшую нарушение баланса бактерий в кишечнике у ребенка.
Уделяя достаточное количество внимания собственному чаду, а также выполняя все необходимые рекомендации специалистов, можно полностью возобновить нормальное функционирование пищеварительной системы ребенка и вместе с тем повысить защитные силы его организма.
Врач-педиатр проводит лекцию на тему «Дисбактериоз у ребенка»:
Случаи дисбактериоза у детей после антибиотиков и при неправильном питании, сегодня — диагностируют все чаще.
Детский дисбактериоз не является самостоятельным заболеванием – это совокупность вторичных признаков, которые указывают на определенные нарушения в организме.
Но от этого проблема не становится менее серьезной, дисбаланс микрофлоры кишечника требует всесторонней диагностики и тщательного комплексного лечения.
Причины детского дисбактериоза
Дисбактериоз кишечника у детей – это нарушение состава микрофлоры, при котором меняется баланс между микроорганизмами.
Растет число патогенных и условно патогенных микробов, а здоровые бактерии начинают погибать.
Такая разбалансировка ведет к появлению желудочно-кишечных расстройств, снижению иммунитета, анемии и может стать причиной более серьезных заболеваний.
Причины дисбактериоза у детей всех возрастов могут быть самыми разными — проблемы возникают и после приема антибиотиков, и при неправильном питании, и даже при плохой экологии.
При этом факторы риска и особенности протекания болезни у грудничков и детей постарше обычно отличаются.
У ребенка до года спровоцировать нарушение состава микрофлоры могут:
- инфекционные заболевания (золотистый стафилококк, сальмонеллез, дизентерия);
- позднее начало вскармливания и резкое отлучение от материнской груди;
- искусственное вскармливание;
- неправильный рацион питания мамы;
- прием антибиотиков и мамой, и ребенком;
- пищевая аллергия;
- стрессы (волнение мамы, недостаточный контакт с ней, ощущение дискомфорта);
- слабый иммунитет грудного ребенка и плохая экология.
После года добавляются и другие причины развития кишечного дисбактериоза: глисты, нездоровое питание (жирная пища и шоколадки), частые простуды и др.
У детей старше 12 месяцев нарушение микрофлоры жкт может появится и после кишечной инфекции, какого-либо хронического заболевания, длительного приема антибиотиков (особенно ампициллина).
Губительно на кишечную микрофлору действуют и гормональные препараты.
В дошкольном и школьном возрасте добавляются такие факторы, как половое созревание, частые стрессы, вегетососудистая дистония, хирургические операции на желудке и кишечнике.
Проявления детского дисбактериоза
Симптомы дисбактериоза у детей не носят ярко выраженный характер, их легко спутать с другими желудочно-кишечными расстройствами.
Но если к обычным признакам добавляются общая слабость, сухость кожи, ломкие ногти и волосы, раздражительность ребенка — то это может сигнализировать о нарушениях в кишечной микрофлоре.
Типичные признаки дисбактериоза у детей – это:
- проблемы со стулом (запоры могут сменяться диареей);
- вздутие, колики и метеоризм;
- приступы боли в животе;
- металлический привкус;
- снижение иммунитета, бесконечные простуды;
- сухая кожа, дерматит.
Симптомы дисбактериоза у грудных детей могут проявляться не сразу, а лишь через месяц-полтора.
Малыш плохо прибавляет в весе, теряет аппетит (иногда вообще отказывается от пищи), стул становится жидким и зеленоватым.
У ребенка чуть постарше бывают такие классические проявления заболевания, как резкое увеличение актов дефекации.
Он начинает проситься на горшок все чаще, иногда – сразу после еды.
Стул становится жидким, с непереваренными кусочками пищи.
Во многом то, как проявляется дисбактериоз кишечника у детей, зависит от степени болезни.
Их выделяют четыре:
- При дисбактериозе первой степени количество полезных микробов снижено незначительно, рост патогенных микробов еще не начался. Единственные симптомы – частые простуды и плохой аппетит;
- На второй стадии начинается рост бактерий, начинаются газы, понос с резким запахом или запоры;
- На третьей степени понос переходит в хронический, колики и метеоризм не прекращаются. Ребенок часто болеет, становится раздражительным, у малышей до года появляются признаки рахита;
- Самая опасная фаза. В кишечнике ребенка размножаются опасные бактерии, способные в любой момент вызвать кишечную инфекцию. Непереваренные остатки еды выделяют токсины, появляются признаки хронического отравления. Понос стойкий, с гнилостным запахом.
Диагностика детского дисбактериоза и основные методы лечения
Дисбактериоз не терпит самодеятельности — неправильно подобранные методы лечения могут только навредить ребенку.
Если после приема антибиотиков или без видимых причин у малыша долгое время наблюдается расстройство пищеварительной системы, необходимо отвести его к педиатру и сделать нужные анализы.
Главный метод диагностики при нарушениях кишечной микрофлоры – микробиологические анализы кала.
Такие анализы позволяют выяснить степень тяжести болезни, качество микрофлоры, соотношение бактерий и их чувствительность к лекарственным препаратам.
Иногда врач назначает дополнительные анализы: УЗИ брюшной полости и копрограмму.

Лабораторное исследование кала позволяет получить полное представление о состоянии пищеварительной системы ребенка: степень нарушений, скорость всасывания полезных веществ и т.д.
Когда сделаны все необходимые анализы, доктор сопоставляет результаты, составляет программу лечения в соответствии с индивидуальными особенностями детского организма и подбирает специальные препараты.
Терапия при дисбактериозе у ребенка традиционно включает несколько направлений;
- сбалансированная диета;
- медикаментозная терапия;
- симптоматическое лечение (лекарства от запоров, поносов, колик, ферментные препараты);
- народные методы лечения (гомеопатия, ароматерапия).
Медикаментозное лечение детского дисбактериоза
Лечение дисбактериоза у детей на любой стадии требует комплексного подхода и сочетания всех способов лечения.
Чтобы вылечить дисбактериоз у детей до года и старше, необходимо сначала устранить все факторы, вызвавшие дисбаланс микроорганизмов в кишечнике: прекратить прием антибиотиков, наладить качество питания, избавиться от кишечных паразитов, устранить патологии пищеварения и т.д.
В соответствии с изначальной проблемой врачи могут назначить лекарства одной из нескольких групп:
- Пребиотики – вещества немикробного происхождения, которые не перевариваются в организме и обеспечивают развитие здоровой полноценной микрофлоры. Такие препараты подавляют рост вредных микроорганизмов, и организм их не отторгает. Это Дюфалак (лактулоза), ЖКТ транзит пребиотик, Хилак Форте (молочная кислота). Есть пребиотики и в продуктах: кукуруза, лук и чеснок, цикорий, молочка.
- Пробиотики (бактерийные препараты) – специальные лекарства, которые содержат живые микроорганизма для регулировки кишечной микрофлоры. Такие лекарства делятся на монокомпонентные, поликомпонентные, комбинированные, рекомбинантные и синбиотики.
- Бактериофаги – специальные вирусы, которые действуют на один строго определенный вид бактерий (протейный, колипротейный, стафилококковый, синегнойный и др.).
- Антибактериальные препараты (противогрибковые, при стафилококковой инфекции, синегнойной палочке и т.д.).
Отдельный вопрос в лечении детского дисбактериоза – использование антибиотиков.
Если диагностирован дисбактериоз у грудных детей, лечить болезнь таким способом строго запрещено.
На значительную часть кишечных бактерий прием антибиотиков не действует, а длительное использование этих препаратов может только ухудшить ситуацию и затянуть лечение.
Диета при детском дисбактериозе
Правильное питание при дисбактериозе у детей – важнейшая составляющая полноценной терапии.
На ранних стадиях заболевания необходимо здоровое питание, включающее природные пробиотики и пребиотики, пищевые волокна, клетчатку, пектины.
При поносах и бродильных процессах в кишечнике нужна более строгая диета.
Лучшее средство для профилактики и лечения дисбактериоза у ребенка до 1 года – это грудное материнское молоко, которое содержит полезные пребиотические волокна.
Лечить нарушения микрофлоры нужно также пробиотиками из кисломолочных смесей, детского кефира и других продуктов, использовать детские витаминно-минеральные комплексы.
После 2 лет детская диета должна обязательно включать блюда с пищевыми волокнами.

Ребенку необходимо давать каши, овощные пюре, отварные или приготовленные на пару овощи, печеные яблоки (можно с медом), напитки из шиповника и рябины.
Если у малыша длительный понос при дисбактериозе после антибиотиков или инфекций, лечить проблему нужно медикаментами, плюс щадящая диета.
В первые дни лучше ограничить питание и давать много жидкости, чтобы не допустить обезвоживание.
Затем – нежирная уха, овощные супы, рисовая или пшеничная каша, отварное нежирное мясо. После нормализации стула можно постепенно переходить на обычный рацион.
При темных поносах диета должна включать кисломолочку, отварные овощи, ягодные и фруктовые морсы и компоты.
При желтоватых испражнениях нужно давать ребенку белковую пищу – творог, отварное мясо и рыбу, яйца.
Овощи – только вареные, молоко ограничить.
Резюме для родителей
Дисбактериоз достаточно часто встречается у детей разного возраста. Не следует игнорировать изменение характера стула у малышей, жалобы со стороны пищеварительного тракта у старших детей. Диагностировать дисбактериоз не сложно. А имеющийся арсенал специальных препаратов позволяет справиться с этой патологией.
myfamilydoctor.ru
Смотрите так же:
Все материалы о лечении Запора
Запор является непростой проблемой и его причины, проявление и лечение могут быть очень разными и во многом зависят от возраста. Поэтому мы решили объяснить проблему запора в зависимости от возраста, создав три отдельные статьи:
- Запор у детей до года
- Запор у детей старше года (включая детей школьного возраста)
- Запор у взрослых.
В этой статье мы рассмотрим причины и лечение запора у детей старше года.
Как понять, действительно ли ребенок страдает запором?
Обычно, беспокойство родителей вызывают следующие феномены, которые интерпретируются как «запор»:
- Консистенция стула – у ребенка образуются слишком плотные (твердые) каловые массы
- Частота стула – ребенок редко ходит по-большому
- Состояние ребенка во время дефекации – ребенок проявляет сильное беспокойство, плачет, кряхтит и, очевидно, испытывает значительное затруднение при дефекации
Причины возникновения
Почему развивается конъюнктивит у грудничка? Родители стараются оградить детей от негативных факторов, но не всегда это получается сделать. Конъюнктивит у детей до года — привычное для офтальмологов дело. Ребенок рождается «стерильным», его иммунная система работает не так, как у взрослых, в результате любой контакт с потенциально опасными микробами и вирусами может закончиться воспалением слизистой глаз.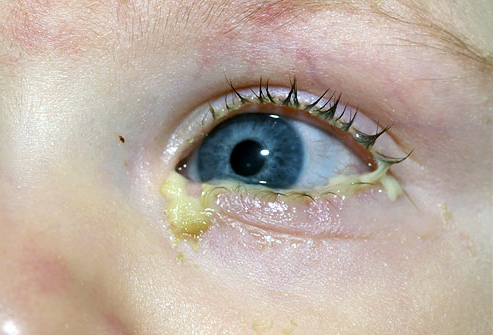
Способствуют появлению конъюнктивита у детей до года следующие факторы:
- венерические инфекции у матери (гонорея, хламидиоз), возбудители которых попадают на конъюнктиву во время естественных родов;
- развитие гнойно-септических заболеваний, когда конъюнктивит у малыша является следствием пиодермии, отита, синусита или тонзиллита;
- тяжелое течение аденовирусной инфекции, гриппа, ветряной оспы, кори, кишечной инфекции;
- осложнение атопического дерматита, аллергического ринита и других заболеваний, связанных с патологическим влиянием аллергенов и гиперреакцией иммунной системы;
- несовершенство ухода за кожей и слизистыми ребенка, занесение инфекции в глаза во время ежедневного туалета;
- чрезмерно сухой воздух в помещении, где находится новорожденный.
В нормальном состоянии слезная жидкость содержит лизоцим, иммуноглобулины и другие компоненты, которые оказывают противомикробное действие на внешние и внутренние раздражители. Но из-за естественного снижения иммунитета сразу после рождения и действия других неблагоприятных факторов появляются признаки конъюнктивита у грудничка, на которые необходимо обратить особое внимание и как можно скорее обратиться к офтальмологу.
Воспаление конъюнктивы говорит о течении инфекционного процесса. Если у ребенка слезится и гноится глазик, могут потребоваться серьезные лекарственные средства, включая антибиотики.
Многие мамы используют грудное молоко при конъюнктивите, которое не всегда помогает. А в некоторых случаях оно даже создает благоприятные условия для размножения инфекционных возбудителей. Только врач знает, как лечить конъюнктивит у младенца, избегая осложнений.
Симптомы заболевания
Основные симптомы конъюнктивита у грудного ребенка:
- покраснение слизистой глаз;
- отечность век;
- зуд и попытки малыша почесать глазик кулачками;
- гноетечение;
- увеличение количества слезной жидкости.
 В большинстве случаев воспаление конъюнктивы у грудного ребенка протекает без повышения температуры тела. Но при массивном инфицировании возможно появление лихорадки и признаков интоксикации. Подобное осложненное течение говорит о необходимости проводить специфическую противовирусную, антибактериальную или антигерпетическую терапию, в зависимости от природы возбудителя. Осложненная форма заболевания у недельного или месячного ребенка может быть очень опасной.
В большинстве случаев воспаление конъюнктивы у грудного ребенка протекает без повышения температуры тела. Но при массивном инфицировании возможно появление лихорадки и признаков интоксикации. Подобное осложненное течение говорит о необходимости проводить специфическую противовирусную, антибактериальную или антигерпетическую терапию, в зависимости от природы возбудителя. Осложненная форма заболевания у недельного или месячного ребенка может быть очень опасной.
Диагностика
Прежде чем назначать лечение конъюнктивита у грудничка, хороший специалист всегда проводит дополнительное обследование. Оно включает следующие процедуры:
- биомикроскопия глаза;
- цитологическое исследование мазка;
- вирусологические, бактериологические, иммунологические исследования;
- диагностика кала на глисты инвазии и дисбактериоз.
Лечение медикаментами
Лечением конъюнктивита у детей до года занимается педиатр или детский офтальмолог. При необходимости подключают аллерголога, если у ребенка есть сопутствующие заболевания (атопический дерматит, бронхиальная астма). Важно установить точного возбудителя с помощью лабораторной диагностики. Только так можно понять, чем лечить конъюнктивит у ребенка до года и старше. Неправильно подобранная терапия может только усугубить состояние малыша.
 Антибактериальные препараты при лечении воспалительного процесса назначают при бактериальных формах заболевания и высоком риске инфицирования. Использовать антибиотики в иных случаях не рекомендуется. Они вызывают постепенное привыкание возбудителя и в дальнейшем могут затруднить подбор лекарственных средств.
Антибактериальные препараты при лечении воспалительного процесса назначают при бактериальных формах заболевания и высоком риске инфицирования. Использовать антибиотики в иных случаях не рекомендуется. Они вызывают постепенное привыкание возбудителя и в дальнейшем могут затруднить подбор лекарственных средств.
Главное правило лечения конъюнктивита у грудничка — изоляция больного ребенка от здоровых детей.
Инфекция может развиваться в первые дни жизни, когда новорожденные находятся в родильном доме. В таком случае прежде чем начинать лечить конъюнктивит у грудничка врач должен обезопасить здоровых детей.
Основные медикаменты при воспалении конъюнктивы — глазные капли и мази. Их подбирают врачи в зависимости от природы заболевания. При вирусных конъюнктивитах используют противовирусные средства (ацикловир), при бактериальных — антибактериальные капли с левомицетином, тетрациклиновые, эритромициновые мази, которые применяют в виде аппликаций в оба глаза.
Лечение конъюнктивита у детей
Слизистая оболочка глазного яблока или конъюнктива выполняет две важные функции: защиту поверхности глаза и выделение компонентов слезной жидкости, увлажняющей органы зрения. Воспаление конъюнктивы может быть вызвано вирусами, бактериями, аллергенами, травмой глаза или раздражением из-за вредных факторов (пыли, дыма, химических веществ), а также являться вторичным симптомом при болезнях глаз. Воспалительный процесс в конъюнктиве называют конъюнктивитом. Методы лечения заболевания и выбор препарата зависят от фактора, вызвавшего воспаление, возраста и индивидуальных особенностей организма.
Конъюнктивиты у ребенка, особенно младшего возраста, протекают легче, чем у взрослых, при схожей симптоматике, при этом намного чаще встречается бактериальная форма заболевания. Заболевание подразделяют по формам и разновидностям. При внезапном начале болезни говорят об остром конъюнктивите, при хронической форме симптомы нарастают постепенно. Для детского возраста хронический конъюнктивит не характерен, хотя может развиваться на фоне аллергии или при самостоятельных попытках лечения бактериального или вирусного вида заболевания, неверном подборе препарата, прерывания курса терапии, что способствует формированию устойчивости патогенных микроорганизмов к антибиотикам.
В зависимости от причины заболевания выделяют следующие виды конъюнктивитов:
- конъюнктивиты вирусные: у детей наиболее часто возбудителем являются аденовирус (аденовирусная инфекция вызывает фарингит и конъюнктивит), энтеровирус, вирус простого герпеса человека. Данная разновидность конъюнктивитов заразна и распространяется при контакте с больным или вирусоносителем, а также может передаваться через предметы. Аденовирусная инфекция отличается высокой контагиозностью, так, в группе детского сада при заболевании одного ребенка конъюнктивит развивается у большей части контактировавших с больным детей;
- бактериальный вид чаще всего является следствием размножения на слизистой глаза стрептококков, пневмококков, стафилококков, присутствующих в окружающей среде. При несоблюдении личной гигиены и наличии инфекций дети могут быть инфицированы хламидией и гонококком как в процессе прохождения через родовые пути матери (в таком случае заболевание развивается в младенчестве) или при заражении бытовым путем (2-3 года и старше, в зависимости от иммунитета ребенка);
- слизистая глаза отличается высокой восприимчивостью к аллергенам, содержащимся в пыли, пыльце растений, шерсти животных и т. д. Как правило, конъюнктивит аллергического типа сопровождается ринитом и/или астматическим компонентом.
Причиной конъюнктивита у детей может быть также попадание инородного тела или травма глаза, раздражение слизистой дымом, химическими веществами (как при непосредственном контакте, так и содержащимися в воздухе частицами), а также применение некоторых лекарственных препаратов и ношение контактных линз при несоответствии размеров, несоблюдении правил использования, ухода и гигиены при надевании. Системные заболевания и патологии, вызывающие повышение внутричерепного и/или внутриглазного давления, симптом сухого глаза также могут быть причиной развития клинической картины конъюнктивита.

В зависимости от особенностей протекания заболевания выделяют также катаральную, фолликулярную и пленчатую форму конъюнктивита. Наиболее благоприятный прогноз терапии при катаральной форме: воспаление протекает на поверхности, незначительно вовлекая конъюнктиву. При фолликулярной форме слизистую поверхность покрывают фолликулы – мелкие пузырьки диаметром 1-2 мм. Пленчатая форма отличается образованием пленки на поверхности глазного яблока, при этом пленка может быть нескольких видов: белесое и серое пленочное образование можно легко удалить ватным тампоном. При формировании фиброзной пленки, проникающей в слизистую поверхность глазного яблока, удаление влечет за собой травмы, кровоточивость и последующее рубцевание конъюнктивы. Лечение заболевания зависит от правильного определения причин его возникновения.
Симптомы и диагностика конъюнктивита
Как определить, какой конъюнктивит поразил слизистую глаза? Врач-офтальмолог для выявления причин развития заболевания и методов лечения осматривает больного ребенка, опрашивает пациента (если позволяет возраст) и его родителей об ощущениях, наличии дополнительных симптомов. Для точной диагностики возбудителя и правильного подбора лекарства могут также прибегать к цитологическому и бактериологическому исследованию мазка со слизистой глаза и анализам на аллергены при аллергическом типе заболевания. К общим симптомам конъюнктивита у детей относят следующие:
- покраснение одного или обоих глаз;
- набухание век, чаще всего – нижнего, общая отечность области вокруг глаз;
- выраженное слезотечение;
- наличие отделяемого из глаза, при обильных выделениях в ночное время на ресницах формируется засохшая масса, не позволяющая глазам легко открываться (не при всех формах заболевания);
- развитие светобоязни;
- общее ухудшение самочувствия, нарушения аппетита, сна;
- ощущение зуда, жжения, наличия инородного тела;
- снижение зоркости, расплывчатость окружающих предметов.
В большинстве случаев наличие гнойного отделяемого, корочек свидетельствует о бактериальной этиологии заболевания. Хотя при некоторых вирусных или смешанных инфекциях также возможно выделения гноя, чаще всего таким симптомом сопровождается именно бактериальный конъюнктивит. При вирусной и аллергической формах выделяют жжение, зуд, покраснение конъюнктивы, слезотечение, светобоязнь и сопутствующие симптомы (фарингит, ринит, гипертермия, расстройство кишечника, отечность слизистых горла и т. п., в зависимости от типа вируса).
Бактериальный конъюнктивит у ребенка: лечение каплями
Лечение при конъюнктивите в зависимости от типа заболевания может быть только препаратами местного действия (капли, мази, промывания) или системными медикаментами, воздействующими на весь организм. Для лечения бактериальных конъюнктивитов применяют антибиотики широкого или направленного спектра действия. У детей в возрасте до 1 года чаще всего используют капли Альбуцид, Витабакт, Левомицетин для глаз, тетрациклиновую, эритромициновую мази.
При неосложненной форме вирусного конъюнктивита могут назначаться капли с интерфероном для поддержания местного иммунитета, противовирусные мази специфического действия, антисептические, обезболивающие местные препараты.
Конъюнктивиты аллергической природы излечивают снижением общей чувствительности к аллергену лекарствами системного действия (Фенистил, Зиртек, Супрастин и т. п.), а также каплями с антигистаминными препаратами.

Откуда берутся бактерии в кишечнике и зачем они нужны?
Заселение кишечника бактериями происходит во время родов и на первом году жизни – ребенок заглатывает микрофлору родовых путей матери и питается грудным молоком, которое богато лактозой, фермент, создающий фундамент и питательную среду для жизни и размножения полезных бифидо- и лактобактерий.
В течение первой недели жизни эти бактерии спускаются в кишечник по желудочно-кишечному тракту. Там они размножаются и образуют микробиоценоз.
Основной состав кишечника составляет полезная микрофлора (бифидобактирии, лактобатерии), так же нормальным считается присутствие условно-патогенных бактерий (кишечной палочки, клебсиеллы, стафилококкок, стрептококков и др.), которые в разумном количестве не приносят вреда.
Представители нормальной флоры в процессе своей жизнедеятельности выделяют вещества, создающие кислую среду, и вещества, подавляющие чрезмерный рост условно-патогенных бактерий.
Если количество хороших бактерий в кишечники по каким-либо причинам становится меньше, их место занимают условно патогенные микробы, или даже совсем плохие (гемолитическая кишечная палочка, шигелла, сальмонелла), которые создадут своим присутствием клинику кишечной инфекции или другие симптомы дисбактериоза кишечника.
Что бы необходимые нам бактерии и болезнетворные находились в правильном соотношении, нужно создать для них соответствующие условия жизни. А им хорошо, когда счастлив и здоров их хозяин, эти взаимовыгодные отношение между человеком и бактерией называется симбиозом.
Роль бактерий в кишечнике
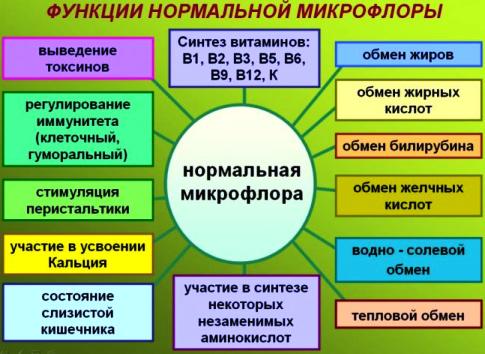
Микроорганизмы, населяющие кишечник, выполняют ряд важных функций:
- Участвуют в поддержании иммунитета. Наличие бактерий способствует постоянному нахождению в кишечнике клеток, отвечающих за борьбу с болезнетворными бактериями (лимфоцитов, макрофагов), а также за выработку иммуноглобулинов. Подавляют развитие патогенных микроорганизмов.
- Лактобактерии выделяют молочную кислоту, бифидобактерии образуют жирные кислоты, что создает определенный уровень кислотности в кишечнике и препятствует размножению болезнетворной флоры.
- Участвуют в пищеварении. Под действием нормальной микрофлоры происходит расщепление липидов, белков, углеводов, которые не переварились при помощи ферментов. Поэтому частым признаком дисбактериоза является расстройство кишечника.
- Расщепляют токсические вещества, поступающие извне и образующиеся в организме. Вырабатывают необходимые для жизнедеятельности человека вещества. Именно бактерии синтезируют многие витамины, например, все витамины группы B, никотиновую кислоту, аскорбиновую кислоту, витамин K.
- Также в бактериях образуются некоторые незаменимые аминокислоты, микроэлементы. Все вещества, вырабатываемые микрофлорой, всасываются в кишечнике и идут на нужды организма.
- Нормальное содержание полезных бактерий уменьшает вероятность развития аллергических реакций, особенно у маленьких детей.
- Обеспечение антиоксидантной и противоопухолевой защиты.
- Синтез особых веществ, подавляющих рост патогенной флоры, которая отвечает в кишечнике за процессы брожения и гниения.
Симптомы дисбактериоза кишечника определяются избытком, отсутствием или недостаточностью этих видов деятельности микрофлоры.
Дисбактериоз: признаки заболевания
Дисбактериоз кишечника может проявляться множеством симптомов. Связаны они с нарушением функционирования микрофлоры.
- Нарушения со стороны желудочно-кишечного тракта. Могут беспокоить боли в животе, диспепсические явления, рвота, неприятный привкус во рту, нарушение аппетита, неприятный запах изо рта, чувство тяжести после приема пищи. При этом может возникать как запор, так и понос при дисбактериозе. Обусловлено это нарушением переработки пищи бактериями. При различных видах дисбактериоза в кишечнике преобладают процессы гниения или брожения. Характерно также повышенное газообразование.
- Авитаминозы. При недостаточном поступлении в организм человека витаминов и микроэлементов, которые в норме вырабатываются бактериями, возникают изменения со стороны кожи, ногтей, нарушения в работе различных внутренних органов. Может сопровождать дисбактериоз кишечника и выпадение волос, и другие изменения в коже, ее производных.
- Нарушения в работе иммунной системы. Лица, страдающие дисбактериозом, чаще болеют кишечными инфекциями, так как у них нарушается местный иммунитет в кишечнике. Кроме того, собственная микрофлора, если ее мало, не может препятствовать размножению патогенных микроорганизмов.
- Изменение настроения. При дисбактериозе, как бы странно это не казалось, нарушается эмоциональное состояние человека, и не в лучшую сторону. Возникает нарушение сна, депрессия, подавленность, чувство усталости.
- Аллергические реакции. Проявляющиеся сыпью, шелушением кожи, зудом, крапивницей, возникновением себореи, экзема, угревая сыпь. Притом аллергия может возникнуть и у человека ранее ею не страдавшего.
Как правило, кишечный дисбактериоз не является самостоятельным заболеванием, он возникает вследствие других болезней или истощения организма.
Дисбактериоз: причины возникновения
Дисбактериоз кишечника может развиваться как из-за внутренних изменений в организме, так и под влиянием внешних факторов.

К внешним факторам можно отнести: прием антибиотиков; нарушения питания, например, монодиеты, преобладание в рационе мучной, острой и жирной пищи, недостаток растительной пищи богатой клетчаткой и кисломолочных продуктов; радиация; стрессовые ситуации, прием алкоголя. Другими словами, внешние причины дисбактериоза связаны с влиянием каких-либо веществ из вне.
Чаще всего из этой группы встречается дисбактериоз кишечника после антибиотиков. Возникает он из-за того, что антибактериальные препараты влияют не только на патогенные микроорганизмы, но и на собственную флору человека.
У имеющих дисбактериоз кишечника причины могут быть и внутренними: болезни органов пищеварительной системы (гастрит, колит, энтерит, проктит, язвы желудка и двенадцатиперстной кишки); хронические заболевания внутренних органов; онкология; иммунодефицитные состояния; инфекционные заболевания.
Как определить дисбактериоз кишечника? Если внешних причин для дисбактериоза не выявлено, то пациенту следует пройти обследование для исключения патологии, которая может являться его причиной.
Например, при хронических воспалительных или язвенных заболеваниях желудочно-кишечного тракта часто развивается хронический дисбактериоз. Избавиться от его проявлений, не вылечив основное заболевание, будет непросто.
Причины недостатка и избытка у детей
Причины нарушений метаболизма витамина Д можно разделить на внешние и внутренние. К внешним причинам гиповитаминоза относятся нарушения в образе жизни ребенка, влияющие на поступление вещества в организме. Среди факторов такого типа выделяют:
- Дефекты питания пациента. К развитию авитаминоза может привести недостаточное содержание кальциферола в пище, которое может быть вызвано однообразностью рациона, недостаточным потреблением продуктов, содержащих витамин. На состояние блюд могут также влиять неправильные условия хранения. Со временем витамины в продуктах могут разрушаться, поэтому их содержание в блюдах будет снижено. Поэтому родителям необходимо не только тщательно продумывать рацион ребенка, но и следить за качеством продуктов.
- Недостаточная инсоляция. Витамин Д вырабатывается в кожных покровах человека под воздействием солнечных лучей. В северных регионах, особенно в зимнее время, ребенок не может получить достаточное количество инсоляции, поэтому в организме и не хватает необходимых питательных веществ.
- Социальные причины. Симптомы дефицита витамина Д у детей могут быть спровоцированы некоторыми условиями жизни. Во многих отдаленных регионах России в холодные сезоны может не хватать овощей и фруктов. Это также сказывается на обмене веществ.
- Повышенная физическая активность. Многие дети в раннем возрасте начинают заниматься спортом, что оказывает на их организм дополнительную нагрузку. В таких условиях то количество, сколько необходимо обычному человеку, не соответствует потребностям. Ребенку нужны высокие суточные дозы нутриентов. Данный фактор необходимо учитывать при выборе диеты для ребенка.
Нехватка витамина Д у ребенка по внутренним причинам – это процесс, который провоцируется какими-либо заболеваниями или патологическими состояниями.
К данным факторам относятся:
- Тяжелые инфекционные процессы. На фоне воспалительной реакции происходит медленное истощение резервных возможностей человека. Поэтому в организме нарушается метаболизм питательных веществ, в том числе и обмен витамина Д.
- Заболевания пищеварительной системы. На фоне патологий такого типа происходит воспалительный процесс на поверхности кишечника. Поврежденная слизистая не может обеспечить достаточное усвоение питательных веществ, поэтому организм не получает витамин Д.
- Дисбактериоз. У здорового человека в кишечнике присутствуют полезные микроорганизмы, которые выполняют ряд важных функций. Одной из них является обеспечение всасывания питательных веществ в кишечнике. Поэтому при появлении недостаточности витамина Д стоит заподозрить наличие признаков дисбактериоза.
- Заболевания эндокринных желез. На распространение вещества в организме влияет активность гормональных систем ребенка, которые отвечают на фосфорно-кальциевый обмен. При наличии патологий щитовидной или паращитовидной железы у детей возникает дефект в путях метаболизма, который провоцирует развитие медленного обмена веществ и сопутствующей витаминной недостаточности.
- Генетические патологии. В детском возрасте проявления авитаминоза могут быть спровоцированы дефектами белков, которые нарушают метаболизм витаминов, – ферментов. Нарушение структуры в этих элементах ведет к тому, что витамин Д в организме ребенка не переводится в активную форму. Без ферментативной реакции вещество не может исполнять свои функции, поэтому организму не хватает фосфора и кальция.
Читайте также: ТОП-5 препаратов витамина D3 в капсулах
Диагностика причины, вызвавшей нарушение гиповитаминоза Д, представляет собой очень важную задачу для лечащего врача ребенка. В зависимости от фактора, лежащего в основе патологического процесса, специалист будет подбирать методики терапии для конкретного пациента.
Признаки дефицита витамина Д
У детей гиповитаминоз в организме приводит к развитию особой патологии – рахита. В основе патогенеза данного заболевания лежит нарушение формирования костей ребенка, что сопровождается характерными симптомами нехватки витамина Д у детей. Клиническая картина рахита включает несколько периодов развития.
Начальный период (период первых проявлений)
В начальном периоде развития заболевания, если витамин D понижен, малыша беспокоят общие симптомы, указывающие на нарушение метаболизма в организме. У малыша определяются следующие симптомы:
- постоянное беспокойство (дети не могут спокойно сидеть на одном месте, вздрагивают при любых внешних раздражителях);
- повышенная потливость, особенно в области лица, шеи и волосистой части головы;
- снижение мышечного тонуса, общая слабость ребенка;
- тревожный и поверхностный сон.
Характерным симптомом дефицита витамина Д3 у детей до года является медленное появление проплешины на затылке у ребенка. Это связано с тем, что пот, выделяющийся в данной области в больших количествах, вызывает сильный кожный зуд. Чтобы устранить эти ощущения, малыш трется головой о подушку, что приводит к выпадению волос и появлению «облысения» затылка.
На раннем этапе рахита изменения со стороны костно-мышечной системы практически не выражены. Иногда возможно появление небольших утолщений на ребрах и размягчение краев родничка. Эти симптомы болезни обычно довольно сложно заметить, поэтому родителям необходимо обращать внимание на характерные общие признаки рахита. При подозрении на начальный период заболевания нужно проконсультироваться с педиатром, чтобы определить патологию на раннем этапе развития.
Период разгара заболевания
В периоде разгара рахита (в возрасте 1 года и старше) возникают характерные признаки нехватки витамина Д у детей, затрагивающие опорно-двигательный аппарат. На данном этапе заболевание проявляется следующими симптомами:
- выраженное замедление роста;
- выступающая вперед грудная клетка с выбухающей грудиной – так называемая «килевидная» грудь;
- появление на поверхности ребер роста костных разрастаний – «рахитических четок», которые выглядят как тени на рентгене;
- формирование в нижней части грудной клетки небольшого вдавления («грудь сапожника);
- локальное размягчение костей черепа, которое ведет к уплощению затылочной области ребенка;
- сужение таза, уплощение его в прямой проекции;
- искривление костей конечностей, их О-образная деформация;
- возникновение разрастаний костной ткани в области пальцев и запястий – «рахитических браслетов»;
- ухудшение состояния зубов и ногтей;
- разрастание бугров черепа, которое приводит к формированию выступов на лбу и в теменной области.
В большинстве случаев родители не могут самостоятельно оценить состояние ребенка и определить все перечисленных признаки. Поэтому любое подозрение на костные деформации и разрастания, особенно у недоношенных детей, – это повод для обращения к педиатру. Лучше доверить осмотр специалисту и лишний раз посетить поликлинику, чем допустить развитие тяжелой патологии.
Период выздоровления (реконвалесценции)
В период реконвалесценции на фоне лечения у ребенка улучшается состояние, исчезают характерные симптомы болезни. Нормализуется двигательная активность, физические и лабораторные показатели состояния ребенка достигают нормы.