Лямблиоз и описторхоз — два паразитарных заболевания пищеварительного тракта, которые изучаются, а также диагностируются врачами вместе.
 Как выглядит лямблия
Как выглядит лямблия
Лямблиоз – болезнь пищеварительной системы, которую вызывают микроскопические паразиты – лямблии.
Эти паразиты прикрепляются к внутренним стенкам тонкого кишечника, и препятствуют нормальному поглощению жиров и углеводов.
Лямблии настолько живучи, что даже сильное хлорирование или замораживание воды не в состоянии их уничтожить. И только десятиминутное кипячение может гарантировать гибель паразитов.
Так как лямблиоз в три раза чаще поражает детей, чем взрослых, некоторые специалисты считают, что с возрастом организм вырабатывает своего рода иммунитет к данному заболеванию.
Содержание
Симптомы острого лямблиоза
Начинается заболевание тяжелой диареей. При этом каловые массы не содержат ни крови и не слизи, что бывает при пищевом отравлении или дизентерии. Зато в испражнениях человека больного лямблиозом – присутствует большое количество жира. Это обусловлено тем, что лямблии препятствуют всасыванию пищевых жиров, и те выделяется из организма вместе с каловыми массами.
Другие симптомы:
- спазмы в животе;
- газы;
- снижение аппетита;
- тошнота и рвота;
- несильная лихорадка.
Если, в острой стадии болезни не будут предприняты адекватные медицинские мероприятия, заболевание примет хроническую форму.
Признаки хронического лямблиоза:
- Постоянные метеоризмы;
- Боли вокруг и выше пупка;
- Жидкий стул;
- Аппетит снижен;
- Тошнота;
- Рвота;
- На языке белый налет;
- Боли в эпигастральной области;
- Печень увеличена;
- Аллергическая сыпь;
- Астматические проявления;
- Кашель без мокроты;
- Аритмия;
- Постоянные простуды;
- Сухость кожных покровов и волос.
Лечение лямблиоза
Лечат лямблиоз антипаразитарными препаратами (макмирором и орнидазолом), которые назначают по определенной схеме. Обычно это несколько курсов с небольшим перерывом между ними. Дозу подбирают, ориентируясь на вес человека.
Бывает, что в первые дни после начала лечения, состояние больного ухудшается – это реакция организма на проникновение в кровь большого количества токсинов и аллергенов.
Помимо лекарственной терапии больному необходимы: полупостельный режим, щадящая диета и обильное питье (вода, настойки из желчегонных трав, зеленый чай).
Лямблиоз – лечение у детей и взрослых
 К избавлению от лямблий необходимо подходить комплексно. Процесс лечения лямблиоза желательно начинать в период обострения инфекции, когда возможно проследить степень выраженности симптомов и эффективность тех или иных мероприятий. Одним из наиболее важных вопросов при лечении лямблиоза является соблюдение диеты. Более подробно о правильном питании мы расскажем в следующем разделе.
К избавлению от лямблий необходимо подходить комплексно. Процесс лечения лямблиоза желательно начинать в период обострения инфекции, когда возможно проследить степень выраженности симптомов и эффективность тех или иных мероприятий. Одним из наиболее важных вопросов при лечении лямблиоза является соблюдение диеты. Более подробно о правильном питании мы расскажем в следующем разделе.
Несколько слов об используемых технологиях и препаратах. На данный момент при лечении лямблиоза в клиниках широко применяются так называемые антипаразитные приборы. Они весьма эффективны против взрослых особей, но практически не затрагивают личинки и маленьких лямблий, поэтому лечение лямблиоза должно сочетаться с приемом специализированных препаратов: трихопола, тинидазола, фуразолидона. Большое значение имеют и энтеросорбенты, которые выводят из организма токсины, возникающие в процессе жизнедеятельности возбудителей. Детям рекомендованы такие энтеросорбенты, как: лактофильтрум, активированный уголь, смекта, энтеродез.
В последние годы, наряду с традиционными методами, врачи использовали и некоторые инновационные разработки лечения лямблиоза. Наилучшие перспективы показали ингибиторы тубулина бензимидазольного ряда, которые более безопасны, чем средства из группы метронидазолов и имеют менее выраженные побочные эффекты.
В большинстве случаев при своевременно поставленном диагнозе лямблиоз полностью вылечивается за 7-8 дней. Запущенные формы лямблиоза требуют более длительного лечения с обязательным контролем над эффективностью каждого этапа.
Характерные симптомы
Случается так, что симптомы лямблиоза очень схожи с признаками внутренних воспалений, и его очень сложно обнаружить без проведения соответствующей диагностики. У детей в возрасте до 1 года симптоматика проявляется так:
При появлении подозрительных признаков, напоминающих отравление, следует обратиться к врачу-педиатру, который направит малыша на анализы. Лабораторная диагностика включает проведение следующих исследований:
При обнаружении лямблий в кале, врач направит маленького пациента на дополнительные исследования:
Терапия паразитарного заболевания у грудного ребенка проводится в стационаре под присмотром врача. Она включает несколько этапов:
Можно ли лечить народными средствами?
Лечить лямблий у ребенка народными средствами разрешено с раннего возраста, предварительно проконсультировавшись с врачом-педиатром. Для выведения лямблий из детского организма применяются такие средства народной терапии:
- Эфирное масло бергамота позволяет избавить устранить неприятные симптомы и усилить терапевтическое действие медпрепаратов. Достаточно капнуть пару капель масла на 1 ч. л. сахара и дать малышу. Лечение проводить 1 раз в день ежедневно, в течение 10-ти дней.
- Отвар из осиновой коры и листьев. Для приготовления отвара нужно взять 1 ст. л. коры или листьев, залить 0,5 л кипятка. Настаивать средство несколько часов, затем процедить и давать ребенку по 1 ст. л. 4—5 раз в день. Терапевтический курс — 14 дней.
- частая дефекация жидкими водянистыми зловонными массами – «жирный понос», плохо отмывающийся от стенок горшка;
- лихорадочное состояние;
- боли в животе, клиническая картина аналогична диагнозу «острый живот»;
- аллергические проявления в виде розовой сыпи;
- обострение болезни при наличии атопического дерматита;
- общее состояние слабое.
Терапия доктора Комаровского
Доктор Комаровский знает, как лечить лямблиоз у детей до года и старше. Он убежден, что терапию глистного заболевания при помощи медпрепаратов можно исключить, а избавить ребенка от лямблий реально благодаря лечебной диете. В повседневном рационе должны присутствовать продукты и напитки глистогонного действия, а также еда, содержащая максимальное количество полезных для растущего организма веществ (углеводов, витаминов, минералов). Блюда должны быть приготовленными на пару или в отварном виде. Исключить из детского меню продукты, которые любят глисты: сладости, сдобу и свежую выпечку. Эта методика, по мнению доктора Комаровского, позволит избавиться от лямблий и вывести вредоносных паразитов из организма малыша.
Лямблии у детей старше годовалого возраста
Первые симптомы заболевания у ребенка после года проявляются спустя две недели после инфицирования. За этот срок лямблии успели адаптироваться в организме и локализоваться во внутренних органах. Первый удар наносится паразитом в область тонкого кишечника, отвечающего за процесс переваривания пищи и ее всасывание.
В поведении ребенка происходят резкие изменения. Сначала ребенок отказывается от еды, а потом начинает стремительно худеть, вплоть до истощения.
По форме заболевания различают два типа лямблиоза: острый и хронический. И одну, и вторую форму необходимо лечить.
Симптомы острого лямблиоза:
Без соответствующего лечения признаки заболевания постепенно угасают и болезнь переходит в хроническую стадию.
Симптомы хронического лямблиоза:
- расстройство пищеварения;
- гастродуоденит;
- дискинезия желчных путей;
- метеоризм;
- боль в области середины живота, вокруг пупочной области;
- неустойчивые многократные испражнения кашицеподобными каловыми массами.
- Продолжительная диарея. Фекальные массы резкого неприятного запаха, прилипающие к стенкам унитаза, поскольку жиры организмом при инфицировании не перевариваются.
- Длительная не падающая температура, держащаяся на субфебрильных показателях.
- Длительное лихорадочное состояние – озноб перемежается с жаром на фоне общей слабости в теле.
- Возникновение острых болей вокруг пупочной области – место проекции тонкого кишечника на поверхности тела.
- Возможны кожные аллергические реакции в виде зудящей сыпи.
- Изредка – тошнота в сопровождении рвоты.
Помимо общих признаков инфекционного поражения, существует ряд характерных признаков поражения лямблиями у ребенка старше годовалого возраста:
На фоне перечисленных симптомов происходит быстрое снижение веса ребенка, приводящее к истощению.
Первые симптомы. Как обнаружить лямблиоз
К счастью, лямблиоз имеет довольно выраженную симптоматику, что позволяет своевременно диагностировать проблему и начать лечение. Как только лямблии попадают в тонкий кишечник, они образуют на ворсистом эпителии колонии, блокируя всасывание полезных веществ, нарушая обменные процессы и вызывая различные кишечные расстройства. Поскольку лямблиоз нарушает обменные процессы в организме, симптомы могут быть самыми разными. Далее приведена систематика, разработанная врачом-гастроэнтерологом Т. Л. Залипаевой в 2002 г. В ее основу положены наблюдения за частотой проявления тех или иных симптомов у детей разного возраста.
- 81,5% зараженных детей страдали от диспепсического синдрома. Сюда входят: тошнота, метеоризм, периодические боли в области двенадцатиперстной кишки.
- 76,9% зараженных детей жаловались на постоянные или периодические боли в кишечнике.
- 64,8% демонстрировали быструю утомляемость, частые головокружения, обмороки, беспокойный сон.
- у 31,5% больных при анализе крови была обнаружена повышенная концентрация эозинофильных лейкоцитов — лейкоцитов, отвечающих за противопаразитарный иммунитет.
- 15,7% — обнаруживали атопический дерматит.
У грудничков лямблиоз выражается в сильных диспепсических расстройствах: метеоризм, не проходящий дисбактериоз, отказ от еды, потеря веса. Также — периодическое повышение температуры тела до 38°С без видимых на то причин. Со стороны неврологии наблюдаются нарушения сна, беспокойное поведение, плаксивость.
У ребенка старше года
У детей старше года сохраняются все признаки лямблиоза у грудничков, но из-за нарушения обмена веществ и неправильной работы ферментов могут добавиться кожные высыпания по типу аллергических реакций. Высыпания не имеют определенной дислокации и могут появляться по всему телу. Дерматиты появляются без видимых на то причин, зачастую родители не могут связать сыпь с воздействием каких-либо аллергенов. Лечение у дерматолога, конечно же, не приносит никаких результатов, либо только усугубляет проблему. У детей меняется поведение: они становятся вялыми, неохотно участвуют в играх или вообще отказываются играть, быстро устают; сонливы, но плохо спят. В ряде случаев наблюдается анемия, которую можно определить по бледности кожных и слизистых покровов; под глазами западают темные круги при отсутствии проблем с печенью. Лечение анемии, вызванной лямблиозом, дает только временный результат и спустя какое-то время гемоглобин снова понижается. Еще один симптом лямблиоза — одышка и учащенное сердцебиение, что очень часто принимается за астму.
Виды лямблий и способы заражения детей
Лямблии могут существовать в двух состояниях. Паразиты в подвижной вегетативной форме имеют грушевидный вид и длину около 0,5 мм. Они оснащены 8 жгутиками и диском, используя который цепляются к внутренней оболочке тонкого кишечника.
- Водным путем. Малыш может заразиться при употреблении водопроводной воды, содержащей цисты. К сожалению, во многих населенных пунктах такая вода не проходит должную очистку, поэтому риск того, что ребенок, напившись воды из-под крана, заразится лямблиями, достаточно велик. То же может случиться при купании в речке или озере, если зараженная вода случайно попадет в организм ребенка. Кстати, в морской воде лямблии никогда не обитают.
- посещение туалета;
- работы на земле;
- игры или просто соприкосновения с животными;
- смены подгузников;
- Анализ кала на наличие в нём цист лямблий. С учетом того, что цикл жизнедеятельности лямблий составляет примерно 10-15 дней, цисты лямблий в кале могут не выявиться с первого раза. По этой причине, кал сдаётся три раза с интервалом в несколько дней. В микроскопе цисты лямблий лучше диагностируются в теплом кале.
- ИФА-анализ крови (иммуноферментный). Кровь берётся из вены натощак. Она исследуется на наличие антител к данному виду паразитов, которые вырабатываются иммунной системой человека. Метод хороший, но непригоден для повторного использования, так как после проведенного антилямблиозного лечения антитела к лямблиям еще бушуют в крови еще полгода. Повторный анализ можно делать через полгода.
- Гастродуоденальное зондирование. Утром натощак пациент глотает тонкую эластичную резиновую трубочку, которая медленно доводится медсестрой до уровня желчного пузыря. Затем пациент ложится на кушетку, и выходящая желчь медленно сливается в пробирку. Затем, пока желчь тёплая, под микроскопом диагност проверяет наличие или отсутствие в ней лямблий. Способ не очень приятный, но наиболее информативный, так как помимо обследования на лямблиоз попутно проверяется общее состояние желчного пузыря, его работоспособность. Также по завершению процедуры зондирования в некоторых случаях делается промывание желчного пузыря. Так что есть еще и лечебный эффект от процедуры.
- разнообразные каши (готовка осуществляется на воде);
- нежирные сорта птицы и рыбы, приготовленные паровым способом или запеченные (курица, индюшка, морской окунь, минтай, треска, пикша);
- тщательно вымытые и термически обработанные овощи (небольшое количество картофеля, свёкла, кабачок, морковка);
- хорошо вымытые несладкие фрукты и ягоды (калина, лимон, гранат, виноград, клюква, яблоки и груши);
- молочнокислые изделия со средней жирностью;
- стоит отказаться от употребления свежих хлебобулочных изделий, их вполне можно поменять на сухари;
- бульоны повторного отвара;
- свежеприготовленные домашние компоты, морсы, сок из помидоров.
- В случае обнаружения патологии требуется сидеть на диете не менее 14 дней. В этот период обязательно употреблять большое количество каш и фруктов, эти продукты способствуют выведению из организма токсических веществ и значительно сокращают число вредителей.
- Поскольку для полноценного выведения вредоносных микроорганизмов, присущих лямблиозу, требуется от 21 до 30 дней, то после 2 недель диеты нужно сменить меню. В этот период в рацион рекомендуется добавить курагу, яблоки, груши, малину. Довольно полезным будет употребление арбуза.
- В период от 14 до 21 дня вполне можно обеспечить среду, неподходящую для паразитов, вызывающих лямблиоз. Для этого кроме представленных компонентов следует употреблять кисломолочные продукты.
- сладкое, а также хлебобулочные изделия;
- молочную продукцию, исключением является кефир и ряженка;
- напитки с газом;
 копчености, соленья, маринады, консервацию;
копчености, соленья, маринады, консервацию;- жареные блюда;
- свежий белый хлеб;
- сладкие фрукты;
- макаронные изделия любых сортов;
- грибы;
- шоколадную продукцию;
- все бобовые.
- Завтрак. Каша на выбор, готовится на воде. Фрукты кислых сортов или ягоды (калина, лимон, гранат, виноград, клюква, яблоки и груши из кислых сортов).
- Второй завтрак. Творожок с жирностью в 2-5%, биойогурт без ароматических добавок.
- Обед, в случае обнаружения лямблиоза, может включать в себя пюре из овощей, сделанное на пару, вареное мясо птицы нежирных сортов (можно запекать в духовке). Также подойдет овощной салат (морковь и огурец, заправленный соком лимона). Компот домашнего приготовления.
- Полдник. Кефир средней жирности, груши кислых сортов.
- Ужин во время лямблиоза может состоять их фруктового пюре, нежирного творога, свежеприготовленного компота.
- Завтрак. Каша на выбор. Свежеприготовленный компот из кислых ягод.
- Второй завтрак. Ягоды и фрукты.
- Обед состоит из мясного бульона, гречки или риса. Свежеприготовленного морса из ягод.
- Полдник. Свежевыжатый сок из фруктов, творог средней жирности, натуральный йогурт без различных добавок.
- Ужин. Рыбные или мясные котлеты, сделанные на пару, тушеные овощи. Свежеприготовленный морс.
- Завтрак. Овсянка (готовится на воде) и зелёный чай. Довольно полезными будут и травяные чаи.
- Обед. Паровые котлеты из курицы.
- Ужин. Рагу из молодых кабачков, немного мяса нежирных сортов, 200 миллилитров простокваши.
- Завтрак. Гречка (готовится на воде), стакан апельсинового сока.
- Обед. Суп из овощей, с добавлением куриных фрикаделек.
- Ужин. Тушеные томаты, морковь и кабачки. 150 миллилитров кефира с низким процентом жирности.
- Завтрак. 200 граммов сваренного на воде риса, отвар из шиповника.
- Обед. Куриный бульон с добавлением зелени.
- Ужин. Паровая треска, политая большим количеством лимонного сока.
- Завтрак. Тост, намазанный брынзой, чашка чёрного чая без сахара.
- Обед. Суп с рисом, морковкой и зеленью.
- Ужин. Рагу из кабачков и помидоров, с добавлением куриного мяса. 200 миллилитров кефира низкой жирности.
- Завтрак. Сваренная на воде пшенная каша с ломтиками брынзы, морс из ягод (желательно домашнего приготовления).
- Обед. Суп-пюре с добавлением кабачков и зелени.
- Ужин. Сваренная на воде гречневая каша и биточки говядины, 200 миллилитров простокваши.
- Завтрак при лямблиозе состоит из гречки и обезжиренного кефира.
- Обед. Овощное рагу с добавлением помидоров и перца.
- Ужин. 2-3 отварные картошки.
- Завтрак. Хлопья овсянки с сухофруктами, фреш из цитрусов.
- Обед. Суп из гречки с фрикадельками.
- Ужин. Салат из фруктов и чашка травяного чая.
- Боли в животе, чаще всего локализующиеся в области пупка или в нижних отделах живота, чаще слева. Боль может усиливаться после еды, но никогда не возникает ночью. Боли могут быть острыми, спазматическими, или тупыми, ноющими.
- Нарушение стула – поносы (стул чаще 3 раз в сутки) или запоры (кишечник опорожняется реже 3 раз в неделю). Возможно и чередование их. У ребенка может возникать ощущение не полностью опорожненного кишечника. Запор может быть постоянным или периодическим. Стул при запоре может напоминать овечий кал.
- Вздутие (метеоризм) живота, урчание в кишечнике.
- с преобладанием запоров – они составляют 25 % всех испражнений;
- с преобладанием поносов – жидкий по консистенции стул отмечается в 25 % испражнений;
- смешанный вариант СРК – чередование запоров и поносов с одинаковой частотой.
- тревожно-мнительное настроение вплоть до депрессии;
- фобии (различные страхи);
- импульсивное поведение;
- раздражительность;
- склонность к одиночеству и внутренним переживаниям (интравертность).
- повышенная утомляемость;
- головокружения;
- слабость;
- головные боли;
- чувство нехватки воздуха;
- дискомфорт в загрудинной области;
- сердцебиения;
- парестезии (онемение, ощущение ползания мурашек в разных участках тела);
- бессонница;
- потливость;
- учащение мочеиспускания.
- анализ крови (клинический, биохимический);
- анализы кала: на скрытую кровь, на копрограмму, на бактериологическое исследование (включая дисбактериоз), на яйца гельминтов, на потери углеводов и жиров с калом;
- УЗИ, в том числе сонография толстой кишки;
- эндоскопические исследования: ректороманоскопия, колоноскопия, ФГДС (при необходимости при любом из этих исследований производится забор материала на биопсию);
- рентгенологические исследования (рентгеноскопия ЖКТ, ирригография);
- электромиография;
- аноректальная манометрия;
- энтероколосцинтиграфия для исследования моторной функции кишечника.
- диетотерапия;
- психотерапия;
- фитотерапия;
- физиотерапия;
- ЛФК.
- фрукты и овощи в сыром виде;
- каши – перловую, гречневую и ячневую;
- капусту;
- растительные и сливочное масла;
- кисломолочные продукты;
- хлеб из муки грубого помола;
- жидкость в большом количестве, включая морсы и компоты, сильно- и среднеминерализованные минеральные воды в теплом виде.
- слизистый суп;
- каша в протертом виде;
- сдоба;
- крепко заваренный чай;
- шоколад;
- кисель;
- кофе.
- сырые фрукты, овощи;
- бобовые;
- черный хлеб;
- сдоба;
- молоко;
- жирные сорта мяса и рыбы;
- приправы и острые блюда;
- газированные напитки.
- отваренная курятина;
- нежирная рыба (отварная или на пару);
- 3-дневный кефир;
- кисель;
- белые сухари;
- галетное печенье;
- чай.
- при выраженных болях по ходу кишечника назначаются спазмолитики (Бископан, Смазмомен, Риабал, Дицетел и др.);
- при поносах применяются препараты с антисептическим действием на кишечную патогенную флору (Интетрикс, Фуразолидон, Эрцефурил), антидиарейные препараты (Лоперамид, Имодиум), энтеросорбирующие средства (Полифепан, СУМС-1, Мультисорб, Смекта), ферменты (Креон, Панкреатин, Мезим-форте и др.), витамины группы В, способствующие улучшению секреции и моторики;
- при метеоризме показаны Эспумизан, Инфакол, Юниэнзим, Метеоспазмил;
- при запорах применяются слабительные средства (препараты лактулозы – Дюфалак и др.) и усиливающие моторику кишечника (препараты Домперидона), но только по рекомендации врача, так как они могут вызвать привыкание, способствуют потерям минеральных веществ.
- правильное и своевременное лечение кишечных инфекций;
- благоприятный психологический климат в семье;
- комфортная психосоциальная обстановка в детском коллективе;
- рациональное питание;
- соблюдение режима питания;
- адекватная возрасту физическая активность ребенка.
- жидкий стул, сопровождающийся кислым запахом;
- вздутие живота;
- тревожность ребенка во время кормления и после него;
- колики;
- слишком частый или, наоборот, редкий стул;
- обильные срыгивания;
- обезвоживание;
- гипотрофия.
- лечебная диета;
- прием медикаментов;
- предупреждение развития осложнений;
- оптимизация расщепления лактозы.
- препараты с лактозой — для устранения ее дефицита;
- ветрогонные средства — для избавления от метеоризма;
- спазмолитики – для устранения болевого фактора;
- антидиарейные препараты – при частом жидком стуле;
- витаминно-минеральные комплексы – для коррекции иммунитета;
- пребиотики – для стабилизации кишечной микрофлоры.
- низколактозные молочные смеси;
- яйца;
- соевое молоко и напитки;
- фрукты, овощи и соки из них;
- растительное масло;
- зерновые;
- орехи;
- бобовые;
- картофель;
- макаронные изделия;
- мясо, птица, рыба;
- натуральная мука;
- мед;
- сиропы и повидло.
- лактозная кривая;
- копрограмма;
- водородный дыхательный тест;
- анализ редуцирующих веществ в кале;
- генетические исследования;
- элиминационная диета;
- эндоскопическая биопсия тонкой кишки.
- алиментарное (пищевое) отравление (поверхностный гастрит);
- микроорганизмы (например, сальмонелла и ротавирус);
- химикаты, попавшие в организм;
- острое отравление этанолом;
- бесконтрольный приём лекарств.
- микроб Helicobacter pylori — антральный гастрит;
- злоупотребление алкоголем (эрозивный гастрит);
- глистные инвазии;
- табачный дым;
- стрессовые ситуации, депрессия, невроз;
- нерациональное питание (поверхностный гастрит);
- патологический заброс желчи из ДПК — дуоденальный рефлюкс (рефлюкс гастрит);
- вредности производства (тяжёлые металлы, угольная пыль и др.);
- медикаменты (анальгетики, гормоны, противовоспалительные препараты) вызывают антральный гастрит;
- хроническая почечная недостаточность;
- авитаминоз;
- болезни обмена веществ;
- наследственность.
- Острый гастрит — вызывается однократным действием агрессивного для слизистой фактора. Чаще всего это поверхностный гастрит, заканчивающийся выздоровлением.
- Хронический гастрит — возникает после продолжительного воздействия провоцирующих факторов. Заболевание сопровождается гибелью клеток внутренней оболочки (атрофический гастрит) и изменением секреции желудочного сока.
- поверхностный гастрит (после пищевого отравления);
- фибринозный гастрит (после сепсиса, скарлатины, отравления ртутью);
- коррозийный гастрит (отравление химическими веществами);
- гнойный гастрит развивается как следствие инфекционных болезней и сопровождается гнойным расплавлением желудочной стенки.
- аутоиммунный (тип А) — связан с нарушениями иммунитета;
- бактериальный (тип В) — поражается пилорический отдел (антральный гастрит). Этот гастрит у взрослых на 96% связан с Helicobacter pylori.
- геморрагический (тип С) развивается вследствие приёма лекарств, заброса жёлчи (эрозивный гастрит).
- алкогольный гастрит;
- атрофический гастрит;
- полипозный гастрит у взрослых;
- поверхностный гастрит;
- рефлюкс гастрит.
- гастрит с повышенной кислотностью;
- гастрит с нормальной кислотностью
- гастрит с пониженной кислотностью.
- тяжесть в области живота после еды;
- тошнота;
- при гастрите с повышенной кислотностью возникает рвота кислым, приносящая облегчение;
- вздутие, отрыжка с запахом сероводорада сопровождает гастрит с пониженной кислотностью;
- плохой аппетит;
- изжога чаще бывает при гастрите с повышенной кислотностью;
- снижение веса;
- слабость;
- при поверхностном гастрите бывает лихорадка;
- при атрофическом гастрите беспокоит «пустая» отрыжка, расстройства кишечника;
- гастрит с пониженной кислотностью может сопровождаться нарушением всасывания микроэлементов и витаминов. Следствием этого процесса часто бывают авитаминоз и железодефицитная анемия.
- желудочное кровотечение (эрозивный гастрит);
- перитонит (гнойный или коррозийный гастрит);
- анемия (гастрит с пониженной кислотностью, атрофический гастрит);
- гиповитаминоз;
- панкреатит;
- язвенная болезнь (при гастрите типа В);
- рак желудка (атрофия — фактор риска).
- Нарушение работы вегетативной нервной системы;
- Хронический дуоденит;
- Операции на желудке;
- Приём некоторых лекарств.
- Тяжесть «под ложечкой» после еды;
- Изжога, горечь во рту;
- Отрыжка;
- Диарея или запор.
- приём некоторых лекарственных средств;
- алкогольное отравление;
- наркомания;
- хроническая почечная недостаточность;
- стрессы;
- инфекция;
- сахарный диабет и другие болезни эндокринной системы;
- рефлюкс, о котором упоминалось выше.
- болезненность в животе;
- рвота с кровью;
- дёгтеобразные каловые массы;
- изжога;
- тошнота;
- изжогой после употребления кислого;
- тошнотой;
- болями, возникающими примерно через час после трапезы;
- запором.
- наследственность;
- нерегулярное питание;
- употребление «вредных» продуктов;
- стрессы дома и в школе;
- хронические заболевания — гайморит, кариес, тонзиллит.
- Отрыжка;
- Плохой аппетит;
- Тошнота;
- Боль в животе после еды;
- Редко — рвота.
- ЕГДС;
- Дыхательный тест или исследование сыворотки крови для определения Helicobacter pylori;
- Общеклинические анализы;
- УЗИ;
- рентгеноскопия желудка;
- желудочное зондирование для исследования кислотности — проводится при гастрите с пониженной кислотностью;
- биопсия.
- нежирный бульон;
- жидкие каши;
- протёртые супы;
- кефир;
- желе.
- шоколад;
- консервация;
- сдоба;
- копчёности;
- кофе;
- жареное;
- жирное.
- крепкие бульоны;
- специи;
- консервы;
- маринады;
- копчёности;
- спиртное.
- яйца всмятку;
- отварное мясо;
- каши;
- макароны;
- молочный суп;
- галетное печенье;
- овощные пюре.
- блюда из нежирного мяса и рыбы;
- рассыпчатые каши;
- яйца всмятку;
- соки;
- неострый сыр;
- варёные овощи.
Описторхоз
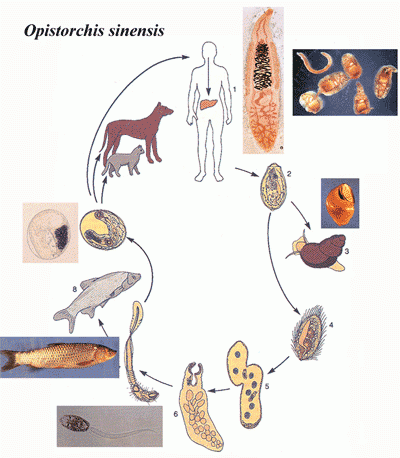 Описторхоз – паразитарное заболевание, вызываемое плоским червем.
Описторхоз – паразитарное заболевание, вызываемое плоским червем.
При описторхозе поражаются такие органы, как:
• желчный пузырь;
• протоки поджелудочной железы;
• желчные протоки печени.
Болезнь начинается после употребления в пищу зараженной рыбы.
Симптомы описторхоза
Симптомы выражены слабо, а редкие случаи недомогания человек приписывает чему угодно, только не описторхозу. Однако данное заболевание коварно и, если от него не избавиться вовремя, скорее всего, описторхоз осложнится или раком печени, или раком поджелудочной железы.
Лечение описторхоза
Лечат описторхоз празиквантелом. Это глистогонный препарат, имеющий широкий спектр действия. Суточная доза – от сорока до семидесяти пяти миллиграмм на килограмм массы тела. Принимается в два-три приема.
Иногда требуется назначение гормонов.
Профилактика лямблиоза и описторхоза
Профилактика лямблиоза и описторхоза заключается в выполнении общепринятых правил, а именно:
1. Никогда не пить сырую воду.
2. Мыть руки после:
А также:
3. Купаясь в открытых водоемах, рот держать закрытым.
4. Употребляемые в пищу продукты – тщательно мыть.
Отзывы о лечении лямблиоза танаксолом
Лямблии в норме могут присутствовать в организме, не доставляя особых беспокойств. Если нарушена функция печени, если желчный пузырь несвоевременно выделяет желчь, либо она не обладает достаточными бактерицидными свойствами, эти паразиты начинают активно размножаться в тонком кишечнике и возникает лямблиоз. Прикрепляясь своими присосками к стенкам тонкого кишечника, они повреждают его слизистую
Танаксол
оболочку. Любой повреждающий, раздражающий фактор в тонком кишечнике вызывает ускоренную моторику его содержимого. Отсюда, такие симптомы лямблиоза как частый, неоформленный стул, энтерит и дисбактериоз.
Продукты жизнедеятельности этих микроорганизмов токсичны и отравляют организм, ухудшают состояние и без того слабой печени. При данном заболевании у человека появляется слабость, круги под глазами. Особенно распространено заболевание у детей, так как они часто контактируют с инфекцией играя на улице, в песочницах, лужах и не всегда соблюдают привила гигиены, беря в рот предметы. У некоторых детей могут быть временные возрастные аномалии в развитии желчного пузыря с нарушением оттока желчи. При нарушенной функции желчного пузыря лямблии поселяются в его протоках, вызывая их спазм и еще больше затрудняя его опорожнение. Может развиться гастрит с пониженной кислотностью (лямблии не любят кислоту в желудке) и гастродуоденит. Как я уже писал, паразиты делают все, чтобы обеспечить себе наиболее комфортное состояние. С более подробной информацией о всех симптомах, характерных для лямблиоза, можно ознакомиться в статье этого сайта, перейдя по этой ссылке.
Лямблиоз, о котором свидетельствовали у меня описанные выше симптомы, был объективно выявлен по результатам анализа крови на наличие антител к лямблиям и наличию данных паразитов в содержимом желчного пузыря при его зондировании. Вообще, используются следующие способы диагностирования лямблиоза.
О диагностике
Разрешённые продукты
При диагностировании лямблиоза больным рекомендовано есть следующие продукты:
При обнаружении лямблиоза в детском возрасте, рекомендовано употреблять много фруктов и ягод, но количество продуктов красного цвета рекомендуется ограничить, поскольку существует высокая вероятность развития аллергической реакции. Поскольку дети и дня не могут прожить без различных вкусностей, то в ходе диеты их можно угощать крекерами, печеньем «Мария» или другими видами галетной продукции.
Если лямблиоз обнаружен у женщины в период лактации, то малыша потребуется перевести на искусственное кормление. Его суть заключается в исключении ряда фруктов, провоцирующих аллергические реакции.
Создают специальный рацион питания при обнаружении лямблиоза, включающий несколько циклов, которых следует придерживаться:
В случае обнаружения лямблиоза, рекомендуется остановить свой выбор на натуральной пище. Кроме того, перед каждым её приемом в обязательном порядке следует мыть руки.
Запрещённые продукты
В случае обнаружения лямблиоза диетологи советуют убрать из своего дневного рациона такие продукты, как:
Примерное меню
После диагностирования лямблиоза меню на день может быть следующим:
При выявлении лямблиоза в рацион необходимо включить достаточное количество жидкости. Перед сном, за 20-30 минут, рекомендовано выпивать 200 миллилитров кефира.
После обнаружения лямблиоза также можно остановить свой выбор на таком варианте меню:
Также следует изучить примерное меню лечебной диеты на неделю. Она отлично подойдет как взрослым, так и ребенку.
Понедельник:
Вторник:
Четверг:
Пятница:
Суббота:
 Воскресенье:
Воскресенье:
Симптомы

Клинические проявления СРК отличаются большим разнообразием.
Наиболее характерные симптомы СРК:
Продолжительность их тоже различна – несколько минут или несколько часов. Но в любом случае они уменьшаются или исчезают после дефекации и отхождения газов. Прослеживается связь психоэмоционального фактора с болями.
Понос чаще возникает по утрам, после завтрака, но его не бывает ночью. Первые порции кала могут быть оформленными, а затем уже он становится жидким, водянистым или кашицеобразным. Иногда могут возникать императивные позывы, при которых сдержать опорожнение кишечника просто невозможно. С испражнениями может выделяться слизь.
В зависимости от преобладания ведущего симптома выделяют такие варианты СРК:
Но возможен и СРК, который нельзя отнести ни к одному из указанных вариантов.
Кроме гастроэнтерологических жалоб у детей, страдающих СРК, выявляются вегетативные расстройства или психические нарушения.
Такими психическими проявлениями могут быть:
На вегетативные расстройства указывают:
Невротические расстройства нарастают по мере прогрессирования болезни, что может в свою очередь спровоцировать обострение СРК.
Диагностика
Клинический диагноз СРК можно поставить при условии наличия характерной симптоматики у ребенка на протяжении не меньше 3-месячного периода. Не должно быть таких симптомов, как лихорадка, боль постоянного характера, примесь крови в испражнениях, потеря веса тела.
У детей приходится исключать целый ряд заболеваний (колит, мегаколон, целиакия, лактазная недостаточность, паразитарная патология и др.).
Дополнительные исследования назначаются для подтверждения отсутствия воспалительных и метаболических заболеваний, опухолевого процесса, анатомических структурных изменений и аномалий.
С этой целью назначаются:
В некоторых случаях необходима консультация детского проктолога, детского гастроэнтеролога, детского невролога, детского психиатра.
Лечение ребенка, страдающего СРК, должно быть комплексным, индивидуально подобранным и последовательным. Компоненты лечения во многом зависят от варианта течения СРК. При любом варианте начинать лечение следует с немедикаментозной терапии.
Ее компонентами являются:
Медикаментозное лечение назначается в случае недостаточного эффекта проводимого лечения. Обязательно должен быть создан благоприятный климат в семье и детском учреждении, исключающий стрессовые ситуации. Должны выполняться все рекомендации детского психоневролога.
Диетпитание назначается при любом варианте СРК. Кормить ребенка нужно 5-6 раз в день, доза должна соответствовать возрасту.
При преобладании запоров в рацион следует включать продукты, содержащие значительное количество растительной клетчатки, способные усилить моторику кишечника:
Исключению подлежат:
При СРК с преобладающими поносами в течение недели применяется строгое соблюдение диеты, исключающей продукты, которые способствуют усилению моторики кишечника:
Разрешены к употреблению:
Затем рацион постепенно расширяют, но каждый продукт вводится отдельно с учетом переносимости. Рекомендуются слабоминерализованные минеральные воды в теплом виде.
С целью укрепления мышц брюшной стенки (пресса) и стимуляции моторики кишечника при СРК подбираются упражнения ЛФК, проводится иглорефлексотерапия, массаж, физиопроцедуры (грязелечение, парафиновые аппликации, электрофорез, СМТ или синусоидальные модулированные токи и др.). Рекомендуются занятия спортом (легкой атлетикой, гимнастикой, плаваньем, фигурным катанием).
Медикаментозное лечение зависит от варианта СРК, от превалирующей симптоматики:
С целью восстановления нормального состава микрофлоры в кишечнике применяются про- и пребиотики (Бифиформ, Линекс, Бифидумбактерин, Хилак-форте и др.) в течение длительного периода.
Дети находятся на диспансерном учете под наблюдением врача 3 года. Снимаются они с учета при отсутствии клинических проявлений и на основании результатов обследования.
Профилактика

Развитие СРК у детей можно предупредить с помощью неспецифических мероприятий:
Симптомы лактазной недостаточности
Выраженность симптомов заболевания зависит от уровня дефицита лактазы и индивидуальных особенностей организма ребенка в целом. Заподозрить присутствие лактазной недостаточности можно по ряду признаков:
Кроме того, проявляются изменения в работе ЦНС. У ребенка может отмечаться плаксивость, гипервозбудимость, частые судороги, нарушения сна и раздражительность. Лактазная недостаточность – один из факторов развития таких состояний, как мышечная гипотония и СДВГ.
Лактазная недостаточность лечение
Подход к лечению разных видов лактазной недостаточности у детей различного возраста отличается. Составляющие базовой терапии:
Для грудных детей предусмотрена заместительная терапия препаратами с ферментом лактаза. Кроме того, производится корректировка питания матери. Детям, растущим на искусственном вскармливании, назначается переход на специальные безлактозные смеси, соевые заменители молока и гидролизированные смеси.
Медикаментозное лечение данного заболевания не является основным. Большинство препаратов применяются только для устранения проявлений непереносимости лактозы.
Используются следующие медикаменты:
Детям с первичным видом болезни показано пожизненное соблюдение диетического питания и регулярное проведение ферментной терапии.
Лактазная недостаточность питание
Принципы построения диетотерапии для больных лактазной недостаточностью зависят от возраста пациента, генеза ферментопатии и ее степени.
Основное правило питания при лактазной недостаточности – снижение в рационе продуктов, содержащих лактозу. Вместе с тем ряд исследований доказал негативные последствия абсолютного отказа от молочных продуктов для развития организма. К полному исключению вынуждены прибегать только больные с алактазией. Для каждого пациента степень ограничения потребления лактозосодержащих продуктов определяется индивидуально. Некоторые больные не могут переносить исключительно молоко. При этом кисломолочные продукты употребляют без ущерба для здоровья. Больные с небольшой степенью гиполактазии способны без осложнений выпивать небольшое количество молока. Кроме того, у некоторых пациентов выносливость к лактозе возрастает в ходе лечения.
Людям с лактазной недостаточностью рекомендуется вести журнал питания. Единственный способ выяснить реакцию организма на молочный сахар – проведение пробных нагрузок.
Для установления допустимых норм питания следует записывать результаты пищевых экспериментов. Также показана тренировка систем синтезирования ферментов. Ребенку необходимо вводить небольшое количество кисломолочных продуктов в периоды удовлетворительного состояния ЖКТ. При отсутствии кишечных нарушений можно говорить об увеличении толерантности к лактозе.
Больные лактазной недостаточностью могут столкнуться с лактозой не только в молочных продуктах. Многие производители из отрасли пищевой промышленности добавляют молочный сахар в свои изделия. Скрытая лактоза присутствует в готовых соусах, хлебобулочных, колбасных и кондитерских изделиях, шоколаде, майонезе, картофеле фри, какао-порошке, леденцах, хлопьях и пакетированных супах.
Продукты, разрешенные при лактазной недостаточности:
Исключение из рациона всех молочных продуктов может вызвать у детей дефицит кальция. Поэтому нередко диетотерапию дополняют препаратами кальция. Кроме того, важно введение в рацион других кальцийсодержащих продуктов. Таких, как морепродукты, зелень, бобовые и фрукты.
Лактазная недостаточность анализ
Для постановки диагноза характерную симптоматику должны дополнять лабораторные и инструментальные исследования. Не существует простого и нетравматичного анализа, точно устанавливающего наличие или отсутствие данного заболевания.
Методы диагностики:
Самым эффективным способом подтверждения лактазной недостаточности выступает биопсия. В ходе данного исследования производится забор тканей кишечника при помощи эндоскопа. В полученных образцах устанавливается наличие и активность ферментов. Этот инвазивный метод достаточно достоверный, но редко применяемый. Он сложен в исполнении и небезопасен, так как предусматривает использование общего наркоза.
Гастрит: причины
Факторы, вызывающие острый гастрит:
Факторы, способствующие развитию хронического гастрита:
Чем может помочь Энтеросгель?
Говоря о бактериальной причине гастрита, хочется поделиться новостью: учёные доказали эффективность сорбента Энтеросгель в лечении поверхностного гастрита, вызванного хеликобактерной инфекцией. После курса лечения значительно уменьшается выраженность воспаления и обсеменённость H. Pylori.
Классификация гастритов
Острый гастрит: причины и виды
Как правило, эта болезнь подразделяется врачами на такие типы:
Хронический гастрит: причины и виды
Так же, как и острый, хронический гастрит бывает разным:
Это всё?
К сожалению, нет. Известны ещё и такие варианты гастрита у взрослых:
Кроме того, гастриты отличаются по секреторной активности желудочных желёз. Выделяют:
Немного статистики
Гастрит и язва — пожалуй, самые распространённые болезни органов пищеварительной системы! У 90% больных одновременно имеются оба заболевания. 15% населения РФ болеет гастритом, причём заболеваемость увеличивается с возрастом.
Как распознать гастрит?
Симптомы, возникающие при этой болезни, по отдельности знакомы практически каждому. Это:
Обострение гастрита чаще отмечается в осенне-весенний период. Боли при гастрите имеют чёткую связь с приёмом пищи.
Какие последствия может иметь болезнь?
Осложнения чаще всего возникают при хроническом гастрите. При позднем обращении за медицинской помощью возможны:
Хотелось бы более детально остановиться на некоторых видах гастрита желудка, наиболее часто встречающихся в наши дни.
Рефлюкс гастрит
Мышечный сфинктер желудка (так называемый привратник) периодически открывается, чтобы в ДПК поступила очередная порция переваренной пищи. При сбоях в работе привратника содержимое кишки забрасывается обратно в желудок — медики называют это «рефлюксом».
Рефлюкс-гастрит является результатом агрессивного воздействия жёлчи на слизистую и приводит к воспалению — поверхностному гастриту.
Причины рефлюкс-гастрита
Признаки рефлюкс-гастрита
Задача врача — вовремя обнаружить подобные симптомы, и лечение у взрослых начинать своевременно, после проведённого инструментального обследования. В противном случае такое состояние может осложниться образованием эрозий в желудке.
Эрозивный гастрит
Чаще всего заболевание имеет хроническое течение. Нужно отметить, что мужчины болеют примерно в 3 раза чаще, чем женщины.
Эрозивный гастрит. Причины
Симптомы эрозивного гастрита:
У каждого третьего больного эрозивный гастрит может осложняться желудочным кровотечением. Хронический эрозивный гастрит может осложняться анемией, язвой желудка и шоком.
Диагноз эрозивного гастрита устанавливается благодаря инструментальному обследованию — эзофагогастродуоденоскопии, контрастной рентгенографии.
Антральный гастрит
Этот поверхностный гастрит непосредственно связан с хеликобактерией. Обострение гастрита у взрослых возникает весной и осенью, как правило — при погрешностях в диете и злоупотреблении спиртными напитками.
Чаще этот гастрит с повышенной кислотностью проявляется:
При антральном гастрите у больных бывают головные боли, депрессия, бессонница. Со временем антральный гастрит осложняется образованием язвенного дефекта.
Если игнорировать «намёки» антрального гастрита, могут возникать изменения на слизистой, вплоть до развития атрофического гастрита, язвы или гастрита с пониженной кислотностью.
Болеют ли дети?
К сожалению, гастрит — далеко не редкость у детей и подростков.
Заболеваемость гастритом у детей связана со следующими причинами:
Спровоцировать гастрит у детей могут острая инфекция, пищевое отравление, глисты, плохая экологическая обстановка, раннее употребление алкогольных напитков и курение.
По мнению педиатров, гастрит у детей — весьма распространённое заболевание пищеварительной системы. Чаще всего болеют дети от 5 до 12 лет; учёные связывают это с периодами функциональной перестройки детского организма.
Признаки гастрита у детей:
Обострение гастрита часто обусловлено нерегулярным питанием, несвежей пищей или другими факторами.
Во взрослом возрасте это «детские проблемы аукаются» атрофическим гастритом, авитаминозом, анемией, язвой и гастритом с пониженной кислотностью.
Терапия гастрита у детей состоит из диеты, лекарственной терапии и санаторного лечения.
Методы исследования
Установить диагноз хронического гастрита помогут:
Питание при гастрите
Для начала…
В первые дни болезни врачи назначают постельный режим. Большое значение для восстановления процессов пищеварения имеет диета при гастрите желудка.
При катаральном воспалении и гастрите после пищевого отравления, врачи рекомендуют соблюдать определённый режим питания. Первые сутки болезни должны быть «голодными», то есть можно только пить (боржоми, тёплый чай, отвар плодов шиповника).
Что можно есть при гастрите на 2-4 сутки болезни?
В меню при гастрите добавляют:
Со временем диета при гастрите желудка становится более разнообразной.
При гастрите с пониженной кислотностью соблюдается стимулирующие принципы. Рекомендуется 5-6 разовое питание при гастрите. Продолжительность щадящего питания зависит от эффективности лечения, диета расширяется при улучшении состояния.
Какие продукты питания при гастрите нельзя?
В чёрном списке:
Лечим хронический гастрит.
Прежде всего, отметим, что лечение назначается с учётом причины, варианта гастрита, уровня секреции, наличия хеликобактерной инфекции.
Гель от гастрита?
В результате научных наблюдений, учёными доказана высокая эффективность Энтеросгель в лечении хронического гастрита. Препарат положительно влияет на процессы пищеварения, восстанавливает микрофлору кишечника и состояние слизистой.
Назначается соответствующая щадящая диета при гастрите желудка, вне обострения — лечение в санаториях.
Меню при гастрите составляется с учётом желудочной кислотности и сопутствующих болезней пищеварительной системы.
При хроническом гастрите с высокой и сохранённой секрецией исключаются продукты, раздражающие желудок и усиливающие продукцию желудочного сока. В период диеты при гастрите желудка запрещаются:
Что можно есть при гастрите с повышенной секрецией?
В «белый» список входят:
Помимо этого, в меню при гастрите вводятся какао, кисели, желе, чай. Теперь остановимся на ее менее актуальном вопросе:
Что можно есть при гастрите с низкой секрецией?
При гастрите с пониженной кислотностью еда должна улучшать аппетит и оказывать стимулирующее действие.
В меню при гастрите включаются:
Актуальны и такие кулинарные рецепты при гастрите, как творожный пудинг, запеканка, простокваша. Питание 6-ти разовое.
При гастрите с пониженной кислотностью следует исключить продукты, усиливающие процессы брожения в толстом кишечнике (капуста, виноград, жирная пища).