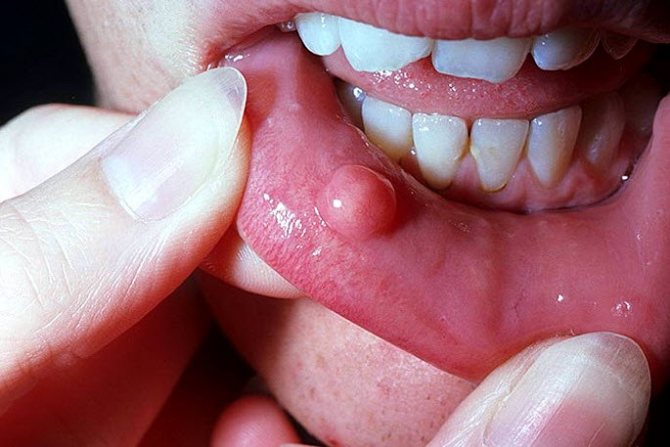
- кровоточивость десен;
- небольшие подкожные кровоизлияния в виде сыпи;
- сильные десневые кровотечения в период прорезывания зубов;
- покраснение глаз, вследствие кровоизлияния в сетчатку;
- дефекация с кровью;
- рвота с кровью.
- лабораторный анализ мочи;
- лабораторный анализ крови;
- биохимимия крови;
- анализ крови на свертываемость;
- определение времени свертываемости крови.
- Первая, лежащая на поверхности — ребенок поел накануне чернику, ревень, морковь или свеклу. Эти продукты как раз и придали моче розовый оттенок. Конечно, это касается детишек старшего возраста.
- Вторая причина — приём лекарственных препаратов. Например, слабительных на основе фенолфталеина, амидопирина, сантонина, антипирина.
- Третья — плохое самочувствие. Если у малыша высокая температура, рвота и понос, то его моча вполне может изменить свой цвет, объясняется это очень просто — в ней накапливаются аморфные соли.
- Четвертая — самая тревожная. Очень часто появление крови в моче свидетельствует о различных травмах мочевыводящей системы или является первым сигналом о заболеваниях почек, мочеточников, мочевого пузыря или уретры (мочеиспускательного канала).
- При высокой температуре или обезвоживании организма давайте ребенку достаточное количество жидкости. Это уменьшит концентрацию мочи и вернёт ей нормальный цвет.
- Если розовые пятна обнаружились на подгузниках, попробуйте сменить их марку, или, хотя бы на время откажитесь от них, просто пеленайте малыша по старинке в матерчатые пеленки.
- Следите за питанием малыша — временно откажитесь от всех красящих продуктов.
- небольшое потребление жидкостей;
- прием определенных продуктов, вызывающих помутнение мочи;
- повышенная температура воздуха;
- чрезмерные физические нагрузки;
- применение некоторых лекарственных препаратов на протяжении длительного времени.
- Причины, связанные с процессом в органах мочевыводящей системы (почки, мочевой пузырь, уретра) – нефрит, пиелонефрит. цистит. опухоли и мочекаменная болезнь ;
- Причины, вызывающие изменение цвета мочи в результате общих нарушений обмена веществ в организме – желтуха, гемолиз (разрушение эритроцитов), гиперлипидемия.
- Темно коричневая моча — признак заболеваний печени и желчного пузыря, при которых почки выводят в мочу желчные пигменты билирубин и биливердин; примером таких патологий может быть холестаз при желчнокаменной болезни (при нем на пути оттока желчи возникает препятствие).
- Темно желтая моча — признак заболеваний мочевыделительной системы (как мочевого пузыря, так и почек), при которых в моче содержится повышенное количество солей, уратов, тому подобных осадков.
- позывы к мочеиспусканию частые, болезненные;
- высокая потливость;
- температура;
- боли в животе или в проекции почек;
- тошнота, рвота;
- резкий запах мочи.
- дефицит жидкости в организме и высокий уровень урохромов;
- употребление продуктов с красителями;
- желтуха вирусной этиологии или гепатит;
- гемолитическая анемия и повышенный уровень билирубина ;
- инфекции мочевыводящих путей;
- васкулит ;
- период беременности;
- заболевания почек;
- рак поджелудочной железы и печени;
- диетические факторы;
- различные травмы.
- болевой синдром разной локализации (поясничная область, верхняя или нижняя часть живота, правое подреберье и т. д.);
- акт мочеиспускания становится болезненным, он сопровождается жжением или чувством рези, имеется постоянный дискомфорт;
- из просвета влагалища или уретры появляются неприятные выделения, которые сопровождаются запахом, женщину беспокоит постоянный зуд в интимной зоне;
- изменяется цвет кожных покровов, склер глаз и видимых слизистых оболочек;
- повышается температура тела, появляется немотивированная слабость и апатия, снижается работоспособность;
- мочевой осадок приобретает не только другой оттенок, но также неестественный запах.
- общий анализ мочи;
- моча по Нечипоренко;
- проба Земницкого;
- общий анализ крови;
- биохимический анализ крови, с определением уровня креатинина, мочевины, печеночных ферментов и других показателей (при необходимости);
- УЗИ тех структур и органов, в работе которых врач заподозрил нарушение (печень, поджелудочная железа, почки и другие);
- другие исследования по показаниям (ФГДС, КТ или МРТ).
- циррозе, гепатите печени;
- злокачественной или доброкачественной опухоли;
- застойных явлениях в печени;
- гемолитической анемии, в этом состоянии происходит полный распад эритроцитов (красных кровяных телец);
- отравлении химическими веществами, когда также происходит распад эритроцитов, гемоглобин в таком случае свободно появляется в плазме крови; это, в свою очередь, повышает образование билирубина, а он выводится с желчью (как мы уже выяснили, из билирубина образуется уробилиноген).
- Воспалительные, хронические заболевания кишечника.
- Хронические запоры.
- Паразиты.
- Кишечная непроходимость.
- тяжелые патологические изменения селезенки;
- отравление ядами, токсинами;
- переливание крови несоответствующей группы, резус-фактора;
- алкогольное поражение печени;
- печеночная недостаточность как последствие перенесенного инфаркта миокарда;
- энтероколит, илеит;
- тромбоз, обструкция печеночной вены;
- недостаточное потребление жидкости, чрезмерное ее выведение.
- гепатит;
- желчекаменная болезнь;
- цирротическое поражение печени;
- гемолитическая анемия;
- тяжелый колит;
- другие инфекции.
- Желтый цвет – отрицательный результат.
- Светло-розовый – слабый показатель, оценивается как «+».
- Оранжевый – умеренный показатель, оценивается как «++».
- Сильный показатель – бардовый цвет, оценивается как «+++».
- Порфирин превращается в первый вид билирубина — непрямой.
- Непрямой билирубин трансформируется в прямой тип билирубина ферментами печени.
- Прямой билирубин с током желчи поступает в кишечник.
- Кишечная микрофлора способствует распаду билирубина на несколько веществ, среди которых стеркобилиноген и мезобилиноген.
- Практически полностью все уробилиновые тела всасываются обратно в кровь по системе воротной вены и биохимические реакции продолжаются по кругу.
- Очень незначительная часть продуктов распада билирубина попадает в мочу в виде уробилиногена.
- Нарушение оттока желчи. Прямой билирубин не попадает в кишечник и уробилиноген не определяется в моче. Это бывает вследствие механической закупорки желчевыводящих путей камнями или спазма протоков.
- Проблемы с почками. При почечной недостаточности происходит плохая фильтрация веществ и уробилиноген остается в кровеносном русле. Это может свидетельствовать о гломерулонефрите, опухоли или тяжелой интоксикации.
- Не принимать никаких препаратов самостоятельно, это может лишь усугубить ситуацию.
- Постараться не нервничать. Во время стресса возникает спазм сосудов и усиливаются застойные явления. Это может привести к развитию воспалений и ухудшению состояния.
- Соблюдать правильную диету, щадящую печень. Исключить острое, жирное, жареное и другие вредные продукты. Рекомендуется частое дробное питание. Из продуктов разрешаются супы на воде, кисели, гречневая и овсяная каша, нежирное отварное мясо, нежирная запеченная рыба, ржаной хлеб, сухари, нежирные молочные продукты, запеченные крахмалистые овощи, запеченные некислые фрукты, мармелад, варенье и некоторые другие продукты. Диета включает достаточно много разрешенных продуктов и позволяет разнообразно и вкусно питаться. Оптимальное сбалансированное меню поможет подобрать врач.
- Пить достаточно жидкости и заниматься спортом – это поможет очистить организм от токсинов и шлаков.
- патологии печени:
- цирроз;
- хронические гепатиты различного происхождения;
- острый вирусный гепатит;
- бактериальный гепатит;
- токсический гепатит;
- лекарственный гепатит;
- гемолитическая желтуха;
- заболевания селезенки;
- заболевания кишечника:
- энтероколит;
- нарушение микрофлоры кишечника;
- алкогольная интоксикация;
- переломы крупных костей, сопровождающиеся кровоизлияниями.
- патология крови;
- токсическое поражение организма;
- заболевание печени;
- наследственная предрасположенность.
- желчекаменная болезнь;
- гепатит;
- цирротическое поражение печени;
- тяжелые колиты;
- гемолитическая анемия;
- инфекционное поражение организма.
- Сахарный и несахарный диабет. Помимо отсутствия цвета, моча больного диабетом характеризуется сладковатым запахом. Второе заболевание достаточно редкое и характеризуется жаждой, обильным питьем и, соответственно, выделением большого количества мочи. Независимо от типа диабета, он требует длительного и тщательного лечения.
- Начальная стадия почечной недостаточности. Данное заболевание появляется вследствие хронического, реже острого заболевания почек, когда концентрационная функция этого органа нарушается. Если вовремя не начать лечение такого состояния, последствия могут быть очень серьезными, вплоть до летального исхода.
- Мочекаменная болезнь, которая характеризуется образованием конкрементов различного размера в органах мочевыводящей системы.
- Беременность. У женщин бесцветная моча может свидетельствовать о том, что происходят гормональные сбои в организме по причине беременности. В первые месяцы такого состояния женщину может беспокоить токсикоз, при котором происходит обезвоживание организма. Это становится причиной обильного потребления жидкости, из-за чего моча и становится бесцветной. После того как женщина восстанавливает привычный питьевой режим, цвет урины нормализуется.
- Попадание спермы в мочеиспускательный канал. Однако такое состояние длится всего несколько часов. Если цвет урины не нормализовался за это время, значит причина обесцвечивания иная.
- нарушение в работе организма при беременности у женщин;
- развитие заболеваний почек, таких, как почечная недостаточность, цистит, мочекаменная болезнь;
- развитие заболеваний печени, в частности, гепатита;
- появление проблем с мочевыводящими путями.
- общий осмотр и беседа о жалобах;
- общий ;
- микроскопический анализ осадка мочи;
- общий анализ крови (с целью установления общего состояния, наличия скрытых воспалительных процессов);
- биохимический анализ крови, с обязательным исследованием уровня сахара;
- УЗИ почек, печени, мочевого пузыря и мочевыводящих путей.
- почек и мочевыводящих путей;
- эндокринного характера (сахарный диабет);
- печени (цирроз, гепатит).
- сахарный диабет, при этом моча приобретает специфический сладковатый запах;
- почечная недостаточность — тяжелая патология, при которой почки утрачивают способность очищать кровь, в результате организм зашлаковывается;
- и связанные с ней гормональные изменения.
- пиелонефрита;
- врожденных аномалий развития;
- нарушения обменных процессов.
- эндокринных нарушений;
- сахарного диабета;
- мочекаменной болезни.
- Моча выделяется почками, это говорит о том, что приобретение белого цвета может говорить о нарушении деятельности почек или почечных каналов.
- При сахарном диабете моча может стать белой по причине наличия глюкозы.
- Нарушение деятельности мочеполовой системы способствует появлению характерных выделений, которые способны окрашивать мочу в белый цвет.
- Повышенный уровень ацетона в моче может свидетельствовать о болезнях мозга, печени.
- Филяриоз проявляется повышением уровня содержания лимфы в моче, в результате чего моча приобретает белый цвет.
- Воспалительные заболевания мочеполовой системы могут провоцировать помутнение мочи, окрашивание ее в белый цвет. Для устранения проблемы необходимо избавиться от причины возникновения неприятного симптома.
- После полового акта у женщин моча может быть белой.
- У детей белая моча может наблюдаться в утреннее время.
- У мужчин белая моча может сигнализировать о наличии простатита ( в острой или хронической форме) на фоне аденомы, инфекционного или венерического заболевания.
- В период беременности у женщин может быть белая моча, это может являться симптомом наличия солей кальция или уратов. В случае развития пиелонефрита, моча также может приобрести белый цвет.
- обезвоживание организма;
- повышенная физическая нагрузка;
- жара;
- посещение бани и сауны;
- наличие камней в почках;
- выделение гноя;
- пиурия (содержание в моче фосфатов);
- хилурия (присутствие лимфы в моче);
- липоурия (содержание в моче жира).
- диабет (при условии присутствия в ней также глюкозы);
- нарушение работы почек, почечных каналов (при условии наличия в моче белка);
- проблемы с мочеполовой системой (при условии присутствия в ней несвойственных выделений);
- заболевания печени и мозга (при наличии в моче повышенного уровня ацетона);
- фосфатоурия (если попытаться определить наличие фосфатуратов в моче в домашних условиях, то можно нагреть ее или добавить уксусную кислоту; если белая моча в результате – значит, результат положительный, что может говорить о наличии инфекции в мочевой системе или же отложении солей в почках);
- хилурия, то есть паразитарная или не паразитарная инфекция (повышение уровня лимфы в моче, что проявляется при филяриозе).
- У мужчины при утреннем мочеиспускании моча приобретает беловатый цвет. Чаще всего это свидетельствует о попадании спермы во внутренние каналы мочевого пузыря. Иными словами, белая моча в таком случае – норма.
- По окончании дня вы заметили, что ваша моча такого цвета. Вспомните, кушали ли вы что-то за целый день? Если нет – через мочу выходят из организма все ненужные и вредные вещества. В случае если за целый день в ваш желудок не попадало никакой еды, организм начинает выводить из него шлаки. В такой ситуации белая моча – норма.
- Урина выделяется почками, поэтому перемена цвета свидетельствует о нарушении их работы.
- Окраска мочи меняется при сахарном диабете из-за наличия глюкозы.
- Окраска мочи нередко меняется вследствие нарушений мочеполовой системы.
- Смена окраски происходит из-за повышения ацетона, что случается вследствие болезней печени и почек.
- Белый цвет свидетельствует и о простатите (протекающего в острой или хронической форме), возникающего на фоне аденомы, венерических либо инфекционных болезнях.
- Причиной может быть филяриоз.
- излишне высокие физические нагрузки;
- гнойные выделения;
- содержание в моче фосфатов, лимфы или жира;
- камни в почках;
- жаркая погода;
- частое помещение сауны и бани.
- Обезвоживание организма, что случается вследствие чрезмерно интенсивных физических нагрузок, частом посещении бани, прогулках в жаркую погоду. В таких случаях необходимо пить много жидкости, лучше всего белый чай или негазированную воду.
- Следствием белого цвета в течение длительного времени является присутствие камней в почках.
- Белая урина с кровяными сгустками свидетельствует о примеси крови. Такие признаки вызывают различные процессы: воспаление слизистой оболочки, патология крови, почечные болезни.
- Белая моча у мужчин говорит о хроническом простатите, который нередко вызывают инфекционные или венерические заболевания, и требуют обязательного лечения. Похожее состояние нередко провоцируется и аденомой.
- Еще одной причиной белой урины является и перерождение тканей почек. В таком случае требуется обязательное посещение врача. Медлить не следует.
С целью выявления причины кровоизлияний, назначают следующие анализы:
При геморрагическом диатезе часто идет кровь из носа
Лечение заключается в применении препаратов, оказывающих усиливающее действие на свертывающую способность крови и поддерживающих тонус сосудистой стенки:
Содержание
Моча розового цвета у ребенка
Родители очень пугаются, если замечают, что моча малыша приобрела какой-то необычный цвет. Есть ли поводы для волнения? Вы знаете, от чего зависит цвет мочи малыша? Он зависит от концентрации в ней воды — чем выше концентрация, тем насыщеннее и темнее будет моча. Её оттенок может варьироваться от соломенного(почти прозрачного), до темно-янтарного. и всё это является нормой.
Но почему иногда моча ребенка окрашивается в розовый цвет? Начнем с самых маленьких.
Розовая моча у новорожденного
В первые дни жизни моча малыша может иметь совершенно нехарактерный, красный оттенок. А объясняется это очень просто: ребёнок получает молозиво, которое практически не содержит воды. Но, при этом, влага-то с поверхности его тела испаряется!
Из-за этого в моче новорожденных накапливается большое количество уратов(солей мочевой кислоты), они и придают моче кирпично-красный цвет.
Уже через 2–3 дня моча светлеет и становится розовой. А к 5–10 дню жизни соломенно-желтой или даже бесцветной, данный процесс является абсолютно нормальным. И, несмотря на то, что называется такое состояние достаточно страшно: мочекислый инфаркт — пугаться не нужно! Оно не имеет никакого отношения к настоящему инфаркту.
У родителей более взрослых детишек может возникнуть другой повод для тревоги: нередко они, меняя подгузник, видят на нем розовые пятна, и, естественно, начинают волноваться. А причина появления пятен может быть самая простая: содержащиеся в моче вещества меняют цвет адсорбера подгузника — того самого материала, который отвечает за поглощение влаги.
Впрочем, абсолютно успокаиваться и пускать все на самотёк тоже не стоит, ведь причины нехарактерного розового цвета мочи могут быть самыми разными. А точно определить их может только профессиональный врач.
Розовая моча у ребенка — причины
Пожалуй, самыми распространенными причинами изменения цвета мочи у ребенка являются:
Причем, некоторые из этих болезней — очень и очень серьезные. Например, гломерулонефрит, мочекаменная болезни, опухоль почек и мочевого пузыря. Запущенная болезнь может привести к самым печальным последствиям, поэтому появление окрашенной в розовый цвет мочи — это веская причина для срочного обращения к врачу.
Моча розового цвета — что делать родителям
Что же делать, если вы заметили, что моча малыша изменила цвет? Если вы абсолютно уверены в том, что ваш ребенок не принимал никаких лекарств и не употреблял в пищу цветных продуктов, то первое, что надо сделать — показать малыша врачу. Только специалист может определить причины изменения цвета мочи.
Общий анализ мочи и УЗИ почек грудничка помогут точно установить имеется ли у него заболевание мочевыводящих путей или причина изменения цвета мочи заключается в чем-то другом. Ну, а пока результаты обследования не получены, можно сделать следующее:
Как видите, причины того, что моча малыша стала розового цвета, могут быть самыми разными. И впадать в панику не стоит, надо просто проконсультироваться у профессионала, и всё будет в порядке. Ведь даже если малыш действительно заболел, своевременная диагностика и правильное лечение позволят добиться полного выздоровления.
o-detjah.ru
Сообщить об опечатке
Текст, который будет отправлен нашим редакторам:
Ваш комментарий (необязательно):
Причины темной мочи у женщин и мужчин
Цвет мочи непосредственно зависит от количества выпитой жидкости — чем больше воды, тем светлее моча. Темная моча по утрам — вариант нормы, поскольку в организм продолжительное время не поступала свежая жидкость. Но уже при втором мочеиспускании цвет должен быть заметно светлее.
То, какого цвета должна быть моча, определяется наличием в ней определенных веществ в растворенном состоянии, примеси крови, гноя, слизи и других патологических факторов.
В норме моча желтого цвета, прозрачная, без каких-либо примесей. Насыщенность цвета мочи колеблется от светло-желтого цвета до желтого цвета, в лаборатории еще используется показатель – соломенно-желтая моча.
Если моча продолжительное время становится темного цвета и сопровождается другими симптомами, это свидетельствует о патологических процессах организма, которые нужно устранить. О причинах такого состояния у мужчин и женщин мы поговорим в этой статье.
Почему моча темного цвета: физиологические причины
Стоит отметить, что темная моча не означает наличие заболевания на 100%, имеются и естественные причины помутнения цвета.
К таким причинам можно отнести как внешние, так и внутренние факторы :
У многих людей темно желтая моча наблюдается по утрам, и это нормальное явление, вызванное большой ее концентрацией. То же самое наблюдается при потреблении незначительных количеств жидкости в течение дня или усиленном потоотделении во время спортивных тренировок или в жаркую погоду. Все эти изменения связаны с повышением концентрации урохрома в выделяемой урине.
К продуктам питания, оказывающим влияние на цвет мочи, относятся бобовые, ревень, свекла, говядина, черника, морковь и др. Изменения цвета мочи в темную сторону часто наблюдается у людей, постоянно пьющих концентрированный черный чай и кофе.
Патологические причины темной мочи
Если у вас измененный цвет мочи — причины могут быть 2-х основных групп:
Причины потемнения мочи могут разниться в зависимости от цвета:
Тёмный цвет мочи нередко появляется при таких заболеваниях печени, как цирроз и гепатит. а также проблемах с почками, которые мешают выводить из организма излишки шлаков и жидкости.
Помимо изменения цвета, должно насторожить наличие дополнительных симптомов:
Главное при появлении темной мочи – точно установить причину. Если же нарушение цвета сопровождается лихорадкой и болезненностью и учащенностью мочеиспускания, то стоит насторожиться вдвойне: тут уже без врачебной помощи не обойтись.
Темная моча у женщин: причины
Изменения цвета урины у женщин, как правило, возникает при воспалительных заболеваниях. Возможные причины расстройства:
Для выявления истинной причины отклонений, врач назначает общее и биохимическое исследования мочи и крови. По результатам анализов составляется план терапии и профилактики расстройства.
Какие симптомы требуют немедленного обращения к врачу?
Не стоит откладывать посещение специалиста, если, кроме изменения естественного цвета мочи, имеют место следующие патологические симптомы:
 Учащаются позывы на мочеиспускание, причем поход в туалет не приносит должного облегчения, остается ощущение неопорожненного мочевого пузыря
Учащаются позывы на мочеиспускание, причем поход в туалет не приносит должного облегчения, остается ощущение неопорожненного мочевого пузыря
Принципы диагностики
Нужно понимать, что любое отклонение в работе организма требует своевременной диагностики. Даже если вы считаете, что ничего опасного в состоянии здоровья нет, лучше явиться на прием к врачу, чтобы пройти минимальное обследование и понять, почему урина изменила свой цвет.
В перечень основных лабораторно-инструментальных исследований входит:
 При любом изменении цвета мочи, производят ее посев на питательные среды, чтобы установить возможного возбудителя того или иного воспалительного процесса
При любом изменении цвета мочи, производят ее посев на питательные среды, чтобы установить возможного возбудителя того или иного воспалительного процесса
Терапия каждого конкретного состояния имеет свои особенности, ведь лечить необходимо болезнь, а не симптом.
Если причина темной мочи кроется в «естественных» факторах, то их коррекция очень быстро устраняет данный симптом. Необходимо нормализовать питьевой режим, исключить употребление продуктов и лекарств, которые способны влиять на цвет урины.
Заболевания печени, почек и других органов лечатся соответствующими группами лекарственных препаратов (антибактериальные, противовирусные и другие). Когда дело касается онкологических процессов, то основой терапии являются противоопухолевые средства.
Нередко приходится прибегать к хирургическому вмешательству, если изменение оттенка мочевого осадка связано с камнями в желчевыводящих путях или в мочевыводящем тракте.
Токсикоз беременных легкой степени корректируется амбулаторно, назначением соответствующей диеты и ряда других рекомендаций. Состояние средней и тяжелой степени требует госпитализации в стационар, где женщине проводят необходимую инфузионную терапию (для восполнения жидкости в организме).
Повышенные показатели. Что означают?
Как мы выяснили, в норме показатель уробилиногена отрицательный — настолько ничтожно его количество в моче. При каких патологиях может повышаться уровень этого показателя в крови, в каком случае возникает уробилинурия? В первую очередь уробилиноген в моче повышен при хронических, острых патологиях печени, при тех состояниях, когда происходит разрушение эритроцитов, кишечник не функционирует нормально. А именно при:
Также на повышение показателя влияют следующие факторы:
Повышение уробилина, как утверждают многие врачи, не является явной патологией, а только указывает на возможность ее наличия. Так, при некоторых состояниях, когда происходит выброс излишних шлаков в кишечник (к примеру, при диарее), почки получают дополнительную нагрузку, как следствие – присутствие уробилиногена в моче. Это только подтверждает, что почки справляются со своей работой.
Причины повышения
Подведем итог. Что в моче показывает уробилиноген? Либо превышение выработки печенью билирубина, либо медленную его утилизацию. Такие симптомы проявляются при заболеваниях печени (цирроз, гепатит) или при гемолизе (процессе разрушения эритроцитов).
Какие еще существуют причины повышения:
Уробилиноген в моче у ребенка
Суточная концентрация уробилиногена в моче грудного ребенка не должна превышать 2 мг/л. Если эта цифра превышена, возникают подозрения на наличие следующих заболеваний:
Для выяснения истинной причины следует ознакомиться с особенностями периода развития младенца. В грудничковом возрасте организм в основном адаптируется к окружающему миру, внешней среде. Для новорожденных характерна желтушка, она обуславливается распадом фетального гемоглобина (далее — красных кровяных телец). Как следствие, образуется повышенное количество уробилиногена, он и обнаруживается в моче. Явление желтухи в этом возрасте временное, поэтому повышенный уробилиноген в моче — норма для новорожденных.
Нормы уробилиногена
Уробилиноген трансформируется в уробилин при контакте с воздухом. Исследуя свежесобранную мочу, проводят анализ на содержание уробилиногена, а постоявшую мочу проверяют на уробилин. В норме эти вещества должны содержаться в мизерных концентрациях, которые отображаются в результатах как отрицательные данные. Допустимые значения уробилиногена 5-10 мг/л. Отклонение в любую сторону может расцениваться как симптом патологического процесса.
Визуально определить норму уробилина можно так: моча должна быть прозрачного или слегка желтоватого цвета. Некоторые поправки можно сделать при дефиците жидкости в организме – тогда значение концентрации уробилина становится больше, а цвет мочи — насыщеннее.
Важно! Временное потемнение мочи могут вызвать некоторые диеты и лекарственные препараты, что также считается относительной нормой.
Значения уробилиногена в моче
Кроме цифровых показателей количество уробилиногена в моче можно проверить специальными тест-полосками. Реагируя с мочой, индикатор на тест-полоске меняет цвет, в зависимости от концентрации уробилиногена. Результаты могут быть следующими:
Важно: пациенты с хроническими заболеваниями печени и почек должны всегда иметь в аптечке тест-полоски на уробилиноген. Это поможет вовремя выявить критические ситуации и обратиться за медицинской помощью.
Причины повышенного уробилиногена
Возможные причины повышенного уровня уробилиногена
Чтобы понимать на каких этапах может возникнуть сбой в биохимических процессах, нужно рассмотреть общую цепочку превращения белка порфирина в уробилиноген. Это происходит в несколько этапов:
Важно! Нарушение процесса на любом этапе приводит к изменению лабораторных показателей. И наоборот: повышенное содержание определенного вещества говорит о том, в каком органе произошел сбой цепочки превращений.
Причины высокого уровня уробилиногена в моче
Теперь разберем причины, по которым могут возникать нарушения цепочки описанных выше биохимических процессов. Для наглядности они представлены в виде таблицы:
Причины пониженного уробилиногена
Причины низкого уровня уробилиногена в моче
Если следы уробилиногена полностью отсутствуют, можно заподозрить следующие патологии:
Что делать
Определение уробилина в моче
При превышении нормальных показателей уробилиногена консультация врача нужна обязательна. Только специалист может поставить правильный диагноз и назначить эффективное лечение. Пациент должен придерживаться следующих рекомендаций:
Важно: нормализовать ситуацию может только сам пациент. Здоровый образ жизни, щадящая диета и положительные эмоции — одни из сильнейших лекарств при проблемах с печенью.
Видео — Расшифровка анализа мочи
Процесс образования
Из желчного билирубина в ЖКТ получается уробилиноген. Микрофлора кишечника этому способствует. Частично новообразованная масса превращается в стеркобилиноген. Этот компонент исчезает с калом. Другая часть этого вещества поглощается кровью. Поскольку в первую очередь кровь транспортируется через печень, поэтому клетки органа получают и уробилиноген. И опять модифицируют его в билирубин. После того, соединяясь с желчью, все вещество выводится из организма.
Чистый билирубин крайне токсичный для организма. Белок (альбумин), как и билирубин, тоже локализуется в кишечнике. После того как этот белок соединяется с билирубином, весь компонент становится нетоксичным. Смесь «белок + билирубин» попадает в кровеносную систему. Осуществляется ряд биохимических процессов, не без участия белка. Именно с помощью белка совершается формирование прямого билирубина, а, значит, и уробилиногена. Но все же немного крови перебегает по геморроидальным анастомозам, не наполняя печень. Часть уробилиногена попадает в урину. Количественно в мочевой жидкости содержится 4 мг в сутки, что считается нормой.
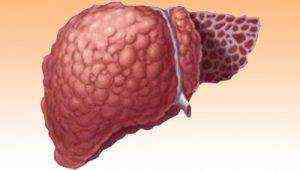 Повышенные показатели уробилиногена в моче возможны при токсических поражениях печени.
Повышенные показатели уробилиногена в моче возможны при токсических поражениях печени.
У взрослого человека или ребенка уробилиноген мочи растет, если есть некоторые заболевания (гемолитическая желтуха, токсическое поражение печени, воспалительные и хронические процессы в организме человека). Повышенные показатели характерны при недугах кишечно-пищеварительного тракта, например задержках стула и пищевых отравлениях. Плохим признаком считается дефицит (меньше положенной нормы) уробилиногена. Свидетельствует это о камнях в желчных протоках, из-за которых желчь не перетекает в кишечник. Уровень уробилина, который повышенный, называется уробилинурия.
Расшифровка
Норма у взрослых и детей
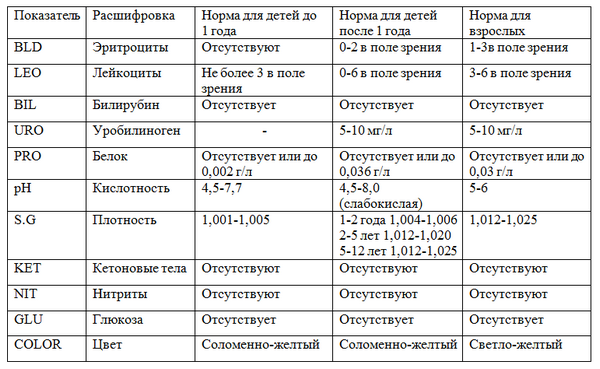 Таблица норм общего анализа мочи для детей и взрослых.
Таблица норм общего анализа мочи для детей и взрослых.
Норма у женщин и мужчин одинаковая — I+. Норма у женщин и мужчин, если анализ показал 0,5—2 мг/дл. Низким считают уровень меньше 0,5 мг/дл. При показателях более 2 мг/дл — высокий уровень вещества. Но современный анализ на уробилиноген в лабораториях дает другие значения — UBG менее 17 umol/L. Это значит, что уровень уробилиногена в норме. Когда в анализе указано 17 umol/L и более, следует проконсультироваться у доктора и получить назначение на обследование. І+ на тестере показывает светло-желтый цвет. Присутствие в мочи в малом количестве обязательное, но оно не должно повышаться. Но определенные количества свидетельствует о нарушении нормы и считаются признаком патологии. Для детей от 1-го года все данные по анализах совпадают со взрослыми. У ребенка до 1-го года при норме эти вещества наблюдаться вообще не должны.
Общий анализ определяет уробилиноиды в моче в пределах допустимой нормы. Все, что находится выше и ниже граничного показателя считают отклонением.
Отклонения
Причины повышения у ребенка и взрослого
 Повышение показателя свидетельствует о сбоях в работе кишечника.
Повышение показателя свидетельствует о сбоях в работе кишечника.
Причиной, при которой уробилиноген в моче повышен, могут быть эритроциты. Красные тела становятся причиной сбоя в работе кишечника, в случае:
физической травмы;анемии (чрезмерное разрушение эритроцитов);вирусного гепатита;гепатита интоксикации (наркотики либо алкоголь);рака и цирроза печени;опухоли печени (доброкачественные/злокачественные);застоя в тканях печени;химического отравления;наличия паразитов в кишечнике;сильных нагрузок на печень;хронических запоров.
Причины низкого уровня уробилиногена в моче
Причины низкого уробилиногена (меньше I) в моче человека:
изменение бактериальной флоры;холестаз желчевыводящих путей;дефицит ферментов (глюкуронилтрансферазы).
Что делать?
 При изменении цвета и структуры урины нужно обратится к врачу.
При изменении цвета и структуры урины нужно обратится к врачу.
Иногда уровень уробилина в моче выше нормы — эпизодический, единичный случай. При диарее идет нагрузка на почки отчего при исследовании урины у человека могут наблюдаться следы уробилиногена в моче. Но это свидетельствует только о том, что почки активно работают, а не о хроническом заболевании. У людей, работающих посменно, отмечают слабоположительную реакцию уробилина, то есть показатель немного повышается.
Но при постоянном повышении уровня уробилина следует проконсультироваться с доктором. Он обязан назначить ряд обследований для определения причины заболевания. Далее последует лечение. Врач назначит пациенту занятия спортом с минимальной нагрузкой либо посещение бассейна. Такие физические нагрузки помогают выводить из организма ненужные вещества (шлаки). Назначается молочно-растительная диета для пациента. Такие блюда помогают реконструировать микрофлору и запустить работу кишечника. Пить можно настои (бессмертник, полынь, пижму). Употреблять экстракты нужно в теплом виде до полноценного приема еды. Возможно и назначение медикаментозного лечения.
Поскольку печень работать начинает с 21:00 до 03:00 часов, то врачи рекомендуют отправляться спать не позже 22:00 часов. При этом тело человека пребывает в состоянии спокойствия. Просыпаться нужно не позже 07:00 часов. В домашних условиях определить уровень уробилина невозможно на 100%. Однако цвет мочи, который из светлого становится темным, должен насторожить.
Уробилиноген у ребенка
 Для грудничков бесцветная моча считается нормой.
Для грудничков бесцветная моча считается нормой.
У детей до 1-го года это вещество при норме не выявляется. Ведь моча детей до года бесцветная. В кишечном тракте ребенка еще не налаженный процесс выработки и билирубина и уробилина. Повышение показателя этих компонентов, как и у взрослых, свидетельствует о нарушении в работе организма или о патологии. У детей от 1-го года уровень уробилина высчитывается также, как у взрослых. І+ на тестере показывает светло-желтый цвет, ближе к прозрачному.
Как определить уробилиноген в моче
О том, что уровень желчного пигмента повышен, легко понять по изменению интенсивности окраски урины. Потемнение ее всегда должно быть поводом, чтобы сделать анализ. Уровень уробилиногена урины определяется общим анализом биоматериала в лабораторных условиях, аббревиатура UBG расшифровки означает повышенный уровень желчного пигмента. Для исследования необходимо предоставлять свежесобранную мочу – под воздействием солнечного света пигмент превращается в другое вещество, уробилин, который и выводится с мочой. Такое явление называется уробилинурией.
В крови здорового человека желчных пигментов выделяется немного. С уриной их выводится еще меньше, поскольку дополнительным механизмом вывода является кишечник. Норма уробилиногена в моче не превышает 5-10 мл/л. Урина новорожденных при грудном вскармливании следов пигментов желчи не содержит вообще, у детей постарше нижняя граница нормы – 2 мл/л. Отклонением от нормы считается как увеличение, так и уменьшение до значения меньше нижней границы.
Показатель желчного пигмента выше верхнего порога нормы (10 мл/л) считается повышенным и требует диагностики работы внутренних органов, образующих среду для жизненного цикла вещества. Причина высокой концентрации UBG может быть и совсем простой: недостаточное поступление жидкости. Схема корректировки отклонений зависит от причин их возникновения, она может быть как медикаментозной, так и основанной на соблюдении элементарных правил питания. Содержание уробилиногена легко контролировать самостоятельно, наблюдая за изменением интенсивности окраски мочи.
Пигмент UBG может быть следствием как несбалансированного питания и недостатка воды, так и серьезных заболеваний наследственного и приобретенного характера. Если количество его согласно результату анализа превышает верхнюю границу нормы, консультация врача и более детальное исследование необходимы для исключения или подтверждения следующих опасных нарушений в работе органов и систем организма:
Уробилиноген в моче при беременности
Симптом, по которому можно определить, что уровень UBG у беременной женщины повышен – сильное потемнение мочи, иногда до цвета темного пива. Следует учитывать, что токсикоз при беременности сопровождается уменьшением выделения жидкости, результатом чего является повышенная концентрация пигмента. Однако уровень UBG может повыситься и во время обострения хронических заболеваний, поэтому при изменении окраски урины обратиться к врачу надо незамедлительно. Причинами повышения уровня желчных пигментов могут быть:
Детский возраст характеризуется слабоположительным результатом исследования биоматериала на содержание желчных пигментов. У детей возрастом до одного года UBG анализ мочи может показать отсутствие уробилиногена, а показатель выше 2 мл/л свидетельствует о серьезных нарушениях или заболевании. Для установления точного диагноза необходимо изучить особенности внутриутробного развития и периода новорожденности. Причины повышенного пигмента у детей схожи с причинами его возникновения у взрослых:
Причины
Главная причина, по которой моча теряет свой цвет — употребление большого количества жидкости или продуктов, которые ее содержат в большом количестве. Организму приходится работать в усиленном режиме и выводить гораздо большие объемы жидкости, из-за чего моча и светлеет. Если прекратить обильное потребление жидкости, то цвет, как правило, быстро восстанавливается. Способствуют обесцвечиванию урины и мочегонные напитки, такие, как кофе и чай.
Если потеря цвета мочи сопровождается частыми позывами к мочеиспусканию, то не стоит волноваться. Такой процесс является физиологическим, поскольку из-за поступления большого количества воды моча просто не успевает насытиться пигментами.
Волноваться стоит тогда, когда этот процесс не нормализуется спустя некоторое время, поскольку из организма с мочой вымывается большое количество солей и микроэлементов, которые необходимы для функционирования организма.
Если водянистая моча у взрослого или ребенка сохраняется на протяжении длительного времени и даже после нормализации питьевого режима, требуется немедленно обратиться к врачу. Причинами такого явления могут быть:
Чем опасно обесцвечивание урины?
Если видимой причины потери цвета у ребенка или взрослого нет, необходима консультация врача. Ведь, на первый взгляд, такой безобидный симптом может свидетельствовать о наличии в организме серьезного заболевания. Для постановки диагноза необходимо пройти полное обследование. Любые нарушения в работе организма требуется устранять, поскольку возможно:
Вот почему, если в течение двух недель цвет урины не нормализовался, необходимо обратиться к врачу для проведения полноценного обследования.
Диагностика патологий
Если у человека длительное время (более 2-х недель) выделяется бесцветная урина, повод для беспокойства есть.
Из организма могут выводиться не только продукты жизнедеятельности организма, но и полезные соли, минералы. Бесцветная моча может сигнализировать о тяжелых недугах почек и мочевого пузыря, эндокринных болезнях, проблемах с печенью. Обращение к врачу игнорировать нельзя.
При обращении за медицинской помощью с жалобами на бесцветную мочу человеку назначают обследование с целью точной диагностики патологий и причин отклонения от нормы. В перечень обязательных анализов и процедур обследования входят:
На основании проведенного обследования врач анализирует полученные результаты и устанавливает причину недуга — заболевание, нарушение обмена веществ или временный сбой в работе организма.
Причины обесцвечивания урины
Самая безобидная причина появления прозрачной урины — чрезмерное употребление жидкости в течение суток. Когда человек выпивает около 2,5-3 литров воды за сутки, моча быстро проходит через почки и мочевой пузырь, не получая достаточного количества урохромов.
Сопутствующий признак излишнего употребления жидкости — частые позывы к мочеиспусканию с выделением большого объема урины.
Патологией это не считается, однако следует помнить — большое употребление воды и прочих напитков может создавать повышенную нагрузку на почки и мочевой пузырь, приводить к выведению нужных микроэлементов (кальция, магния, железа).
Если человек замечает, что его урина стала бесцветной, следует ограничить употребление воды, чая, сока на протяжении 7-10 дней. Моча так и осталась прозрачной — значит проблема в другом, необходим визит к врачу.
Обесцвечивание урины может указывать на наличие заболеваний:
Прозрачная моча у женщин
У представительниц женского пола урина обесцвечивается по ряду причин:
При беременности урина обесцвечивается чаще во время токсикоза, когда женский организм становится обезвоженным. В результате много пьет, как следствие — моча теряет окраску из-за нехватки пигментов.
Бесцветная моча у детей
Прозрачная почти как вода урина у новорожденного и грудничка — обычное явление, не являющееся поводом для беспокойства.
Причина проста: почки у в возрасте до года не сформировались окончательно, насыщение пигментами происходит слабо. Еще ребенок в возрасте 6-7 месяцев питается лишь грудным молоком или смесями, поэтому концентрация урины низкая. К тому же детская урина практически не имеет специфического запаха.
 После расширения рациона питания (после 7-8 месяцев) концентрация урины начинает повышаться, появляется легкий соломенный оттенок. После 1,5-2 лет детская моча приобретает желто-соломенный оттенок, становясь похожей на мочу взрослых.
После расширения рациона питания (после 7-8 месяцев) концентрация урины начинает повышаться, появляется легкий соломенный оттенок. После 1,5-2 лет детская моча приобретает желто-соломенный оттенок, становясь похожей на мочу взрослых.
Если у ребенка, которому исполнилось 8-10 месяцев, урина не имеет цвета, необходимо обратиться к педиатру для исключения проблем в виде:
У детей младшего школьного и подросткового возраста обесцвеченная моча может сигнализировать о развитии:
У подростков урина может терять цвет вследствие гормональных скачков в период полового созревания. В норме это происходит периодически, но не чаще, чем 3-5 дней подряд.
Для регулярного отслеживания адекватной работы органов мочевыводящей системы у детей необходимо раз в 6 месяцев сдавать общий анализ мочи.
Каковы причины белого цвета мочи?
Все мы знаем, что в норме моча имеет желтый цвет разных оттенков.
Любые изменения цвета мочи могут сигнализировать о наличии проблем в организме.
Окрас мочи может изменяться в зависимости от концентрации, содержания урохрома, красителей, приема препаратов.
Если моча приобретает белый цвет, есть основания насторожиться.
Каковы причины белого цвета мочи?
Другие причины белого цвета мочи
Можно попробовать выявить наличие фосфатуратов в моче дома. Для этого необходимо нагреть мочу и добавить немного уксусной кислоты. Если результатом вашего исследования станет белая моча, есть основания подозревать фосфатурию или соли в почках.
Правда, для заболевания не характерно регулярное отхождение солей, поэтому определение фосфатуратов необходимо проводить в течение всего дня.
Как видно, причины белого цвета могут быть достаточно серьезными, однако существуют случаи, когда белая моча является нормой. К примеру, мужчинам не стоит беспокоиться, если белая моча оказалась результатом утреннего мочеиспускания. Возможной причиной этого явления может стать проникновение спермы в мочевые каналы.
В вечернее время причины белого цвета мочи могут заключаться в том, что вы попросту голодали весь день. В результате из организма выводятся токсины. Это и способствует окрашиванию мочи.
Несмотря на то, что существуют безопасные причины белого цвета мочи, если вы заметили подобное явление (особенно, если наблюдаете это в течение длительного времени), постарайтесь как можно скорее сообщить об этом врачу.
Источник:
Белая моча. Причины возникновения :: SYL.ru
Организм человека настроен так, что сбои в работе органов можно диагностировать самостоятельно, посредством внимательного отношения к выделениям. Любые нарушения работы органов отражаются на свойствах крови и мочи. Вот только если анализ крови необходимо обязательно проводить в лабораторных условиях, то состояние мочи можно наблюдать и дома.
Белый цвет мочи — скрытая угроза для организма?
В чем причина, почему моча белая, и какие угрозы для организма несет такой показатель? Поскольку именно в почках происходит фильтрация крови, моча на выходе свидетельствует о наличии в организме токсинов или вредных веществ.
Таким образом, можно предупредить возникновение или же развитие заболевания в более тяжелые формы (например в хроническую), наблюдая за цветом и запахом мочи в домашних условиях. Иногда бывает, что моча приобретает белый цвет.
Моча белого цвета может свидетельствовать о таких болезнях человека, как:
Нормы показателей мочи
В идеале моча должна иметь светло-желтый – насыщенно-желтый цвет. При этом окрас мочи будет варьироваться в зависимости от наличия или отсутствия в ней необходимых элементов (уроэретрина, урохрома, красящих пигментов). Не стоит паниковать, что изменился цвет мочи, если вы принимаете определенные лекарства (например, ацетилсалициловую кислоту, таблетированный витамин C и т.
д.). В данном случае она может приобретать окрас от насыщенно-красного до сине-зеленого. Кроме того, еда также может повлиять: если вы кушали свеклу, то моча станет бордовой или розово-красной. Однако если в отсутствие вышеупомянутых моментов моча все-таки теряет прозрачность, это свидетельствует о заболеваниях со стороны печени, мочеполовой системы (чаще всего) или крови.
Что делать?
Не стоит паниковать, если:
В любом случае, при любых долгосрочных изменениях свойств мочи, обязательно посещение врача-уролога. Он сделает необходимые анализы и диагностирует проблему, даже если у вас белая моча только по утрам.
Источник:
Белая моча у мужчин: что это значит?
Мочеиспускание – нормальный физиологический процесс, благодаря которому из организма выводится излишняя жидкость. Цвет мочи свидетельствует об общем состоянии здоровья человека, а изменение окраски – о возможных проблемах.
Известно, что в норме моча у мужчин бывает разных оттенков желтого цвета, зависящих от нескольких факторов. Среди них могут быть как общее состояние здоровья, так и прием определенных лекарственных препаратов. Цвет зависит и от недавно съеденных продуктов.
В моче нередко появляются белые хлопья, но это уже признак заболевания. Визит к врачу в этом случае откладывать нельзя. Следует принять меры и тогда, когда моча становится белой.
Так какого же цвета должна быть урина у здорового человека? Для здорового мужчины, употребляющего достаточно жидкости, нормой является бесцветный либо светло-желтый оттенок.
Причины белого цвета мочи
Каковы же причины белой урины у мужчин?
Есть и другие причины изменения мочи:
Среди причин, вызывающих помутнение урины, следует указать и такие:
Источник: