Артрит коленного сустава: лечение, симптомы, причины
Лечение артрита коленного сустава в Волгограде. Медицинский центр «Волжская Здравница»
Телефоны для записи на прием к специалисту: 8 (8442) 96-21-00 ; 8 905-390-88-60
Артрит коленного сустава представляет собой воспалительный процесс. Заболевание проявляется в виде боли в опорно-двигательном аппарате и поражает преимущественно коленные суставы. Коленный артрит может проявляться не только у людей преклонного возраста, но и у молодого поколения. Болезнь имеет хронический характер и может беспокоить человека много лет. Лечение артрита коленного сустава не стоит затягивать, так как, это может привести к серьезным негативным последствиям.

Артрит коленного сустава (гонит, гоноартрит) – это известная проблема в мире и данный вид недуга может привести к инвалидности. Если у Вас имеется диагноз, то рекомендуем не затягивать с лечением и своевременно обратиться к специалисту.
Лечение артрита коленного сустава в Волгограде предлагает медицинский центр «Волжская Здравница». Вы можете обратиться к нашему специалисту в любое время и получить необходимые консультации. Проходя лечение коленного артрита, Вам составят индивидуальный курс физиопроцедур. Общее количество процедур зависит от назначений врача-физиотерапевта. Во время амбулаторного лечения Вам БЕСПЛАТНО предоставят комнату, где можно отдохнуть и набраться сил.
Артрит коленного сустава, симптомы и лечение которого будут зависеть от его этиологии, требует комплексной диагностики и правильного лечения. Своевременное обследование и назначение физиотерапии в совокупности с другими методами лечения – это достижение максимально положительного результата. Есть разные методы лечения артрита коленного сустава, и только врач сможет назначить самое лучшее и эффективное лечение.
Лечение коленного артрита в Волжской Здравнице можно провести амбулаторно, так и находясь на санаторно-курортном лечении. Лечение артрита колена в санатории проводят многие наши пациенты и благодаря физиотерапии лечение протекает максимально эффективно.
Содержание
- 1 Симптомы
- 2 Общая характеристика суставного синдрома
- 3 Какие виды артритов можно встретить у ребёнка?
- 4 Диспансерное наблюдение
- 5 Заключение
- 6 Строение коленного сустава
- 7 О причинах развития коленного артрита
- 8 Какие есть разновидности воспаления коленного сустава?
- 9 Клиническая картина
- 10 Инструментальная и лабораторная диагностика
- 11 Лечение коленного артрита
- 12 Заключение
Лечение коленного артрита в Волгограде
Телефоны для записи и консультаций: 8 (8442) 96-21-00 ; 8 905-390-88-60
Симптомы
- покалывание, покраснение, появление мучительной боли в суставах (на первых порах в ночное время);
- скованность движений, возникновение припухлостей, шишкообразных уплотнений;
- суставы «хрустят», «скрипят»; ощущается слабость в теле, повышение температуры, человек испытывает гриппозное состояние.
При возникновении перечисленных симптомов следует исключить самолечение народными средствами и немедленно обратиться к врачу.
Общая характеристика суставного синдрома
Суставной сидром при заболеваниях включает в себя:
- артралгию (наличие боли в суставе при отсутствии объективных признаков воспаления);
- скованность в суставах;
- изменение формы сустава и цвета кожи над ним;
- ограничение движений в суставе;
- наличие патологического шума/хруста при движении.
Артрит — воспалительный процесс в суставе, включающий признаки суставного синдрома.
Артралгия — характеризуется интенсивностью и ритмом. Существует несколько шкал определения интенсивности суставной боли.
4-х бальная шкала:
- Боли нет.
- Минимальная боль, которая не требует лечения, не мешает работать, спать.
- Умеренная боль, хорошо поддающаяся терапии обезболивавших препаратов, снижающая работоспособность, самообслуживание, больной может спать.
- Сильная, постоянная боль, нарушающая сон, утрачивается работоспособность, плохо поддаётся лечению анальгетиками. Сверхсильная, «простынная» боль, при которой ребёнок боится накрываться простыню.
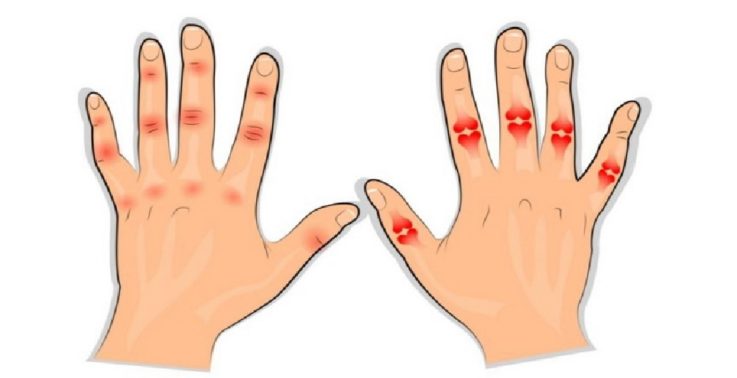
Шкала Каррея:
- 1-я степень интенсивности: отмечается боль в суставе;
- 2-я степень: ребёнок жалуется на боль и морщится;
- 3-я степень: защищает (отдёргивает) конечность;
- 4-я степень: больной не позволяет дотрагиваться до сустава.
Ритм боли:
- воспалительный ритм (присутствие боли в состоянии покоя, максимально выражена во вторую половину ночи и к моменту просыпания, боль усиливается в начале движения, расхаживание облегчает состояние больного), характерный для ревматоидного и реактивного артритов;
- механический ритм (характеризуется дегенеративным поражением сустава, существует связь между болью и нагрузкой. Чем больше больной ходит, тем сильнее боль) — признак остеопороза;
- постоянный (выраженная боль, резко усиливающаяся ночью (связана с деструкцией и некрозом кости), сопровождается повышением внутрикостного давления, характерно для остеомиелита, опухоли).
Следует отличать органическую боль от функциональной.

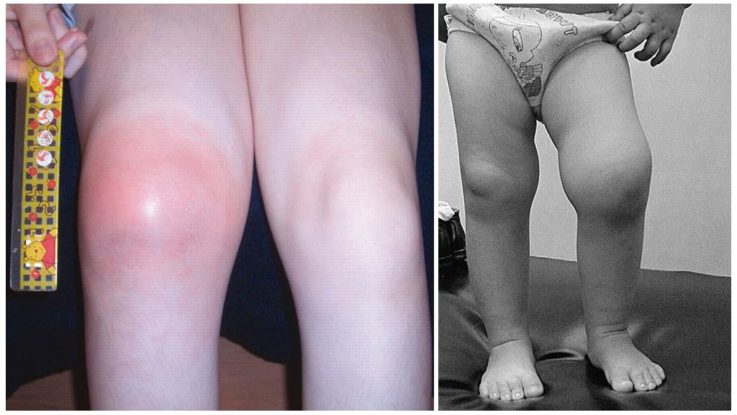
Органическая:
- возникает днём и ночью;
- сильная боль (3 балла и более);
- локализована в суставе;
- односторонняя;
- ребёнок хромает, отказывается ходить;
- имеются признаки системного заболевания;
- краснота кожи над суставом;
- припухлость;
- ограничение движения;
- слабость или атрофия мышц.
Функциональная:
- боль возникает ночью;
- ребёнок продолжает вести нормальный образ жизни;
- боль локализована между суставами;
- двусторонняя;
- походка ребёнка не меняется;
- отсутствуют признаки системного заболевания;
- имеются минимальные нейрососудистые нарушения.
Скованность в суставах — безболезненное затруднение при движении конечностей, тугоподвижность после пробуждения или длительного отдыха.
Например: продолжительность утренней скованности при ювенильном артрите составляет от нескольких минут до нескольких часов. Кратковременная скованность характерна для ревматоидного артрита. Патологический симптом может наблюдаться в шейном, грудном или поясничном отделах позвоночника при остеохондрозе.
Изменение формы сустава:
- припухлость (равномерное увеличение сустава и сглаживание его контуров. Возникает в результате отёка и выпота в суставную полость);
- дефигурация (неравномерное изменение формы сустава. Развивается вследствие выпота в отдельных заворотах суставной сумки. Характеризует затяжной и хронический воспалительный процесс);
- деформация (стойкое, грубое изменение формы сустава с вовлечением в процесс костно-хрящевых структур).
Наблюдается изменение цвета кожи (покраснение) над суставом.
Ограничение движений в суставах
Контрактура — невозможность или ограничение возможности производить движение в суставе, вследствие фиксации его в определённом положении.
Виды контрактур:
- сгибательные (нарушение разгибания);
- разгибательные (нарушение сгибания);
- отводящие (нарушение приведения);
- приводящие (нарушение отведения);
- суставная (в результате воспалительного процесса в самом суставе);
- внесуставной (вследствие поражения мышц, кожи, нервной системы).

Анкилоз — полная утрата возможности движения в суставе.
Виды анкилоза:
- фиброзный — сращение поверхностей сустава посредством фиброзной ткани;
- костный — анкилоз в результате деструкции суставного хряща.
Шум при движении суставов
Процесс всегда безболезненный и двусторонний.
Крепитация (хрустящий звук) может быть нежной при ревматоидном артрите и грубая при остеоартрозе.
Какие виды артритов можно встретить у ребёнка?
Реактивный артрит — воспалительное заболевание суставов, возникающее в ответ на воздействие внесуставной инфекции.
Распространённость реактивного артрита 86,9 на 100000 детского населения.
Выделяют 2 вида реактивного артрита:
- Уретероокулосиновиальный вызывается бактериями урогенитального тракта (хламидия, гонорея, нейсерия трахоматис) и характеризуется:
- синдромом поражения урогенитального тракта;
- наличием артрита;
- поражением глаза (конъюнктивит), у 1/3 больных выявляют иридоциклит (воспаление радужной оболочки и цилиарного тела глазного яблока);
- присутствием суставного синдрома: асимметричность, поражение одного или нескольких суставов;
- поражением крупных суставов — коленных, голеностопных.
- Постэнтероколитический вызывается бактериями (сальмонелла, шигелла, иерсиния, кампилобактер):
- артрит появляется через 1 — 4 недели после диареи;
- появляется припухлость, боль в суставах, повышение температуры и покраснение кожи над поражённым суставом;
- асимметричность поражения;
- в патологический процесс вовлекаются крупные суставы.
Постэнтероколитический артрит имеет опасность хронизации процесса!

- Этиотропная терапия. Антибактериальная терапия уретероокулосиновиального артрита включает в себя группу макролидов (Азитромицин, Джозамицин, Рокситромицин). Курс терапии для Азитромицина должен составлять не более 5 дней. При постэнтероколитическом артрите назначают группу антибактериальных препаратов — нитрофураны (Энтерофурил, Нифуроксазид), аминогликозиды, но препараты данной группы имеют побочные эффекты, они ото-нефротоксичны.
- Симптоматическое лечение. При наличии болевого синдрома применяют нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак, Нимесулид).
- Местное лечение. Назначают аппликации с Диметилсульфоксидом 30 — 50% на поражённые суставы. А также применяют мази, крема на основе нестероидных противовоспалительных препаратов.
Диспансерное наблюдение
После перенесённого реактивного артрита возможно полное выздоровление. Ювенильный ревматоидный артрит — хроническое заболевание, поэтому пациента наблюдают врач-ревматолог и врач-педиатр до передачи во взрослую поликлинику. А также необходим постоянный контроль общего анализа крови и биохимических показателей.
Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Строение коленного сустава
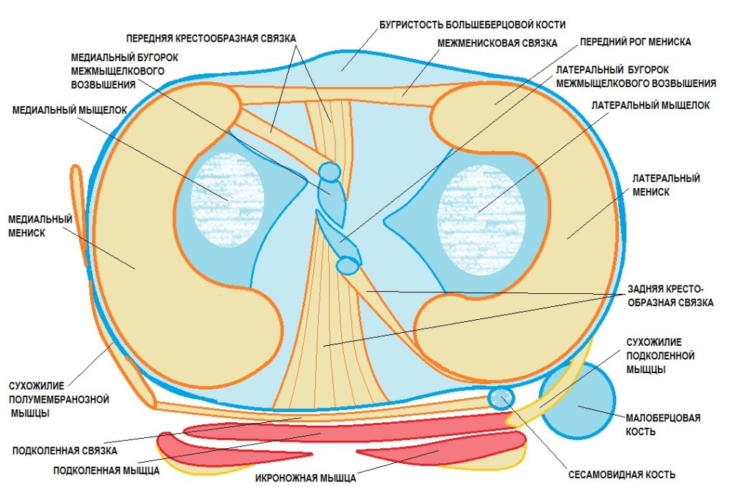
Коленный сустав формируется при участии бедренной и большеберцовой кости, а также надколенника. Между собой костные элементы соединены связочным аппаратом. Суставные поверхности костей выстланы хрящевой тканью. В местах сочленения бедренной и большеберцовой костей есть более плотный слой хряща — мениск. В коленном суставе имеется несколько синовиальных сумок, формирующих капсулу и содержащих незначительное количество синовиальной (суставной) жидкости, которая обеспечивает мягкое скольжение при движениях и амортизацию сустава.
Являясь сложным по строению, коленный сустав ежедневно принимает на себя огромную нагрузку, участвует в ходьбе, различных движениях нижних конечностей и чаще других подвержен травматизации и воздействию патологических факторов.
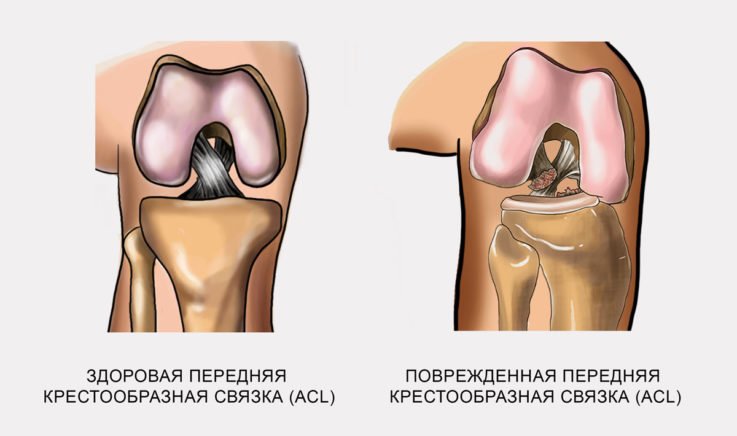
О причинах развития коленного артрита
Причины, наиболее часто вызывающие формирование воспаления в суставе:
- перенесённые травмы или хирургические вмешательства на суставе;
- системные заболевания (ревматоидный артрит, болезнь Бехчета и другие);
- бактерии и простейшие;
- очаги инфекции другой локализации;
- нарушение обменных процессов (подагра, алкаптонурия, пирофосфатная артропатия);
- перенесённая ранее стрептококковая, кишечная или мочеполовая инфекции.
Предрасполагающие факторы:
- избыточный вес;
- длительные и интенсивные нагрузки на сустав;
- разнообразные ортопедические патологии (например, плоскостопие), а также дегенеративные заболевания суставов;
- переохлаждение;
- состояния организма, характеризующиеся сниженным иммунитетом;
- внутривенное введение наркотических средств (для инфекционного гонартрита);
- пожилой возраст;
- женский пол;
- наследственная предрасположенность;
- хронические заболевания (например, болезни почек, сахарный диабет).
Какие есть разновидности воспаления коленного сустава?
Единой классификации гонита нет, условно можно выделить различные формы заболевания по наличию отдельных признаков.
По течению патологического процесса гонартриты бывают:
- острые;
- хронические.
По распространённости воспаления различают:
- односторонний гонит;
- двусторонний гонит.
По экссудату, образующемуся в полости сустава, гониты делятся на:
- серозный;
- серозно-гнойный;
- гнойный.
По происхождению выделяют:
- первичный гонартрит;
- вторичный гонартрит (развивается на фоне другого заболевания).
По числу поражённых суставов:
- моноартрит (воспаление 1 сустава);
- олигоартрит (воспаление 2 — 4 суставов);
- полиартрит (воспаление более 4 суставов).
Клиническая картина
Больной может предъявлять жалобы как на нарушения функции, боли, дискомфорт и патологические изменения в самом поражённом суставе, так и на ухудшение общего самочувствия. Обычно интенсивность клинических проявлений зависит от течения заболевания: при остром гоните симптомы выраженные, тогда как при хроническом воспалении сустава — умеренные.
Наиболее часто пациенты жалуются на:
- болевые ощущения в коленном суставе различной интенсивности, которые появляются обычно при нагрузке на сустав, но встречаются и в покое;
- скованность и тугоподвижность в суставе;
- наличие симптома «баллотирования надколенника»;
- отёчность окружающих сустав тканей;
- гипотрофию мышц (уменьшение мышечной массы с нарушением функционирования);
- сгибательную контрактуру сустава (нарушение разгибания);
- анкилоз (неподвижность сустава);
- покраснение кожи над суставом, локальное повышение температуры;
- нарастание интоксикационного синдрома: прогрессирование лихорадки, озноба, головной и мышечной боли, общей слабости, тошноты при эмпиеме сустава;
- деформацию сустава (изменение конфигурации, сустав принимает нетипичный внешний вид).
Помимо суставных синдромов при вторичном артрите наблюдается симптоматика основного заболевания.
Инструментальная и лабораторная диагностика
- Общий анализ крови. Патологические изменения, типичные для наличия воспалительного процесса в организме, выявляются практически у каждого больного: увеличение числа лейкоцитов и ускорение оседания эритроцитов. В некоторых случаях присутствует анемия, тромбоцитопения или рост содержания эозинофилов.
- Биохимический анализ крови. Часто выявляется увеличение острофазовых белков. При некоторых гонартритах обнаруживается высокий уровень мочевой кислоты, креатинина и так далее.
- Иммунологический анализ крови. Определяется уровень ревматоидного фактора, циркулирующих иммунных комплексов, антинуклеарных антител и другие изменения, характерные для гонита определённой этиологии.
- Обзорная рентгенография коленного сустава. Исследование позволяет выявить патологические изменения, провести дифференциальный диагноз и установить причину поражения сустава, а также определить стадию патологического процесса.
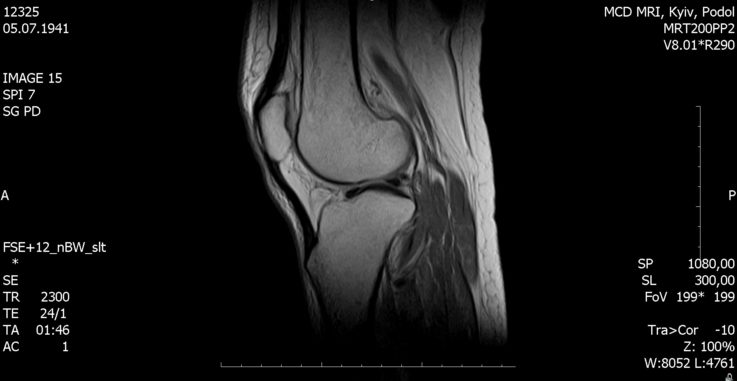
- Магнитно-резонансная томография коленного сустава. Высокоточный метод диагностирования травм, очагов воспаления, дегенеративных нарушений, новообразований, а также любых других патологических изменений в суставе.
- Ультразвуковое исследование коленного сустава. Метод визуализирует наличие жидкости в суставе, её объём, включения в её составе, состояние хрящевой ткани, суставной щели и так далее.

- Контрастная артрография. Выполняется рентгенологическое исследование сустава после предварительного введения в его полость контрастного вещества. Является более информативным способом, чем рентгенография без контрастирования.
- Термография коленного сустава. Позволяет определить минимальные колебания температуры; наличие очагов гипертермии свидетельствует о протекающих в суставе воспалительных процессах.
- Пневмоартрография. Метод включает контрастирование суставной полости воздухом, кислородом или закисью азота для наиболее информативной визуализации.
- Пункция коленного сустава (артроцентез). Выполняется с целью получения синовиальной жидкости для проведения её анализа.
- Исследование синовиальной жидкости. Определяют изменение её внешнего вида, наличие примесей, характер, цвет, вязкость, мутность; подсчитывают количество различных клеток; выполняют окрашивание и микроскопию мазка осадка; проводят посев на питательные седы, а также с помощью разнообразных химических и физических методов проводят анализ для выявления других патологических веществ.
- Артроскопия коленного сустава. Инвазивный метод исследования, при котором в полость сустава вводят высокочувствительный аппарат для визуализации состояния сустава изнутри.
- Биопсия синовиальной оболочки. При проведении артроскопии возможен забор поражённых тканей для их детального исследования.
При необходимости используются другие методы исследования, например, анализ мочи, микроскопия мазков из половых органов, посев крови и так далее.
Лечение коленного артрита
- Ограничение нагрузок на коленный сустав, его иммобилизация (обездвиживание).
- Лечение основного заболевания, ставшего причиной возникновения вторичного гонита.
- Антибактериальные препараты. Применяются в случае роста бактериальной флоры на питательных средах, а также при лечении некоторых других клинических случаев, если по мнению лечащего врача это необходимо. Применяют тетрациклины, макролиды, пенициллины, фторхинолоны, цефалоспорины и другие.
- Нестероидные противовоспалительные средства (Артрозан, Дексалгин, Нурофен, Вольтарен). Снимают воспаление, отёчность, болевой синдром, покраснение, способствуют уменьшению образования экссудата.
- Глюкокортикоиды (Дипроспан, Гидрокортизон, Преднизолон, Дексаметазон). По действию схожи с нестероидными противовоспалительными препаратами, отличаются большей эффективностью, однако обладают значительным перечнем противопоказаний и побочных действий. Часто стероидные препараты вводятся в полость сустава, что приводит к быстрому противовоспалительному местному эффекту.
- Хондропротекторы (Хондрогард, Афлутоп, Терафлекс, Дона, Хондроитин сульфат, Артра). В составе комплексной терапии доказано уменьшают болевой синдром и нормализую функции сустава, однако заявленных эффектов (восстановление хрящевой ткани, регенерация суставных элементов) при клинических исследованиях не наблюдается.
- Лечебная физкультура. Занятия проводятся после стихания воспалительного процесса, режим, длительность и вид нагрузок должен определять лечащий врач.
- Физиотерапия. Лечащие врачи рекомендуют магнитотерапию, УВЧ, электрофорез, лазерную терапию, массаж, грязелечение, парафиновые ванны. Пациенты отмечают более быстрое и эффективное уменьшение клинических проявлений при включении методов физиотерапии в комплексное лечение.
- Использование приспособлений для «разгрузки» сустава. Применяются трости, ортопедическая обувь, надколенники и так далее.
- Хирургическое лечение. Используют разнообразные методы лечения (артропластика, резекция и другие) в случаях неэффективности консервативного лечения и значительного поражения сустава.
Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…















































