Амниоцентез во время беременности, практикуется чаще других методов инвазивной пренатальной диагностики, благодаря минимальным рискам для здоровья ребенка и матери. Метод позволяет выявить генетические заболевания у плода на ранних сроках по анализу амниотической жидкости.
Содержание
Амниоцентез – показания
Исследование назначают по самым разным причинам, чаще всего это:
- возраст матери больше 35 лет
- высокая вероятность генетических заболеваний
- отклонения в развитии по данным УЗИ
- уменьшение количества околоплодных вод
- установление отцовства
- введение лекарственных препаратов в амниотическую жидкость
Исследование можно проводить на 13 неделе беременности, но из-за высокого риска осложнений на данном сроке, тест проводят после 15 недели.
Результат теста не дает ответа на вопрос о том, здоров ли малыш полностью, но позволяет узнать о генетических отклонениях. Диагностика открывает такие заболевания как синдром Дауна, гемофилия, муковисцидоз, фенилкетонурия, синдром Патау, синдром кошачьего крика и др. Кроме того, можно заранее узнать о пороках сердца плода, патологии мочевыводящих путей и пупочной грыжи.
Возможные последствия
Риски несколько преувеличены. Дело в том, что в прошлом веке амниоцентез при беременности проводился “вслепую” без помощи ультразвукового оборудования и шанс навредить ребенку или родить раньше срока был действительно высок. Внедрение высокочастотных аппаратов УЗИ значительно уменьшило неприятные последствия при подобных процедурах, которые сейчас проводятся под полным контролем.
Распространенные осложнения включают сокращения матки, кровянистые выделения, инфицирование околоплодных вод. Внутриутробное инфицирование встречается меньше чем в 1% случаев, вагинальные кровотечения в 1,2%. Риск потерять беременность сохраняется в первые 20 дней после проведения исследования. Опасность выкидыша увеличивается, если амниоцентез делали на раннем сроке (до 14 недели).
Смотрите также:
УЗИ во время беременности: 2D, 3D, 4D. Чем отличаются друг от друга?Значение УЗИ при беременности в каждом триместреНеприятные симптомы беременности: как с ними бороться
Амниоцентез при беременности – показания для операции
На первом этапе пренатального скрининга используются неинвазивные методики. Амниоцентез при беременности показан в следующих случаях:
- Наличие врожденной патологии у одного из родителей, выявленное при проведении дородового генетического обследования;
- Возраст будущей мамы старше 35 лет (с возрастом риск хромосомных аномалий нарастает);
- Рождение в прошлом ребенка с множественными пороками развития;
- Обнаружение отклонений при проведении неинвазивной пренатальной диагностики (УЗИ, биохимические скрининговые тесты);
- Осложнения во время вынашивания (повторяющиеся эпизоды угрозы выкидыша, многоводие, гипотрофия плода).
В большинстве случаев амниоцентез при беременности применяется по результатам обследования в 11-14 недель, когда врач при УЗИ находит отклонения, а при проведении биохимических тестов возникает подозрение на хромосомные аберрации.
Методика проведения операции
В околоплодной жидкости находится генетический материал плода (клетки кожи, продукты жизнедеятельности), на основе которого можно максимально точно оценить хромосомный состав и выявить врожденные пороки. Оптимально выполнять операцию в сроке после 15 недель. Обязательным является УЗ контроль – один врач проводит ультразвуковое сканирование, второй – выполняет прокол передней брюшной стенки. После того, как игла достигает матки и околоплодных вод, доктор шприцом забирает не более 30 мл жидкости, находящейся в амниотической полости. После операции беременной женщине надо находиться под врачебным наблюдением не менее 2 часов.
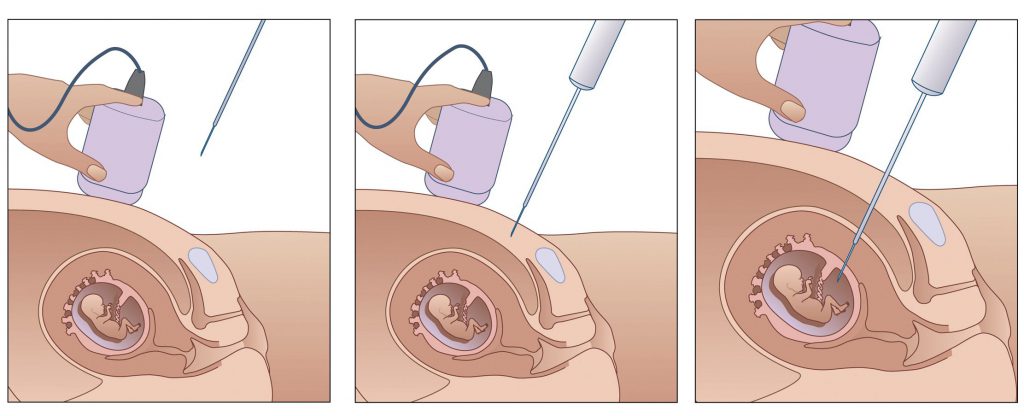
Риск осложнений
Как и любое другое хирургическое вмешательство, амниоцентез при беременности может стать причиной осложнений. Риск невысок, но в каждом конкретном случае надо опасаться следующих проблем:
- Появление симптомов угрожающего выкидыша (вероятность не более 1%);
- Внутриутробное инфицирование плода.
Оба осложнения можно предупредить – для этого врач будет использовать медикаментозное лечение, направленное на сохранение беременности, и методы предотвращения попадания микробов внутрь матки. При обнаружении высокого риска по развитию синдрома Дауна, лучше решиться на инвазивную процедуру, чем жить всю беременность со страхом.
Результаты исследования околоплодных вод
Амниоцентез при беременности даст четкий ответ на вопрос – есть или нет хромосомная аномалия у малыша. Результат основывается на расшифровке генотипа плода. Медицинский прогресс и современное состояние генетики не позволяет сомневаться в диагнозе – если врач-генетик уверенно указывает на наличие дефектов в хромосомном аппарате эмбриона, то следует соглашаться на прерывание беременности по медицинским показаниям.
Операция во время вынашивания плода используется при выявлении высокого риска врожденных аномалий и синдрома Дауна. Амниоцентез при беременности – это профилактика рождения нежизнеспособного или неизлечимо больного малыша.
Схожие тексты:
- ГЭФ в желудочках сердца плода – причины и исходы для ребенка
- Лапароскопия – выявить внутрибрюшную патологию
- Кардиотокография плода – выявить внутриутробное страдание малыша
- УЗИ при беременности – зачем и когда делать
Можно ли носить пирсинг в пупке при беременности?

Пирсинг пупка – один из наиболее распространенных способов украшения своего тела. Причем мода, такого рода украшения тела, пришла к нам из далекого и древнего Египта. Люди, приближенные к фараону, прокалывали пупки и украшали различными украшениями, подтверждая, таким образом, свой статус. В последние годы пирсинг пупка стал еще более популярным среди представительниц прекрасного пола, поэтому вопрос: « что делать с пирсингом пупка во время беременности?» является очень актуальным. Ну что ж, попробуем разобраться.
Особенности пирсинга пупка во время беременности
Начнем с того, что если вы сделали пирсинг пупка задолго до наступления беременности, и ранка успела полностью зажить, то никакой опасности от него не исходит – ни для вас, ни для будущего ребенка. Другое дело, если пирсинг пупка выполнен во время беременности. Дело в том, что в этом случае заживление прокола будет затруднено. По мере увеличения матки кожа на животе будет растягиваться, что значительно увеличивает диаметр прокола. Более того, иммунная система женщины в период беременности ослаблена, что увеличивает шансы инфицирования места прокола. При первых симптомах инфицирования (покраснение, гноение или отечность кожи) немедленно обращайтесь к специалисту.
Важно отметить, что украшения в пупке также играют огромную роль во время беременности. Так, металлические украшения в пупке на поздних сроках беременности могут вызвать определённые неудобства. Именно поэтому их рекомендуется заменить украшениями из гибкого политетрафторэтилена, которые не отторгаются организмом, и которые можно носить вплоть до самих родов. Однако перед самими родами украшение все-таки придется вынуть, особенно если у вас назначена плановая операция кесарево сечения.
Что касается вопроса пирсинга на разных сроках беременности, то в первые месяцы пирсинг не причиняет вам даже малейшего беспокойства. Однако на более поздних сроках, по мере увеличения живота, диаметр прокола может значительно увеличиваться, что в некоторых случаях приводит к воспалению места прокола. Чаще всего воспаление возникает из-за того, что кожа на животе растягивается, пупок выпирает под давлением матки и украшение постоянно трется и цепляется за одежду. Именно поэтому на поздних сроках беременности лучше отказаться от ношения украшений в пупке.
Справедливости ради отметим, что в большинстве случаев женщина может носить пирсинг до 5-6 месяца беременности, после чего заменяет украшение на более гибкое, которое прогибается под давлением матки. Если вы опасаетесь, что место прокола зарастет, то вместо украшения можно носить простую шелковую нитку – это, конечно, не так красиво, зато прокол точно не зарастет.
После изъятия украшений из пупка все равно необходимо следить за местом прокола и постоянно обрабатывать антисептиком. Чтобы сделать кожу более эластичнее, на протяжении срока беременности пользуйтесь специальными кремами и маслами. Регулярно очищайте кожу вокруг прокола мыльной водой.
Что касается прокалывания пупка непосредственно во время беременности, то от этой затеи мы вам рекомендуем отказаться. Дело в том, что доверять сотрудникам в пирсинг-салоне очень сложно, так как основные санитарные нормы там редко соблюдается. В результате мы можете заразиться гепатитом В и С и даже ВИЧ. А так как иммунитет беременной женщины ослаблен, то инфекция проникает со «скоростью света».
Однако, если пирсинг пупка во время беременности – мечта всей вашей жизни, то хотя бы убедитесь в том, что выбранный вами салон соответствует следующим требованиям:
- у мастера по пирсингу руки обязательно должны быть одеты в новые перчатки, которые он откроет при вас;
- все не одноразовые инструменты дезинфицируются в автоклаве;
- в салоне чисто – нет следов грязи и крови, а также неприятных запахов;
- прокол пупка делают только одноразовыми иглами;
- украшения для пирсинга находятся в упаковках.
Только при соблюдении этих правил вы можете сделать пирсинг пупка без риска для себя и ребенка. Однако мы все же рекомендуем вам повременить с пирсингом до окончания беременности.
Специально для beremennost.net Ира Романий
beremennost.net
Амниоцентез при беременности — показания, риски, последствия
Ваша медицинская история или результаты очередного УЗИ могут заставить гинеколога предполагать, что есть больше, чем обычно, шансов родить ребенка с врожденными дефектами. Для того, чтобы узнать более точную вероятность осложнений, используется данный специфический метод.
Амниоцентез — исследование, при котором берут на анализ околоплодную жидкость. Игла проходит через брюшную полость и матку, не касаясь при этом плаценты и ребенка. Берется примерно 15мл околоплодных вод, это количество очень мало в сравнении с общим их объемом (например, в 16 недель — минимум 160мл).
Сроки проведения
- Обычно данную процедуру выполняют после 14 недели беременности, в среднем на 16-18 неделе.
- В редких случаях с помощью данной процедуры проводят прерывание беременности на поздних сроках, при этом в амниотическую жидкость вводят определенные растворы.
- В третьем триместре амниоцентез проводят, когда необходимо вызвать преждевременные роды, а легкие у ребенка все еще находятся на стадии развития.
Как проходит процедура?
Важно, чтобы мочевой пузырь будущей матери был полон. Это способствует поднятию матки вверх и более качественному изображению на экране УЗИ. Перед амниоцентезом обязательно проводят ультразвуковое исследование, где уточняют, один ли плод находится в матке или несколько, расположение плаценты и другие нюансы. Приготовления длятся примерно 10-15 минут.
После ультразвуковой диагностики очищают живот и иглу проводят в матку. На экране монитора постоянно контролируют движение иглы. В течение одной минуты будет набрано 15мл околоплодной жидкости. После этого снова проверят состояние малыша и мама может уже идти домой.
Больно ли? Практически все беременные отмечают, что было гораздо меньше дискомфорта от теста, чем они ожидали. Это было похоже по ощущениям на обычный анализ крови.
Чаще всего никаких болевых ощущений беременная после процедуры не испытывает. Редко бывает дискомфорт из-за небольшого кровоподтека под кожей. Если вы заметили необычные выделения или боли, нужно обязательно позвонить своему гинекологу.
Какие последствия у амниоцентеза?
- примерно 1-2% заканчиваются выкидышем;
- в 2% случаев женщине заносят инфекцию или возникают осложнения с ее стороны;
- больше 50% будущих мам начинают чувствовать боли схваткообразного характера;
- иногда начинают подтекать околоплодные воды — в таком случае женщина будет находиться под присмотром врачей в течение всей беременности;
- в очень редких случаях игла может нанести плоду травму.
После данной процедуры нужно поберечь себя: не поднимать тяжести, ограничить физические нагрузки и желательно 1-2 дня провести в постельном режиме.
Делать или нет?
Решение о проведении данного теста является очень личным делом и часто очень трудно дается. Ни врач и никто другой не могут вас заставить пройти данную процедуру. Данное решение вы должны принять сами, перед этим взвесив все за и против. Но помните, что даже совокупность УЗИ и амниоцентеза не даст 100% достоверности, что всевозможные аномалии исключены. При принятии решения задумайтесь заранее о том, если результаты анализа будут неутешительны, готовы ли вы будете прервать данную беременность.
Когда будут готовы результаты?
Все зависит от учреждения, где будет проводиться амниоцентез. Обычно результаты готовы примерно на 14-21 день после анализа.
pregnant-club.ru
С какими рисками связана поздняя беременность?
В первую очередь, мы хотим Вам сказать, что беременеть женщина может до наступления менопаузы. Пока есть здоровые яйцеклетки, Вы можете родить своего генетического ребенка. Однако с возрастом организм любого человека, независимо от пола, претерпевает изменения и, к сожалению, не обновляется. Перенесенные заболевания, психологические нагрузки, экологическая обстановка и многие другие факторы оказывают неблагоприятное влияние на организм.
Перед планированием беременности после 35 лет необходимо пройти более углубленные обследования, включая генетические исследования. И в течение всех 9 месяцев беременности Вы будете находиться под непрерывным наблюдением наших врачей акушеров-гинекологов. Во время наблюдения по беременности Вам будет предложено проведение специальных тестов и анализов по раннему выявлению патологии плода (пренатальные тесты) и ,конечно, УЗИ диагностика развития плода.
Вынашивание беременности у женщин старше 35 лет может проходить как очень легко, так и иметь осложнения. При хорошем соматическом здоровье с вынашиванием не будет никаких проблем. Мы знаем немало примеров, когда желание женщины родить ребенка побеждало много недугов и рождались здоровые дети.
Безусловно, определенные риски существуют, и их процент немного превышает средний, но все же это не повод отказывать себе в счастье материнства.
Итак, после 35 лет повышаются следующие риски:
- Хромосомная патология. У зрелых женщин увеличивается шанс рождения ребенка с нарушенным хромосомным набором. Так, малыши с синдромом Дауна рождаются у мам 25 лет в 1 случае на 1250 родов, 35 лет – в 1 случае из 400 родов, старше 40 лет – в 1 случае из 30.
- Самопроизвольное прерывание беременности. Столь роковое событие, как выкидыш, может коснуться даже самой юной девушки. Однако у женщин после 35 лет этот риск возрастает до 20%-30%, а после 40 лет – до 80%. Самопроизвольный аборт у женщин старшей возрастной группы происходит преимущественно до 13 недели беременности по причине различных хромосомных, генных мутаций плода и патологии свертывающей системы крови мамы.
- Неправильное расположение плаценты. Предлежание плаценты – относится к акушерской патологии, при которой плацента частично или полностью перекрывает область внутреннего зева шейки матки. Данное состояние требует особенного подхода во время беременности и родов, т.к. отслойка плаценты может сопровождаться большой кровопотерей. Если ваш возраст составляет 35-40 лет, риск отслойки плаценты повышается в несколько раз. Наиболее часто встречается низкое расположение плаценты. Как правило, миграция плаценты завершается до 24 нед. беременности, что уменьшает риск акушерского кровотечения.
- Гестоз и диабет беременных. Дамы старше 35 лет более склонны к нестабильности артериального давления, а при наличии повышенного веса к развитию гестационного сахарного диабета. Обе патологии относятся к акушерским осложнениям и могут пагубно сказаться на здоровье матери и жизнедеятельности плода. Возможные проявления: преждевременные роды, нефропатия, мертворождение, развитие диабета и хронической внутриутробной гипоксии плода, отказ от самопроизвольного родоразрешения в пользу кесарева сечения. Постоянно находясь под чутким контролем специалиста, вы сможете отслеживать показатели своего давления и сахара в крови, а значит, избежите тяжелых последствий данных нарушений.
- Преждевременные роды и дефицит массы тела новорожденного. У взрослых мам существенно повышается риск преждевременной родовой деятельности, в результате чего они рожают младенцев, едва достигающих 2,5 кг веса. Отслеживая динамику развития беременности с участием грамотного акушера –гинеколога нашей клиники, вы сведете этот риск к минимальному порогу.
Несмотря на то, что все эти риски вполне реальны, вы можете предотвратить их при помощи корректной подготовки к беременности. Мы также настоятельно рекомендуем вам выбрать для себя опытного куратора беременности — врача акушера-гинеколога.
Раннее наблюдение (постановка на учет по беременности) позволит выявить нарушение развития плода на ранних сроках и позволит решить вопрос о прерывании беременности по медицинским показаниям.
Если патология имеет место, вы сможете подготовиться к качественному уходу за малышом с ограниченными возможностями, либо вовремя принять решение о прерывании беременности.
Пренатальный скрининг
Беременные женщины вынуждены проходить массу рутинных анализов на протяжении всего срока. Это биохимические анализы крови, контроль сахара в крови, контроль анализов мочи и т.д. Это необходимо для наблюдения за состоянием здоровья беременной женщины и проведения ранней коррекции нарушений.
Для раннего выявления патологии плода ученые выявили маркеры, которые указывают на возможность развития патологии у плода.
Скрининг рекомендован ВОЗ каждой беременной женщине. Если в результате него Вы получили какой-либо негативный ответ, наши опытные врачи-генетики помогут Вам принять правильное решение относительно дальнейшего сохранения беременности.
PRISCA 1. Пренатальный скрининг, который проводится в первом триместре с 10 по 12 недели беременности, включает в себя УЗИ и анализ крови: РАРР-А (белок А-плазмы, ассоциированный с беременностью) и свободный b-ХГЧ (хорионический гонадотропин человека). С помощью ультразвуковой диагностики, доктор проверит толщину воротникового пространства плода и сопоставит данный показатель с результатами двух остальных анализов. Комбинированные результаты помогут определить синдромы Дауна, Эдвардса, Патау. Анализатор делает математический обсчет данных и выдает результат о возможных рисках данных заболеваний.
PRISCA 2. Скрининг трисомий, выполняемый во втором триместре беременности. Состоит из анализов на АФП (альфа-фетопротеин), ХГЧ и свободный эстриол. Позволяет быстро и точно идентифицировать хромосомные нарушения, дефекты нервной трубки (анэнцефалия, расщелина позвоночника и др.), акушерские осложнения у матери (например, развитие фето-плацентарной недостаточности).
На сегодняшний день разработан еще один пренатальный скрининг, который дает прогноз о возможности осложнений протекания беременности.
Неинвазивный генетический скрининг – с 9-10 недель можно использовать генетический развернутый скрининг, позволяющий выявить всевозможные генетические нарушения у плода, в том числе и его пол. Результат данного неинвазивного теста заменяет инвазивные методы диагностики, такие как биопсия хориона и амниоцентез. Данный тест проводят по анализу крови супруги и крови (или слюны) супруга.
При обнаружении рисков развития у плода патологии Вам необходима консультация генетика.
Если результаты данных тестов вызывают у вас тревогу, Вы можете пройти дополнительные углубленные исследования, чтобы подтвердить или исключить конкретную патологию.
Инвазивные методы диагностики патологии плода:
- Биопсия хориона – предполагает забор ткани хориона для ее генетического исследования на возможные дефекты развития плода. Это исследование проводят с 11 до 13 недель беременности. Техника проведения – под ультразвуковым контролем игла вводится через матку в место расположения хориона и путем биопсии проводят забор ткани.
- Амниоцентез – анализ амниотической жидкости с последующим генетическим исследованием. Данный метод проводят на больших сроках беременности.
Техника проведения: Через матку под ультразвуковым контролем игла вводится через плодный пузырь и аспирируется околоплодная жидкость. По околоплодной жидкости можно установить также группу крови плода и резус фактор и генетические нарушения у плода.
- Кордоцентез – предусматривает забор венозной крови из пуповины плода и ее дальнейшее исследование, позволяющее достоверно определить проблемы ребенка. Этот анализ актуален в случае, если результаты амниоцентеза и биопсии хориона дали сомнительный результат или не выполнены по причине позднего срока беременности.
Конечно, инвазивные методы исследования являются травматичными и могут вызвать осложнения вплоть до прерывания беременности, но процент осложнений составляет не более 2-3 %.
Советы всем беременным
Независимо от вашего возраста, Вы должны тщательно готовиться к наступлению беременности и тщательно заботиться о своем здоровье на протяжении всего ее срока.
Особенно внимательно стоит следить за своим питанием и весом. Вы получите персональные рекомендации нашего врача акушера-гинеколога относительно того, какой нормы набора массы вам следует придерживаться.
Усредненные нормативы таковы:
| ИМТ (индекс массы тела) до беременности | Рекомендуемый диапазон набираемого веса за беременность |
| Дефицит массы тела Здоровый (нормальный) вес Избыточный вес (предожирение) | 22-23% от исходного веса 16-17% от исходного веса 16-17% от исходного веса |
Прочие правила, которые рекомендовано соблюдать при подготовке к материнству:
- Ежедневно принимайте до планируемой беременности витамины, которые обеспечат вас необходимым количеством фолиевой кислоты (0,4 мг в сутки). Это поможет вам предотвратить некоторые врожденные дефекты плода;
- Придерживайтесь сбалансированной диеты, включайте в свое меню мясо, рыбу, морепродукты, молочные и кисломолочные продукты, злаки, крупы, овощи, фрукты и орехи;
- Подвергайте свое тело умеренным физическим нагрузкам. Идеально подойдет гимнастика или йога для беременных;
- Откажитесь от вредных привычек и избегайте пассивного курения;
- Если вы не можете бросить курить самостоятельно, обратитесь за помощью к врачу. Вы должны оставить пагубную привычку как можно раньше – это обеспечит вам гарантию правильного развития ребенка. Даже если вам удается сделать это не сразу – избавиться от курения имеет смысл даже на поздних сроках;
- Используйте только те медикаментозные препараты, которые были назначены Вам врачом. Ни в коем случае не прибегайте к так называемому «народному лечению», не согласовав его со специалистом.
Помимо всего прочего – прогулки на свежем воздухе, положительный настрой, достаточный отдых и сон, исключение любых раздражающих психику факторов – обязательное условие для нормального вынашивания малыша после 35 лет. И не следует стесняться обращаться к врачу даже с незначительными симптомами, которые тревожат вас. Своевременное обращение к специалистам иногда дает возможность предупредить развитие серьезных осложнений, поэтому даже с любыми подозрительными признаками сразу обращайтесь к врачу.
Дополнительная информация
Ваш малыш от зачатия до рождения
Как развивается будущий ребенок в утробе матери, через какие стадии проходит плод
Ведение беременности после ЭКО
Беременность после ЭКО имеет повышенный риск осложнений и требует квалифицированного наблюдения у высококлассных специалистов.
Роды для ребенка — стресс? (видео)
О том, как воспринимает роды ребенок
Грудное вскармливание (видео)
Грудное вскармливание после Кесарева сечения. Первое прикладывание к груди. Как стимулировать и поддерживать лактацию.
Как совместить беременность и работу (видео)
Рекомендации для современных мам